Антифосфолипидный синдром
Содержание
Антифосфолипидный синдром был в первый раз всецело обрисован в 1980-х годах по окончании разных прошлых докладов о специфических антителах у людей с системной красной волчанкой и тромбозом . Данный синдром время от времени именуют синдромом Хьюза, по окончании того, как ревматолог Грэм Р. В. Хьюз, работавший в поликлинике Святого Томаса в Лондоне. детально обрисовал это состояние .
Наличие антифосфолипидных антител в отсутствие тромбов либо связанных с беременностью осложнений не показывает на АФС. Антифосфолипидный синдром может привести к артериальным либо венозным сгусткам крови в произвольных органах, либо к связанным с беременностью осложнениям. . У больных с АФС наиболее распространенным симптомом есть тромбоз глубоких вен нижних конечностей, и артериальный тромбоз. У беременных дам, страдающих от АФС, существует повышенный риск повторного выкидыша, внутриутробного ограничения роста плода и преждевременных родов. Довольно часто обстоятельством таких осложнений есть плацентарный инфаркт. В некоторых случаях АФС возможно главной причиной отсталости в психическом и физическом развитии у новорожденных из-за АФ-индуцированного ингибирования трофобластной дифференциации. АФС важен за большая часть выкидышей в более поздних триместрах при наличии сопутствующей системной красной волчанки .
К другим неспециализированным симптомам, каковые не являются частью параметров классификации АФС, относятся низкий уровень тромбоцитов. заболевание клапанов сердца и ретикулярная асфиксия . Существует кроме этого взаимосвязь между антифосфолипидными антителами и головными болями. мигренями и осциллопсией. Кое-какие изучения продемонстрировали наличие антифосфолипидных антител в крови и спинномозговой жидкости больных с психологическими симптомами . У малого количества больных первичный АФС ведет к формированию системной красной волчанки.

Факторы риска развития антифосфолипидного синдрома: для первичного АФС — это генетический маркер HLA-DR7, для вторичного АФС — генетические маркеры HLA-B8, HLA-DR2 и DR3-HLA, и системная красная волчанка либо другие аутоиммунные заболевания .
Антифосфолипидный синдром есть аутоиммунным заболеванием, в котором антифосфолипидные антитела (антикардиолипиновые антитела и волчаночный антикоагулянт) взаимодействуют с белками. каковые связываются с анионными фосфолипидами на плазматических мембранах. Как и многие другие аутоиммунные заболевания. данный синдром чаще видится у дам, чем у мужчин. Правильная обстоятельство заболевания малоизвестна, но разумеется, что происходит активация системы свёртывания крови. Клинически серьёзные антифосфолипидные антитела (те, каковые появляются в следствии аутоиммунного процесса) связаны с тромбозом и сосудистыми болезнями .
Довольно часто это заболевание лечится аспирином (реже варфарином ), который ингибирует активацию тромбоцитов и выступает в качестве антикоагулянта. Цель профилактического лечения аспирином либо варфарином — поддержание МНО больного между 2,0 и 3,0. В большинстве случаев антикоагулянты не назначаются больным, каковые не имели тромботических признаков. На протяжении беременности вместо варфарина (который может попадать через плаценту и владеет тератогенным действием ) в большинстве случаев используют гепарин с низким молекулярным весом и низкие дозы аспирина. В трудноизлечимых случаях больному возможно назначен иммуноглобулин. и плазмаферез .
Долговременный прогноз для АФС определяется по большей части рецидивом тромбоза, который может появиться менее чем у трети больных, время от времени, не обращая внимания на антитромботическую терапию.
Подготовка к анализу
Залогом достоверности полученной информации является правильная подготовка к сдаче крови. Главные правила заключаются в следующем:
- Забор венозной крови осуществляется в утреннее время натощак.
- Перед процедурой сдачи крови рекомендуется соблюдать диету в течение пары дней. В рацион следует включать только не жирные отварные блюда. Необходимо отказаться от кофе, газированных и алкогольных напитков.
- Нельзя сдавать кровь на анализ в случае, если человеку назначено лечение болезней специальными медикаментозными средствами.
- Не рекомендуется выполнять забор крови на определения уровня антител после физиотерапевтического сеанса.
Лечение проявлений антифосфолипидного синдром у беременных
Все женщины с неблагополучной предшествующей историей беременности или страдающие аутоиммунными заболеваниями нуждаются в тщательном медицинском контроле. Если во время первого месяца беременности при контроле уровня бета ХГЧ зарегистрирована нормальная динамика его нарастания, то прогноз благоприятен в 80-90 % случаев. Если же рост уровня бета ХГЧ ниже, чем в два раза в течение 2 дней, вероятность неблагоприятного исхода достигает 70-80%. Беременные с задержной внутриутробного развития плода нуждаются в узи контроле каждые 3-4 недели после достижения 18-20 недели беременности.
Лечение антифосфолипидного синдрома направлено на уменьшение тромбообразования. Для этих целей используют препараты, обладающие антикоагулянтными свойствами. Также для лечения используют внутривенное введение специальных антител, которые связывают антитела к фосфолипидам, а также способствуют снижению синтеза аутоантител В-лимфоцитами и выработку лимфокинов Т-лимфоцитами.
Экстрагенитальная патология ( изменения органов, не связанные с половой системой) лечится в зависимости от поражения органа. Например при возникновении гломерулонефрита лечат гломерулонефрит, а при поражении клапанов аорты делают операцию по замене аортального клапана. Если у беременной тяжелая тромбоцитопения и анемия, делают спленэктомию (удаление селезенки).
в акушерстве и гинекологи мы работаем по таким направлениям как:
- Ведение беременности с ранних сроков до родов
- Женская консультация
- TORCH инфекции (торч-инфекции)
- Антифосфолипидный синдром
- Базальная температура
- Беременность
- Ветрянка при беременности
- Планирование беременности
- Лекарства при беременности
- Внематочная беременность
- Восстановление промежности после родов
- Выделения у женщин из влагалища, выделения при беременности
- Выкидыш (самопроизвольный аборт)
- Рецидивирующее невынашивание беременности
- Генитальный герпес во время беременности
- Задержка месячных
- Замершая беременность
- Инфекции мочевыводящих путей у беременных
- Интимная пластика без операции
- Календарь беременности
- Лактация
- Многоводие у беременных
- Овуляция
- Определение пола ребенка
- Отеки при беременности
- Первые признаки беременности: симптомы беременности
- Прерывание беременности
- Пренатальный скрининг (двойной и тройной тест)
- Резус конфликт при беременности
- Тест на беременность
- Токсикоз при беременности
- Узи-диагностика синдрома Дауна и других хромосомных аномалий
Лечим такие проблемы:
- Аденомиоз
- Андексит
- Бактериальный вагиноз
- Бели
- Боли внизу живота
- Боль при мочеиспускании
- Боли при месячных: если в месячные болит
- Бесплодие
- Бесплодие при метаболическом синдроме: бесплодие у женщин с избыточной массой тела
- Необъясненное бесплодие
- Вагинальное кровотечение
- Вагинит
- Вирус папилломы человека (ВПЧ)
- Восстановление проходимости маточных труб
- Воспаление придатков
- Воспаление шейки матки
- Генитальный герпес
- Гиперплазия эндометрия
- Гарднереллез
- Дисплазия шейки матки
- ИППП
- О схемах лечения ЗППП
- Зуд половых органов
- Кондиломы
- Киста яичника
- Климакс
- Кровь в моче (гематурия)
- Кольпит
- Мастопатия
- Маточное кровотечение
- Месячные (менструация)
- Миома матки
- Микоплазмоз
- Молочница
- Папилломавирус
- Поликистоз яичников
- Полипы
- Противозачаточные средства
- ПМС — предменструальный синдром
- Рак матки
- Рак шейки матки
- Ранний климакс (ранняя менопауза)
- Синдром поликистозных яичников
- Спираль (внутриматочная спираль)
- Трихомониаз
- Уреаплазмоз
- Хламидиоз
- Цервицит
- Цистит
- Частое мочеиспускание
- Эрозия шейки матки
- Эндометрит
- Эндометриоз
- Эндоцервицит
Оперативная гинекология:
- Диагностическая гистероскопия (офисная)
- Хирургическая гистерорезектоскопия
- Диагностическая лапароскопия
- Лапароскопическая пластика маточных труб
- Лапароскопическая миомэктомия
- Лапароскопическое лечение внематочной беременност
- Лапароскопическое лечение эндометриоза
- Лапароскопическое лечение пролапса органов малого таза
- Лапароскопическое удаление кисты яичника
- Лапароскопическое лечение поликистоза яичников (дриллинг)
- Пластика малых половых губ
- Пластика влагалища после родов
- Хирургическое лечение недержания мочи
- Хирургическое лечение бартолинита (киста, абсцесс бартолиниевой железы)
Причины антифосфолипидного синдрома
Достоверных этиопатогенетических факторов, в 100% случаев провоцирующих развитие антифосфолипидного синдрома, не существует, однако существует четкая корреляция между появлением признаков данной патологии у лиц, страдающих заболеваниями ревматической и аутоиммунной природы. Кроме того, повышенный синтез антител к фосфолипидам наблюдается при большинстве заболеваний вирусной и бактериальной природы и имеющихся у пациента онкологических злокачественных патологий различной локализации.
В связи с тем, что последние научные исследования в области иммунологии доказали факт генетической предрасположенности к развитию аутоиммунных нарушений, антифосфолипидный синдром, в патогенезе которого существенную роль играют нарушения иммунного характера, можно отнести к категории заболеваний генетической природы.
Антифосфолипидные антитела представляют собой гетерогенную популяцию специфических антител, взаимодействующих с фосфолипидами, входящими в состав эндотелия сосудов и тромбоцитов, тем самым провоцируя активацию тромбоцитарных клеток, утрату антитромбогенных свойств сосудистого эндотелия и нарушение фибринолитических процессов.
Таким образом, основу патогенеза развития антифосфолипидного синдрома составляет персистирующая активация гемостатической системы обусловленная усилением протромботических процессов с одновременным ослаблением антитромботических процессов в организме, что неизбежно приводит к рецидиву тромбообразования.
Согласно патогенетической теории, признаки антифосфолипидного синдрома возникают в результате непосредственного усиления процессов гиперкоагуляции под воздействием циркулирующих антифосфолипидных антител («первый удар») с последующим воздействием локальных тригерных механизмов, как факторов индукции тромбообразования («второй удар»).
В ситуации, когда невозможно достоверно установить связь развития аутоиммунных нарушений с каким-либо этиологическим фактором, устанавливается заключение «первичный антифосфолипидный синдром».
Группа риска по данной нозологической форме представлена пациентами, длительно находящимися на постельном режиме в послеоперационном периоде, женщинами, длительно принимающими комплексные гормональные средства контрацепции, а также всеми лицами, имеющими признаки повышенного холестерина в крови.
Лечение антифосфолипидного синдрома
Главным направлением терапии АФС является предотвращение закупорки сосудов тромбами. Для этого используют медикаменты, разжижающие кровь:
- антикоагулянты прямого действия (Фраксипарин, Клексан, Гепарин) и непрямого (Варфарин);
- антиагреганты (Аспирин, Курантил);
- ангиопротекторы (Доксилек, Трентал).
Эти препараты в различных комбинациях пациентами принимаются длительно, чаще всего пожизненно. При катастрофическом течении АФС назначают высокие дозы Преднизолона или Дексаметазона в дополнение к антикоагулянтной терапии, плазмаферез.
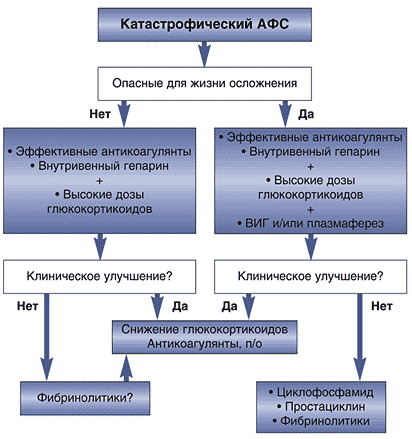
Также необходимым условием успешного проведения терапии является соблюдение некоторых ограничений:
- физические нагрузки рекомендованы средней интенсивности, с низким уровнем риска травмирования;
- нельзя находиться долгое время на солнце, посещать баню или сауну;
- отрицательным действием обладают авиаперелеты и нахождение в неподвижном положении длительное время;
- женщинам нужно отказаться от приема противозачаточных таблеток;
- беременные находятся под постоянным наблюдением врача, им назначают препараты для снижения свертывания крови.
Смотрите на видео о том, как АФС влияет на женщину во время беременности:
https://youtube.com/watch?v=bQzBNSK9jrY
Антифосфолипидный синдром при беременности
К сожалению, несвоевременная диагностика и отсутствие лечебных мероприятий, направленных на устранение признаков антифосфолипидного синдрома у беременной женщины может стать причиной тяжелых осложнений, как в период вынашивания плода, так и в момент родоразрешения. В некоторых ситуациях, заключение «антифосфолипидный синдром» устанавливается только лишь после нескольких эпизодов преждевременного прерывания беременности на разных сроках.
Существует статистика, согласно которой даже у абсолютно здоровой беременной женщины в 2% случаев наблюдаются транзиторные эпизоды повышения уровня антифосфолипидных антител, обусловленные иммунными нарушениями и требующими динамического лабораторного контроля без медикаментозной коррекции.
Клинические проявления и степень их проявления зависят не столько от лабораторного титра антифосфолипидных антител, сколько от срока беременности, в течение которой они появились. Так, в первом триместре беременности наличие антител к фосфолипидам может стать провокатором возникновения самопроизвольного аборта. Второй триместр беременности у женщины, страдающей антифосфолипидным синдромом, протекает с признаками внутриутробной задержки развития плода и эпизодами преэклампсии. Третий триместр опасен в отношении развития таких тяжелых осложнений, как внутриутробная гибель плода или преждевременно наступившие роды.
Все вышеперечисленные патологические состояния объясняются тромботическим влиянием антифосфолипидных антител на сосудистую плацентарную систему, обеспечивающую внутриутробное питание плода. Кроме того, антифосфолипидный синдром при беременности запускает каскад гормональных изменений в организме беременной женщины, имеющих большое значение в регуляции процесса внутриутробного развития плода.
Существует четкая зависимость между высоким уровнем антифосфолипидных антител в крови женщины репродуктивного возраста и невозможностью зачатия ребенка, обусловленной нарушением процесса имплантации бластоциста.
В связи с тем, что антифосфолипидный синдром относится к категории заболеваний, провоцирующих тяжелые акушерские патологии, его диагностика должна входить в состав алгоритма обязательного обследования женщин, страдающих бесплодием и привычным невынашиванием плода.
В случае лабораторно подтвержденного антифосфолипидного синдрома, всем пациенткам до наступления беременности рекомендовано применение препаратов глюкокортикоидного ряда в минимальной дозировке (Преднизолон в суточной дозе 5 мг) под постоянным контролем титра антител к фосфолипидам и показателей коагулограммы. В ситуации затяжного течения антифосфолипидного синдрома, беременная женщина вынуждена принимать кортикостероиды весь период беременности, и даже ранний послеродовый период. Длительную гормональную терапию следует проводить «под прикрытием» Иммуноглобулина в дозировке 25 мл курсом трое суток с целью предотвращения возможного рецидива острой вирусной инфекции.
Для того чтобы минимизировать побочные проявления применяемых с лечебной целью при антифосфолипидном синдроме лекарственных средств, рекомендовано проведение тщательного обследования и медикаментозной подготовки пациентки в период планирования беременности.
Минимальные диагностические мероприятия в течение беременности заключаются в проведении оценки степени развития плода по данным ультразвукового исследования с периодичностью не менее 1 раза в месяц, допплерометрии с целью исключения патологии плацентарного кровообращения и в третьем триместре регулярной кардиотокографии.
Лабораторный анализ на антифосфолипидный синдром впервые производится на шестой неделе беременности и непосредственно перед родами. Кроме того, пациенткам с антифосфолипидным синдромом должно систематически проводиться исследование показателей свертывающей системы, включая ранний послеродовый период, в котором имеется высокий риск возникновения тромбоэмболических осложнений.
При имеющихся изменениях коагулограммы, свидетельствующих в пользу активации процесса тромбообразования, всем беременным и родильницам рекомендовано продолжение антикоагулянтной терапии (Гепарин в суточной дозе 10 000 ЕД подкожно), которая является абсолютным противопоказанием для лактации.
Лечение
Часто это заболевание лечится аспирином (реже варфарином), который ингибирует активацию тромбоцитов и выступает в качестве антикоагулянта. Цель профилактического лечения варфарином — поддержание МНО пациента между 2,0 и 3,0. Обычно антикоагулянты не назначаются пациентам, которые не имели тромботических симптомов. Во время беременности вместо варфарина (который может проникать через плаценту и обладает тератогенным действием) обычно применяют гепарин с низким молекулярным весом и низкие дозы аспирина. В трудноизлечимых случаях пациенту может быть назначен иммуноглобулин, а также плазмаферез.
Особенности ведения беременности
В период планирования беременности женщина должна быть тщательно обследована у ревматолога, кардиолога и других специалистов.
В течение вынашивания необходим ежемесячный ультразвуковой контроль за развитием плода. Плацентарное кровообращение должно оцениваться с помощью допплерометрии. В III триместре необходимо регулярно проводить кардиотокографию, чтобы не пропустить начало кислородного голодания плода вследствие плацентарной недостаточности.
Определение антител к фосфолипидам проводится на 6 неделе беременности и перед планируемыми родами.
Регулярно должны определяться показатели свертывающей системы крови, в том числе и после родов. Это поможет уменьшить риск тромботических осложнений.
При изменениях, свидетельствующих о повышенной свертываемости крови, должна быть увеличена доза получаемого пациенткой гепарина.
Гепарин, в том числе и низкомолекулярный, требует отказа от грудного вскармливания. Это тот случай, когда угроза здоровью и жизни матери несоизмеримо выше, чем какие-либо последствия для ребенка при искусственном вскармливании.
Причины развития
Точный фактор, который изменяет работу иммунной системы, неизвестен. Но есть патологические состояния, при которых повышается содержание антифосфолипидных антител:
- гепатит вирусного происхождения,
- заражение ВИЧ,
- мононуклеоз,
- малярия,
- бактериальный эндокардит,
- красная волчанка,
- тромбоцитопеническая пурпура,
- ревматоидный полиартрит,
- злокачественные опухоли,
- прием психотропных медикаментов, противозачаточных таблеток.
Выявлены гены, носители которых страдают от АФС. Поэтому склонность к повышенному образованию антител против мембранных фосфолипидов передается по наследству.
Виды
В зависимости от особенностей начала и течения выделены варианты АФС. Они в некоторых случаях определяют тактику лечения.
Смотрите на видео об антифосфолипидном синдроме:
Первичный и вторичный
Если синдром возникает при отсутствии факторов, которые могут провоцировать его развитие, то такая патология называется первичной, или идиопатической. Вторичный процесс начинается на фоне аутоиммунного заболевания, злокачественного новообразования.
Острый и хронический
При остром течении заболевания титр антифосфолипидных антител нарастает на протяжении полугода, а затем сменяется длительным периодом ремиссии. При хроническом (преобладающая форма) патология длится годами, при отсутствии причин, на которые можно было бы повлиять.
Выделяют также катастрофический вариант – это острое нарушение свертывающей активности крови, при котором одновременно тромбируются сосуды нескольких внутренних органов, имеет тяжелое течение с неблагоприятным прогнозом.
Прочие
Среди нетипичных форм синдрома отмечают:
- изолированное снижение тромбоцитов в крови;
- разрушение эритроцитов на фоне почечной недостаточности;
- распространенное (диссеминированное) свертывание крови в сосудах;
- тромбоз в сочетании с воспалением стенок вен и артерий;
- скрытый – при исследовании крови нет повышенного титра антител.
Как проводится анализ
Если при первоначальном исследовании плазмы крови обнаруживаются антитела IgG и IgМ к фосфолипидам, то для подтверждения диагноза требуется провести повторный анализ через 8-12 недель. Результаты на содержание антител можно получить через сутки после забора крови.

Повторное исследование крови необходимо в силу того, что при острых инфекционно-воспалительных заболеваниях бактериального или вирусного характера всегда наблюдается резкий скачок антител в крови. Как правило, побороть инфекцию удается в течение 1-3 недель. Но если этого не происходит, то в крови снова будет обнаружено большое количество антител. А это уже с большой вероятностью является признаком развития АФС.
Допустимые показатели
В норме антитела к фосфолипидам в плазме крови практически отсутствуют или содержатся в минимальном количестве, не представляющем диагностической ценности. Исключают наличие антифосфолипидного синдрома показатели до 10 ед./мл.
При повышенном количестве антител происходят изменения и других важных показателей в сыворотке крови. Это выявляется при проведении общего анализа крови, в результатах которого отражается:
- Возрастание СОЭ.
- Снижения уровня тромбоцитов.
- Повышение количества лейкоцитов.
На фоне наличия антител в биохимическом анализе крови также будет отображено:
- Повышение уровня гамма-глобулина.
- При почечной недостаточности – повышение уровня мочевины и креатинина.
- При развитии патологий печени – повышение уровня АлАТ и АсАТ, щелочной фосфатазы, билирубина.
- Увеличение АЧТВ при исследовании на свертываемость крови.
Симптомы АФС
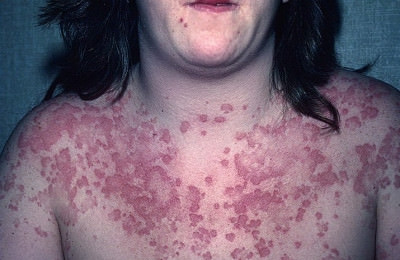
Наиболее частыми, присущими только антифосфолипидному синдрому признаками, являются:
- Тромбозы сосудов.
- Акушерская патология.
В зависимости от вида тромбозов и развиваются симптомы заболевания:
Венозные – наиболее частый вид АФС, особенно патология нижних конечностей. С такого признака очень часто начинается заболевание. Практически у 50% пациентов диагностируется тромбоэмболии легочных артерий. Реже регистрируются патологические процессы в портальных, поверхностных, почечных сосудах
Важно, что антифосфолипидный синдром занимает второе место в причинах развития синдрома Бадда-Киари, при котором происходит обструкция вен печени, ведущая к нарушению оттока крови и венозному застою.
Артериальные – диагностируются реже венозных. Основное проявление такого процесса – это развитие нарушений периферического кровообращения, ишемии, инфарктов
Самой частой локализацией такой патологии являются мозговые, немного реже – коронарные.
Одной из особенностей антифософлипидного синдрома является высокий риск рецидивов всех видов тромбозов.
Так как симптоматика АФС многообразна, легче будет представить ее в виде поражений отдельных систем:
- Поражение ЦНС – наиболее частое и опасное проявление анифосфолипидного синдрома. Проявляется развитием следующих патологий:
- Транизиторные ишемические атаки и энцефалопатии.
- Ишемические инсульты.
- Эпилептический синдром.
- Хорея.
- Рассеянный склероз.
- Мигрень.
- Миелиты.
- Внутричерепная гипертензия.
- Транзиторная амнезия.
- Тугоухость.
- Гипертонус по типу паркинсонического.
- Нарушения зрения вплоть до полной потери.
- Психозы.
- Деменция.
- Депрессия.
- Поражения сердечно – сосудистой системы, которые проявляются в виде:
- Тромбозы крупных коронарных артерий.
- Инфаркт миокарда.
- Внутрисердечные тромбозы.
- Повторное стенозирование после аорто-коронарного шунтирования и чрескожной ангиопластики.
- Недостаточность/стеноз любого из клапанов сердца.
- Фиброз, утолщение, кальциноз створок клапанов.
- Ишемическая кардиомиопатия.
- Артериальная гипертензия.
- Легочная гипертензия.
- Синдром дуги аорты.
- Атеросклероз.
- Поражение почек:
- Бессимптомная протеинурия.
- Нефротический синдром.
- Острая почечная недостаточность.
- Ренальная гипертензия.
- Почечная недостаточность.
- Гематурия.
- Инфаркт почки.
- Легочные поражения:
- Эмболии.
- Инфаркт легких.
- Легочная гипертензия.
- Острый респираторный дистресс – синдром взрослых.
- Кровоизлияния внутри альвеол.
- Тромбозы сосудов различного уровня.
- Фиброзирующий альвеолит.
- Послеродовый кардиопульмональный синдром, основными признаками которого являются плеврит, одышка, повышение температуры тела, развитие инфильтратов в легких.
- Устойчивое поражение легочных сосудов невоспалительного генеза.
- Поражение пищеварительного тракта:
- Ишемические, некротические поражения любых отделов органов пищеварения, которые приводят к развитию кровотечений.
- Боли в животе.
- Некроз, перфорация пищевода.
- Нехарактерные, большие язвенные очаги желудка и 12-перстной кишки.
- Острый холецистит.
- Окклюзионные процессы селезенки с преимущественным поражением вен.
- Поражение надпочечников:
- Двусторонний геморрагический инфаркт.
- Тромбоэмболия сосудов.
- Поражения печени:
- Синдром Бадда–Киари.
- Портальная гипертензия.
- Печеночная вено–окклюзионная болезнь.
- Узловая гиперплазия печени.
- Инфаркты печени, преимущественно во время беременности.
- Гепатит.
- Поражение кожи:
- Сетчатое ливедо.
- Язвы различного размера.
- Пурпура.
- Пустулы.
- Ладонная, подошвенная эритема.
- Узелки.
- Гангрена пальцев рук, ног.
- Поверхностные некрозы кожи.
- Кровоизлияния в ногтевое ложе.
- Тромбофлебиты подкожных вен.
- Атрофические папулоподобные поражения.
- Поражение костей:
- Нарушения со стороны крови:
- Катастрофический АФС:
- Стремительное развитие смертельной полиорганной недостаточности.
- Массивные тромбозы как вен, так и артерий.
- Быстрое развитие дистресс – синдрома.
- Нарушения мозгового кровообращения.
- Ступор.
- Нарушение ориентации во времени и пространстве.
Указанные признаки антифосфолипидного синдрома могут развиваться на любом этапе, часто без каких-либо видимых причин, когда пациент еще не знает о своей болезни.
Важно. Особую категорию составляют беременные женщины, для которых антифосфолипидный синдром и развитие тромбозов, к сожалению, оставляет мало шансов на материнство.
Этиология и патогенез
Причины АФС неизвестны. Повышение уровня аФЛ-АТ (как правило, транзиторное) наблюдается на фоне широкого спектра бактериальных и вирусных инфекций, но тромбозы в этих случаях развиваются редко, что объясняется различиями иммунологических свойств аФЛ-АТ при АФС и инфекциях. Тем не менее, предполагают, что развитие тромботических осложнений в рамках АФС может быть связано с латентной инфекцией . Отмечено повышение частоты обнаружения аФЛ-АТ в семьях больных АФС, описаны случаи АФС (чаще первичного) у членов одной семьи и определенная связь между гиперпродукцией аФЛ-АТ и носительством некоторых антигенов главного комплекса гистосовместимости, а также генетическими дефектами комплемента.
Антифосфолипидные антитела – гетерогенная группа АТ, реагирующих с широким спектром фосфолипидов и фосфолипидсвязывающих белков. К аФЛ-АТ относятся аКЛ, АТ к фосфатидилсерину, фосфатидилэтаноламину, β2-гликопротеин (ГП)-1-кофакторзависимые АТ, аннексин-V-зависимые АТ, АТ к протромбину, АТ к волчаночному антикоагулянту. ВА достаточно неоднороден, его обнаруживают не только при СКВ. Он вызывает удлинение активированного парциального тромбопластинового времени (АПТВ) in vitro, но in vivo инициирует гиперкоагуляцию и тромбозы .
Взаимодействие аФЛ-АТ с фосфолипидами представляет собой сложный процесс, в реализации которого важную роль играют так называемые кофакторы. Установлено, что аКЛ связываются с кардиолипином в присутствии аКЛ-кофактора, являющегося β2-ГП-1, циркулирующим в нормальной плазме в ассоциации с липопротеинами (он также обозначается как аполипопротеин Н) . β2-ГП-1 обладает естественной антикоагулянтной активностью. АТ, присутствующие в сыворотке больных АФС, на самом деле распознают антигенные детерминанты не анионных фосфолипидов (кардиолипин), а конформационные эпитопы (неоантиген), формирующиеся в процессе взаимодействия β2-ГП-1 с фосфолипидами. Напротив, при инфекционных заболеваниях присутствуют главным образом АТ, реагирующие с фосфолипидами в отсутствие β2-ГП-1.
Антифосфолипидные антитела способны перекрестно реагировать с компонентами эндотелия, включая фосфатидилсерин (анионный фосфолипид) и другие отрицательно заряженные молекулы (гепарансульфат протеогликана, хондроэтинсульфатный компонент тромбомодулина). Они подавляют синтез простациклина клетками эндотелия, стимулируют синтез фактора Виллебранда, индуцируют активность тканевого фактора эндотелиальными клетками, стимулируют прокоагулянтную активность, ингибируют гепаринзависимую активацию антитромбина-III и гепарин-опосредованное образование антитромбин-III-тромбинового комплекса, усиливают синтез фактора активации тромбоцитов клетками эндотелия. Предполагается, что особенно важную роль в процессе взаимодействия аФЛ-АТ и клеток эндотелия играет β2-ГП-1. β2-ГП-1-зависимое связывание аФЛ-АТ и интимой сосудов приводит к активации клеток эндотелия (гиперэкспрессии клеточных молекул адгезии, увеличению прилипания моноцитов к клеткам эндотелия), индуцирует их апоптоз, что в свою очередь увеличивает прокоагулянтную активность эндотелия. Мишенью для аФЛ-АТ могут являться и белки, регулирующие коагуляционный каскад, – белки С, S и тромбомодулин, экспрессирующиеся на мембране клеток эндотелия .
Провоцировать запуск каскада иммунных реакций, приводящих к формированию тромбозов при АФС, могут разнообразные триггеры (табл. 1).

Comments
(0 Comments)