Аддисонов криз
Причины
В большинстве случаев аддисонический криз развивается на фоне хронической надпочечниковой недостаточности, которая может иметь латентное (скрытое) течение и длительное время ничем себя не проявлять. Воздействие провоцирующих факторов приводит к нарушению функционального состояния клеток коркового вещества надпочечников, к ним относятся:
- Длительное выраженное физическое или умственное перенапряжение.
- Перенесенные тяжелые инфекционные процессы, вызванные вирусами, бактериями или грибками.
- Нарушение работы пищеварительной системы, сопровождающееся поносом, длительной, выраженной рвотой и приводящее к обезвоживанию (дегидратация) организма, а также потере минеральных солей.
- У женщин данное патологическое состояние могут провоцировать роды, особенно в случае, если они имели тяжелое течение.
- Перенесенные объемные хирургические вмешательства.
- Интоксикация (отравления), особенно алкоголем и продуктами его метаболизма (ацетальдегид).
Нередко аддисонический криз может спровоцировать резкая отмена гормональных препаратов (глюкокортикостероиды), особенно после их длительного применения.
Известны случаи развития острой надпочечниковой недостаточности после назначения строгой диеты с резким ограничением употребления поваренной соли.
Главные симптомы аддисонического криза
Симптоматика обширная, но можно выделить основные проявления, распознав которые, нужно бить тревогу:
Больной не может говорить или речь максимально неразборчива. Черты лица резко выделяются, кожа становится сухой, как старый пергамент, а глаза словно проваливаются
Это очень обращает на себя внимание.
Очевидные кишечные расстройства, боли в животе, непрерывное желание помочиться, рвота со следами крови.
Больной может полностью потерять ориентацию в пространстве и времени, при этом будет потеть, а температура заметно понизиться (заметно будет при тактильном контакте).
Это внешние симптомы, на которые могут обратить внимание окружающие. Так же может падать давление, появляются сердечно-сосудистые нарушения и многое другое, но самые заметные симптомы надо запомнить и знать
Почему возникает Аддисонова болезнь
При этой болезни отмечаются нарушения в регуляции синтеза гормонов коры надпочечников. При этом количество адренокортикотропного гормона (АКТГ), стимулирующего кору, высокое. Но корковый слой надпочечников все равно не функционирует в полном объеме. Уровень всех гормонов снижается, особенно это касается глюкокортикоидов. Основные причины таких изменений:
- Аутоиммунный процесс. Последние научные исследования свидетельствуют о том, что именно этот фактор является ведущим в развитии заболевания. Болезнь Аддисона возникает из-за того, что антитела поражают свои же клетки, в данном случае клетки коры надпочечников. При этом работа органа нарушается, и гормоны синтезируются в недостаточном количестве. Откуда берутся эти антитела, науке до сих пор не известно. Но отмечено, что недостаточность коры надпочечников может передаваться по наследству.
- Туберкулезное поражение клеток коркового слоя. Это состояние очень опасно полным разрушением органа. Сначала в процесс вовлекаются все 3 зоны коры надпочечников, а потом и мозговое вещество.
- Хирургическое вмешательство — удаление надпочечников.
- Неправильное лечение. Длительный прием препаратов, которые блокирует образование гормонов коры надпочечников. Даже если лекарства отменены, кора надпочечников вырабатывает по-прежнему мало гормонов.
- Опухоли, сформированные в самих надпочечниках или метастазы из других органов, занесенные в надпочечник током крови.
- Хронические воспалительные заболевания: ревматизм, амилоидоз и другие.
Клинические проявления заболевания

Поскольку гормоны, которые производит сетчатая, клубочковая и пучковая зона коры надпочечников принимают участие во всех видах обмена веществ, признаки заболевания очень разнообразны. При нарушении работы надпочечных желез страдают фактически все системы органов человека. Но, несмотря на то, что не хватает всех гормонов коры, в клинической картине заболевания преобладают в основном симптомы недостаточности глюкокортикоидов. Описание основных симптомов:
Как диагностируют и лечат заболевание?
Некоторые пациенты иногда путают недостаточность коркового слоя надпочечных желез и болезнь Аддисона-Бирмера. Названия очень похожи, но заболевания совершенно разные. Синдром Аддисона-Бирмера — это В12-дефицитная анемия со злокачественным течением. Недостаток витамина В12 в организме человека приводит к серьезным нарушениям кроветворения, что очень опасно для жизни.
Дополнительно о данном заболевании рассказано в видео:
https://youtube.com/watch?v=O8wVHhh7tRE
Диагностика начинается со сбора анамнеза и лабораторных исследований, также выполняют специальные пробы. Болезнь Аддисона проявляется изменениями надпочечников, степень которых определяют при помощи инструментальных методов диагностики. В общем анализе крови будет наблюдаться повышение гематокрита (соотношение клеток крови к плазме). Исследование крови на гормоны крови покажет снижение уровня кортизола, тестостерона, альдостерона, АКТГ. В биохимическом анализе будет снижен натрий и повышен калий. А в моче будет снижено количество продуктов обмена тестостерона и других гормонов коры надпочечников.
Болезнь Аддисона лечат с помощью заместительной терапии. Назначают гормональные препараты. Также пациентам показана специальная диета с исключением продуктов с высоким содержанием калия: горох, картофель, бананы, орехи.
Ежедневный рацион должен быть богат витаминами и микроэлементами. Недостаточность работы надпочечников может привести к тому, что разовьется адисонический криз — чрезвычайно опасное состояние.
Что это такое? При кризе возникает резкое снижение или полное прекращение выделения надпочениковых гормонов. Характерна адинамия, нарушения сознания, сосудистый коллапс. Надпочечниковый криз – очень тяжелое состояние, требует неотложной помощи. Основными симптомами будут: высокая температура тела, болезненность мышц, тошнота и рвота, резкое снижение артериального давления, приводящее к потере сознания, гиперкалиемия, гипонатриемия, обезвоживание.
Аддисонический криз лечат в стационаре. Назначают инфузионную терапию и глюкокортикоиды. Лечебные мероприятия направлены на избавление от обезвоживания, ликвидацию недостатка гормонов и борьбу с нарушениями в работе сердечнососудистой системы. Самыми опасными являются первые сутки криза.
Когда аддисонический криз купирован, и состояние стабилизировано, переходят на поддерживающую терапию гормонами. В целях предупреждения осложнений проводится специальная профилактика.
Диагностика Аддисоновой болезни
Надпочечниковую недостаточность можно заподозрить уже на основании клинической картины. Иногда диагноз обосновывают только характерными изменениями уровня электролитов сыворотки: снижением содержания Na, повышением уровня К (>5 мЭк-в/л), низкой концентрацией НСО3 (15-20 мЭк-в/л) и высоким содержанием азота мочевины в крови.
Дифференциальная диагностика. Гиперпигментация может быть проявлением бронхогенного рака легких, потребления тяжелых металлов (железа, серебра), хронических кожных заболеваний и гемохроматоза. Пигментация слизистых полости рта и прямой кишки характерна также для синдрома Пейтца-Егерса. Гиперпигментация часто отмечается вместе с витилиго, что характерно для аддисоновой болезни.
Слабость при аддисоновой болезни в покое исчезает, что отличает ее от слабости при нейропсихических расстройствах, которая по утрам часто выражена сильнее, чем в рабочее время. Большинство сопровождающихся слабостью миопатий отличается локальным вовлечением групп мышц, отсутствием аномальной пигментации и специфическими лабораторными данными.
При надпочечниковой недостаточности в силу нарушения глюконеогенеза отмечается гипогликемия натощак. В отличие от этого гипогликемия, обусловленная избыточной продукцией инсулина, может возникать в любое время, обычно сопровождается повышением аппетита и прибавкой веса; функция надпочечников остается нормальной.
Лабораторные исследования
Важно подчеркнуть, что при очень низком содержании кортизола даже нормальный уровень АКТГ указывает на патологию гипофиза
Если клиника позволяет подозревать надпочечниковую недостаточность (особенно если больному предстоит хирургическая операция), а содержание АКТГ и кортизола находится на пограничном уровне, то следует использовать провокационные тесты. При дефиците времени (например, перед неотложной операцией) пациенту эмпирически вводят гидрокортизон, а тесты откладывают на более поздний срок.
Стимуляционный тест с АКТГ сводится к в/в или в/м инъекции 250 мкг косинтропина с последующим определением уровня кортизола в сыворотке. Прием глюкокортикоидов или спиронолактона в день проведения теста необходимо пропустить. Нормальный уровень кортизола зависит от метода определения, но, как правило, колеблется в пределах 5-25% мкг (138-690 нмоль/л). Через 30-90 мин после введения АКТГ он достигает по меньшей мере, 20 мкг% (552 нмоль/л). Однако из-за возможной атрофии надпочечников вследствие дефицита АКТГ иногда в течение 3 дней перед тестом вводят пролонгированный препарат АКТГ.
В диагностике вторичной надпочечниковой недостаточности иногда используют длительный стимуляционный тест с АКТГ. В/м вводят 1 мг косинтропина, и с интервалами (обычно через 1, 6, 12 и 24 ч) определяют уровень кортизола. Его подъем через 1 ч при коротком и длительном тестах примерно одинаков, но при аддисоновой болезни отсутствует его дальнейшее увеличение. Предварительная стимуляция пролонгированным препаратом АКТГ необходима только в случаях длительно существующей атрофии надпочечников. Обычно вначале проводят короткий тест, так как при нормальных его результатах дальнейшие исследования необязательны.
При подозрении на адреналовый криз подтверждение диагноза аддисоновой болезни с помощью теста с АКТГ откладывают до выведения больного из критического состояния. В дальнейшем диагноз подтверждается низким уровнем кортизола на фоне повышения содержания АКТГ после его введения.
В западных странах в отсутствие очевидных причин аддисоновой болезни ее обычно относят на счет аутоиммунного поражения надпочечников и иногда определяют антитела к надпочечниковой ткани. Возможность туберкулезного поражения оценивают по данным рентгенографии грудной полости, и при сомнительных ее результатах диагностическую помощь может оказать КТ надпочечников. При аутоиммунном поражении надпочечники атрофичны, тогда как при туберкулезе или других гранулемах они увеличены (вначале) и часто кальцифицированы. Двусторонняя гиперплазия надпочечников, особенно у детей и молодых людей, позволяет предполагать ферментативный дефект.
Симптомы и признаки Аддисоновой болезни
Ранние симптомы и признаки включают слабость, повышенную утомляемость и ортостатическую гипотензию. Диффузная гиперпигментация проявляется в основном на открытых участках тела, но в меньшей степени захватывает и закрытые, особенно подверженные давлению (выступающими частями костей); темнеют кожные складки, шрамы и разгибательные поверхности конечностей. Лоб, щеки, шея и плечи обычно покрыты темными пятнами. Может отмечаться голубовато-черное окрашивание околососковых кружков. Возможны также повышенная чувствительность к холоду с гипометаболизмом, головокружения и обмороки. Постепенное развитие и неспецифический характер ранних симптомов нередко приводят к ошибочному диагнозу невроза. Для поздних стадий аддисоновой болезни характерны потеря веса, обезвоживание и артериальная гипотония.
Адреналовый криз. Температура тела может снижается, хотя часто отмечается ее резкое повышение, особенно при кризах, спровоцированных острой инфекцией. Многие больные с частичной надпочечниковой недостаточностью (сниженными резервами коркового вещества) чувствуют себя здоровыми, но при стрессе у них развивается адреналовый криз.
Основными симптомами недостатка андрогенов являются выпадение лобковых волос, атрофия мышц и снижение либидо. Тем не менее нарушение образования андрогенов в надпочечниках у мужчин не имеет особого значения до тех пор, пока продукция тестостерона сохраняется на уровне нормы.
Внезапное ухудшение симптомов приводит к аддисоновым кризам, которые характеризуются выраженной слабостью, падением АД, тахикардией, диареей, гипогликемией, гипонатриемией, гиперкалиемией и олигурией. Нередко подобное обострение провоцируется инфекциями, которые у здоровых людей повышают уровень кортизола в крови. У пациентов с болезнью Аддисона уровень кортизола остается низким.
Причины возникновения
У лиц, страдающих болезнью Аддисона, возникновению аддисонического криза способствуют самые различные стрессовые факторы, повышающие потребность организма в глюкокортикоидах, требующие мобилизации энергетических ресурсов, напряжения адаптационных защитных механизмов:
- Физическое или психическое перенапряжение.
- Различные вирусные и бактериальные инфекции.
- Оперативные вмешательства.
- Роды.
- Интоксикация, особенно алкогольная, острые пищевые отравления, рвота, понос, способствующие потере натрия, хлоридов и обезвоживанию.
- Отмена гормонов (пробная — самим больным или врачом), замена одного гормона другим, обычно преднизолона дексаметазоном.
Был случай наблюдения больного, у которого аддисонический криз развился после назначения ему участковым терапевтом строгой диеты, исключающей острые блюда и соль в связи с появлением у него боли в надчревной области, при этом введение гормонов проводилось без какого-либо дополнительного введения хлорида натрия. Провоцирующим фактором развития аддисонического криза может быть проведение пробы с кортикотропином у лиц, страдающих болезнью Аддисона, с целью выяснения их наличных и потенциальных резервов. Имеются указания на развитие аддисонического криза после проведения больным диагностической пробы Кутлера.
Лечение
Незамедлительно начинают и лечение .
Основные мероприятия направлены на ликвидацию , заместительную гормональную терапию и симптоматическую терапию (ликвидация нарушений сердечно-лёгочной недостаточности, если криз вызван — адекватная ). Наиболее опасны первые сутки.
Когда состояние пациента стабилизируется, дозу глюкокортикоидов постепенно снижают. Обычно для перехода на поддерживающую дозу требуется 5 дней.
Осложнения терапии
Связаны с передозировкой. Наиболее часто развивается отёчный синдром, , (причина — ). Следует уменьшить дозу , отменить вливание и добавить введение . При явлениях — , .
Патофизиология Аддисоновой болезни
Дефицит как глюко-, так и минералокортикоидов.
Минералокортикоидная недостаточность. Минералокортикоиды стимулируют реабсорбцию Na и экскрецию К, а дефицит этих гормонов приводит соответственно к увеличению экскреции Na и снижению экскреции К, главным. В результате концентрация Na в сыворотке снижается, а К увеличивается. Потеря соли и воды с мочой обусловливает тяжелое обезвоживание, повышение осмоляльности плазмы, ацидоз, уменьшение ОЦК, артериальную гипотонию и в конечном счете — циркуляторный коллапс. Однако при надпочечниковой недостаточности, связанной с нарушением продукции АКТГ, электролитные сдвиги отсутствуют или выражены гораздо слабее.
Глюкокортикоидная недостаточность. В отсутствие кортизола снижается превращение белков в углеводы, что приводит к гипогликемии и уменьшению содержания гликогена в печени. Падает сопротивляемость инфекции, травмам и другим стрессам. Из-за слабости сердечной мышцы и обезвоживания уменьшается минутный объем сердца и развивается сосудистая недостаточность. При надпочечниковой недостаточности, обусловленной патологией гипофиза, гиперпигментация отсутствует.
Дефицит глюкокортикоидов часто приводит к гипогликемии, которая развивается в результате активации гликолиза и снижения скорости глюконеогенеза. Это особенно выражено при вторичном дефиците гормонов коры надпочечников из-за недостаточности гипофиза, поскольку одновременно снижается секреция соматотропина, который повышает уровень глюкозы в крови. Гипогликемия активирует симпатическую нервную систему и ингибирует высвобождение инсулина, а значит, влияет на липолиз и распад белков. Снижение липолитического и протеолитического эффектов кортизола компенсируется уменьшением выработки инсулина и усилением влияния адреналина. Стимулируется липолиз и распад белков, что приводит к потере массы тела. Симптомами повышения секреции адреналина являются тахикардия и потливость. Снижение чувствительности сердца и сосудов к катехоламинам обусловливает падение АД, несмотря на высвобождение адреналина. В связи с уменьшением секреции соляной кислоты происходит размножение патогенных микроорганизмов в желудке, что вызывает развитие желудочно-кишечных инфекций. Наблюдается диарея и рвота, которые приводят к потере воды и электролитов. Вследствие меньшего влияния глюкокортикоидов на кроветворные клетки развивается нейтропения, эозинофилия и лимфоцитоз. Характерны усталость и слабость. Следует отметить, что при сохранении дефицита кортикоидов повышается чувствительность их клеток-мишеней, что задерживает начало проявления симптомов недостаточности.
При первичной недостаточности гормонов коры надпочечников (болезнь Аддисона) уменьшение концентрации кортизола по механизму отрицательной обратной связи обусловливает выраженное повышение синтеза проопиомеланокортина, из которого синтезируется АКТГ. В результате этого повышается образование не только АКТГ, но и α-меланотропина (α-МСГ или меланокортина). Увеличение концентрации α-МСГ и АКТГ в плазме приводит к изменению цвета кожи, которая приобретает бронзовый оттенок. Поэтому болезнь Аддисона называют «бронзовой болезнью». В случае отсутствия одного надпочечника АКТГ вызывает гипертрофию коры второго надпочечника. В отсутствие обоих надпочечников АКТГ стимулирует эктопическое образование небольшого количества адренокортикоидных гормонов. При вторичной недостаточности гормонов коры надпочечников пигментация кожи выражена в меньшей степени, поскольку снижено образование α-МСГ и АКТГ.
Дефицит минералокортикоидов приводит к потере солей почками и задержке ионов К+, Mg2+ и Н+. Нарушается реабсорбция Na+ потовыми железами и кишечником. Это вызывает дефицит солей, гипотоническую дегидратацию, гиповолемию, падение АД и увеличение внутриклеточного объема. Все эти изменения приводят к снижению почечной перфузии и СКФ, что повышает концентрацию креатинина в плазме. Также вследствие нарушения почечной перфузии высвобождается ренин и увеличивается синтез ангиотензина II. Ангиотензин II стимулирует продукцию АДГ, который усиливает реабсорбцию воды в почках. АДГ способствует развитию гипоосмолярности. Задержка К+, Mg2+ и Н+ снижает нервно-мышечную возбудимость, нарушает образование потенциала действия и проводимость мышцы сердца вследствие увеличения содержания К+ и Mg2+ в крови, вызывает ацидоз. В результате уменьшения содержания жидкости происходит потеря массы тела, а артериальная гипотензия ухудшает физическое состояние.
Причины недостаточности коры надпочечников
Болезнь Аддисона – что это такое, почему появляется недуг? Патологию классифицируют на первичную и вторичную, а также врожденную и приобретенную. К причинам развития первичного поражения коры надпочечников относится:
- аутоиммунные процессы в организме;
- туберкулез надпочечников;
- врожденные аномалии;
- гипоплазия;
- сифилис;
- хирургическое удаление надпочечника;
- СПИД;
- грибковые болезни – диссеминированный гистоплазмоз, бластомикоз;
- снижение чувствительности надпочечников к адренокортикотропному гормону;
- раковые опухоли или метастазы.
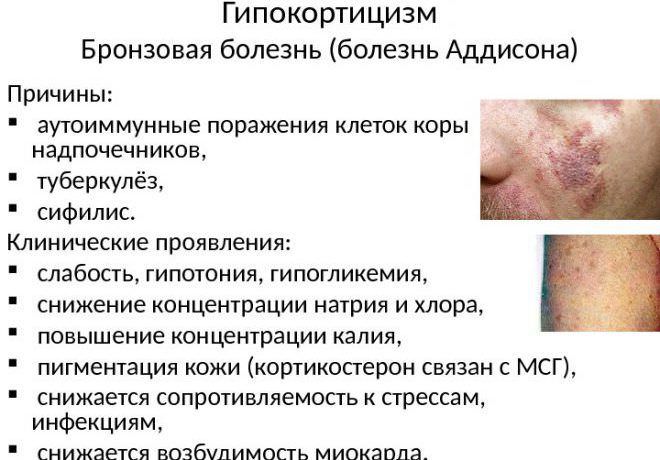
Секреция гормонов нарушается из-за деструктивных процессов в тканях коры надпочечников. В тяжелых случаях может полностью прекратиться выработка кортикостероидов. Аутоиммунные процессы приводят к разрушению клеток органа патологическими антителами. Это является наиболее распространенной причиной недуга, такие симптомы встречаются у 70–80% пациентов.
Вторичная форма болезни Аддисона наблюдается при нарушении гипоталамо-гипофизарной связи. Передняя доля гипофиза в недостаточном объеме синтезирует адренокортикотропный гормон, который стимулирует выработку кортизола и альдостерона в коре надпочечников.
Причины вторичной болезни Аддисона:
- ишемия;
- доброкачественные и злокачественные опухоли;
- механические травмы;
- менингит, энцефалит;
- облучение головного мозга в области гипофиза.

Ятрогенные симптомы Аддисоновой болезни появляются на фоне длительного приема цитостатиков, глюкокортикостероидных препаратов, или после их резкой отмены. Терапия вызывает атрофию тканей коры надпочечников, что является причиной нарушения секреции гормонов. Болезнь Аддисона нередко сочетается с сахарным диабетом, толерантностью к глюкозе, и гипотиреоидитом.
https://youtube.com/watch?v=OuFvW_YXPtg
Лечение при беременности
В связи с возможностью ухудшения болезни Аддисона в первой половине беременности больные легкой формой заболевания, до того не получавшие заместительную гормональную терапию, переводятся на преднизолон в дозе 10-15 мг в сутки (соответственно 5 мг утром и днем или 10 мг утром и 5 мг днем), при тенденции к снижению артериального давления, несмотря на прием глюкокортикоидов, дополнительно вводится внутримышечно ДОКСА по 5 мг 2 раза в неделю. Назначается достаточная доза кислоты аскорбиновой (по 0,5 г 3 раза в день). Больным, которые находились до беременности на гормональной терапии, доза глюкокортикоидов увеличивается в 1,5 раза. Дополнительно вводится ДОКСА. Обязательный систематический контроль за самочувствием больных, уровнем артериального давления с коррекцией доз гормонов.
Учитывая индивидуальные особенности течения болезни Аддисона у беременных, со второй половины беременности в связи с гормональной активностью плаценты самочувствие больных обычно улучшается, что требует уменьшения вводимых гормонов, однако полная отмена глюкокортикоидов опасна как для беременной, так и для плода в связи с возможным истощением его надпочечников. Введение больших доз глюкокортикоидов и особенно минералокортикоидов во второй половине беременности также опасно в связи с усилением задержки натрия, жидкости, развитием отеков и возможной преэклампсией.
Тактика ведения родов при болезни Аддисона должна быть выжидательной. Роды обычно наступают на 10-12 дней позже обычного срока
Весьма важно предпринять меры по предупреждению затяжных родов. Учитывая, что боль в родах является дополнительным тяжелым стрессом, необходимо достаточное обезболивание
Одновременно предпринимаются меры к профилактике кровопотери, которая должна быть минимальной. В случае кровопотери необходимо срочное переливание крови.
В целях профилактики аддисонического криза в родах, повышения защитных приспособительных механизмов, физической выносливости беременной с началом родовой деятельности внутривенно вводится 100 мг гидрокортизона (30 мг преднизолона), внутримышечно 5 мг ДОКСА. Повторное введение гидрокортизона или преднизолона проводится каждые 4-6 ч (соответственно по 75 мг и 20-25 мг) и ДОКСА по 5 мг. Под контролем артериального давления доза гормонов может быть увеличена или уменьшена. В первом периоде родов внутривенно струйно вводится 10-15 мл 5% раствора аскорбиновой кислоты; а затем капельно 500 мл 5% раствора глюкозы с 50 мг гидрокортизона, 1 мл 0,06 % раствора коргликона и 2 мл кордиамина. В послеродовой период продолжают дробное парентеральное введение глюко- и минералокортикоидов (гидрокортизон — 75-100 мг или преднизолон — 25-30 мг каждые 6 ч, ДОКСА — 5 мг 2-3 раза в сутки) и жидкости (реополиглюкин — 400 мл, глюкоза — 500-1000 мл, 5% раствор на изотоническом растворе натрия хлорида 500-1000 мл, 40 % раствор глюкозы 20-40 мл с аскорбиновой кислотой 5% 10-15 мл).
В последующие дни под контролем артериального давления, исследования натрия и калия плазмы крови дозу и частоту введения гормонов уменьшают. В связи с ослаблением защитных сил организма для профилактики развития послеродовых инфекционных осложнении всем больным парентерально назначают антибиотики широкого спектра действия в достаточной дозировке. Кесарево сечение проводится только по акушерским показаниям под эндотрахеальным наркозом с применением нейролептанальгезии.
Дополнительно статьи на данную тему:

Comments
(0 Comments)