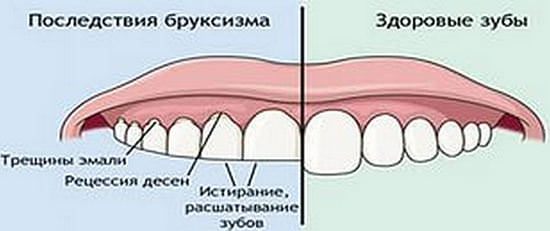
Болезнь паркинсона: причины, симптомы, лечение
Болезнь Паркинсона – сколько с ней живут, симптомы и лечение

Патология, вызванная медленной прогрессирующей гибелью у человека нервных клеток, которые отвечают за двигательные функции, носит название болезнь Паркинсона.
Первые симптомы заболевания – дрожание (тремор) мышц и неустойчивое положение в состоянии покоя отдельных частей тела (головы, пальцев и кистей рук). Чаще всего они проявляются в 55-60 лет, но в ряде случаев раннее начало болезни Паркинсона фиксировалось у людей до 40 лет.
Обратите внимание
В дальнейшем по мере развития патологии человек полностью утрачивает физическую активность, умственные способности, что приводит к неизбежному затуханию всех жизненных функций и летальному исходу. Это – одно из тяжелейших заболеваний в плане лечения.
Сколько при современном уровне медицины могут жить люди с болезнью Паркинсона? И почему, в обязательном порядке надо создать необходимые бытовые условия для жизни больного с диагнозом болезнь Паркинсона?
Этиология болезни Паркинсона
Физиология нервной системы
Все движения человека контролируются центральной нервной системой, в которую входят головной и спинной мозг.
Стоит человеку лишь подумать о каком-либо намеренном движении, кора головного мозга уже приводит в готовность все отделы нервной системы, ответственные за это движение. Одним из таких отделов являются так называемые базальные ганглии.
Это вспомогательная двигательная система, отвечающая за то, как быстро осуществляется движение, а также за точность и качество этих движений.
Информация о движении поступает из коры головного мозга в базальные ганглии, которые определяют, какие мышцы будут в нем участвовать, и насколько каждая из мышц должна быть напряжена, чтобы движения были максимально точными и целенаправленными.
Базальные ганглии передают свои импульсы с помощью специальных химических соединений – нейромедиаторов. От их количества и механизма действия (возбуждающий или тормозящий) зависит, как будут работать мышцы. Основным нейромедиатором является дофамин, который тормозит избыток импульсов, и тем самым контролирует точность движений и степень сокращения мышц.
Чёрная субстанция (Substantia nigra) участвует в сложной координации движений, поставляя дофамин полосатому телу и передавая сигналы от базальных ганглиев к другим структурам мозга.
Черная субстанция потому так и названа, что эта зона мозга имеет темную окраску: нейроны там содержат некоторое количество меланина — побочного продукта синтеза дофамина.
Именно недостаточность дофамина в черной субстанции мозга приводит к болезни Паркинсона.
Болезнь Паркинсона – что это такое
Болезнь Паркинсона – это нейродегенеративное заболевание головного мозга, которое у большинства пациентов прогрессирует медленно. Симптомы недуга могут постепенно проявляться в течение нескольких лет.
Заболевание возникает на фоне гибели большого количества нейронов в определённых участках базальных ганглиев и разрушение нервных волокон. Для того, чтобы симптомы болезни Паркинсона начали проявляться, должны утратить свою функцию порядка 80% нейронов. В таком случае она неизлечима и прогрессирует с годами, даже несмотря на предпринимаемое лечение.
Также характерным признаком этого заболевания является снижение количества дофамина. Его становится недостаточно для торможения постоянных возбуждающих сигналов коры головного мозга.
Важно
Импульсы получают возможность проходить прямо до мышц и стимулировать их сокращение.
Этим объясняются основные симптомы болезни Паркинсона: постоянные мышечные сокращения (тремор, дрожание), скованность мышц из-за чрезмерно увеличенного тонуса (ригидность), нарушение произвольных движений тела.
Паркинсонизм и болезнь Паркинсона, отличия
Различают:
- первичный паркинсонизм или болезнь Паркинсона, он встречается чаще и носит необратимый характер;
- вторичный паркинсонизм – эта патология обусловлена инфекционными, травматическими и другими поражениями мозга, как правило, носит обратимый характер.
- Спровоцировать болезнь в этом случае может:
- энцефалит;
- травмы головного мозга;
- отравления токсическими веществами;
- сосудистые заболевания, в частности, атеросклероз, инсульт, ишемическая атака и др.
Симптомы и признаки
Как проявляется болезнь Паркинсона?
- Признаки болезни Паркинсона включают в себя устойчивую потерю контроля над своими движениями:
- тремор покоя;
- скованность и сниженная подвижность мышц (ригидность);
- ограниченность объёма и скорости движений;
- снижение способности удерживать равновесие (постуральная неустойчивость).
- Симптомы, не связанные с двигательной активностью:
- депрессия;
- патологическая утомляемость;
- потеря обоняния;
- повышенное слюноотделение;
- избыточная потливость;
- нарушение обмена веществ;
- проблемы с желудочно-кишечным трактом;
- психические расстройства и психозы;
- нарушение умственной деятельности;
- нарушение когнитивных функций.
- Наиболее характерными нарушениями когнитивных функций при болезни Паркинсона являются:
- нарушения памяти;
- замедленность мышления;
- нарушения зрительно-пространственной ориентации.
У молодых
Иногда болезнь Паркинсона возникает у молодых людей в возрасте от 20 до 40 лет, что называется ранним паркинсонизмом. По статистике, таких пациентов немного – 10-20%. Болезнь Паркинсона у молодых имеет те же симптомы, но протекает более мягко и прогрессирует медленнее, чем у пожилых пациентов.
- Некоторые симптомы и признаки болезни Паркинсона у молодых:
- У половины пациентов болезнь начинается с болезненных мышечных сокращений в конечностях (чаще в стопах или плечах). Данный симптом может затруднять диагностику раннего паркинсонизма, поскольку похож на проявление артрита.
- Непроизвольные движения в теле и конечностях (которые часто возникают на фоне терапии дофаминовыми препаратами).
В дальнейшем становятся заметными признаки, характерные для классического течения болезни Паркинсона в любом возрасте.
У женщин
Симптомы и признаки болезни Паркинсона у женщин не имеют отличий от общей симптоматики.
У мужчин
Аналогично, симптомы и признаки заболевания у мужчин ничем не выделяются. Разве что, что мужчины болеют несколько чаще, чем женщины.
Диагностика
На данный момент не существует лабораторных анализов, по результатам которых можно было бы поставить диагноз болезнь Паркинсона.
Диагноз ставится на основании анамнеза заболевания, результатах физического осмотра и анализов. Врач может назначить определенные анализы, чтобы выявить или исключить другие возможные заболевания, которые вызывают похожие симптомы.
Один из признаков болезни Паркинсона – наличие улучшений после начала приёма противопаркинсонических препаратов.
Существуют также еще один диагностический метод обследования, называемый ПЭТ (позитронно-эмиссионная томография).
В некоторых случаях с помощью ПЭТ удается выявить низкий уровень дофамина в головном мозге, что и является главным признаком болезни Паркинсона.
Но ПЭТ-сканирование, как правило, не используется для диагностики болезни Паркинсона, поскольку это очень дорогой метод, и многие больницы не оснащены необходимым оборудованием.
Стадии развития болезни Паркинсона по Хен-Яру
0 стадия.
Человек здоров, признаков заболевания нет.
1 стадия.
Небольшие двигательные нарушения в одной руке. Проявляются неспецифические симптомы: нарушение обоняния, немотивированная усталость, расстройства сна и настроения. Далее начинают подрагивать пальцы руки при волнении. Позднее тремор усиливается, дрожь появляется и в состоянии покоя.
Промежуточная стадия («полуторная»).
Локализация симптомов в одной конечности или части туловища. Постоянный тремор, который исчезает во сне. Дрожать может вся рука. Затрудняется мелкая моторика и портится почерк. Появляются некоторая скованность шеи и верхней части спины, ограничение маховых движений руки при ходьбе.
2 стадия.
Двигательные нарушения распространяются на обе стороны. Вероятен тремор языка и нижней челюсти. Возможно слюнотечение. Затруднения при движении в суставах, ухудшение мимики лица, замедление речи.
Нарушения потоотделения; кожа может быть сухой или наоборот жирной (характерны сухие ладони). Больной иногда способен сдерживать непроизвольные движения. Человек справляется с простыми действиями, хотя они заметно замедляются.
3 стадия.
Нарастают гипокинезия и ригидность. Походка приобретает «кукольный» характер, который выражается мелкими шажками с параллельно ставящимися ступнями. Лицо становится маскообразным.
Может отмечаться тремор головы по типу кивательных движений («да-да» или «нет-нет»). Характерно формирование «позы просителя» – согнутая вперед голова, сутулая спина, прижатые к туловищу и согнутые в локтях руки, полусогнутые в тазобедренных и коленных суставах ноги.
Движения в суставах – по типу «зубчатого механизма». Прогрессируют нарушения речи – больной «зацикливается» на повторении одних и тех же слов. Человек обслуживает себя, но с достаточными трудностями.
Совет
Не всегда удается застегивать пуговицы и попасть в рукав (при одевании желательна помощь). Гигиенические процедуры занимают в несколько раз больше времени.
4 стадия.
Выраженная постуральная неустойчивость – больному трудно удержать равновесие при вставании с постели (может упасть вперед).
Если стоящего или движущегося человека слегка подтолкнуть, он продолжает движение по инерции в «заданном» направлении (вперед, назад или вбок), пока не встретит препятствие. Нередки падения, которые чреваты переломами. Трудно менять положение тела во время сна. Речь становится тихой, гнусавой, смазанной.
Развивается депрессия, возможны суицидальные попытки. Может развиться деменция. Для выполнения простых повседневных дел в большинстве случаев требуется посторонняя помощь.
5 стадия.
Последняя стадия болезни Паркинсона характеризуется прогрессированием всех двигательных нарушений. Больной не может встать или сесть, не ходит.
Не может самостоятельно есть, не только из-за тремора или скованности движений, но и из-за нарушений глотания. Нарушается контроль за мочеиспусканием и стулом. Человек полностью зависим от окружающих, его речь трудно понять.
Нередко осложняется тяжелой депрессией и деменцией.
Причины
- Учёным до сих пор не удалось выявить точные причины возникновения болезни Паркинсона, однако некоторые факторы могут спровоцировать развитие этого заболевания:
- Старение – с возрастом количество нервных клеток уменьшается, это приводит и к снижению количества дофамина в базальных ганглиях, что в свою очередь может спровоцировать болезнь Паркинсона.
- Наследственность – ген болезни Паркинсона до сих пор не выявлен, однако у 20% больных есть родственники с признаками паркинсонизма.
- Факторы окружающей среды – различные пестициды, токсины, ядовитые вещества, тяжёлые металлы, свободные радикалы могут спровоцировать гибель нервных клеток и привести к развитию заболевания.
- Лекарственные препараты – некоторые нейролептические препараты (например, антидепрессанты) нарушают обмен дофамина в центральной нервной системе и вызывают побочные эффекты, схожие с симптомами болезни Паркинсона.
- Травмы и заболевания головного мозга – ушибы, сотрясения, а также энцефалиты бактериального или вирусного происхождения могут повредить структуры базальных ганглиев и спровоцировать болезнь.
- Неправильный образ жизни – такие факторы риска, как недосыпание, постоянные стрессы, неправильное питание, авитаминозы и др. могут привести к возникновению патологии.
- Другие заболевания – атеросклероз, злокачественные опухоли, заболевания эндокринных желез могут привести к такому осложнению, как болезнь Паркинсона.
Как лечить болезнь Паркинсона
- Болезнь Паркинсона на начальных стадиях лечится медикаментозно, путем введения недостающего вещества. Чёрная субстанция является главной целью химической терапии.
При таком лечении почти у всех пациентов наблюдается ослабление симптомов, появляется возможность вести образ жизни, близкий к нормальному и вернуться к прежнему жизненному укладу.
- Однако если по истечении нескольких лет у пациентов не наступает улучшения (несмотря на увеличение дозы и частоты приема препаратов), или появляются осложнения – применяется вариант операции, во время которой имплантируется мозговой стимулятор.
- Операция заключается в высокочастотном раздражении базальных ганглий головного мозга электродом, соединенным с электростимулятором:
- Под местным обезболиванием последовательно вводятся два электрода (по заранее намеченному компьютером пути) для глубокой стимуляции мозга.
- Под общим наркозом в области грудной клетки подкожно вшивается электростимулятор, к которому подсоединяются электроды.
Лечение паркинсонизма, препараты
Леводопа. При болезни Паркинсона лучшим лекарством давно считалась леводопа. Этот препарат – химический предшественник дофамина.
Однако для него характерно большое количество серьезных побочных эффектов, в том числе, психические нарушения. Лучше всего назначать леводопу в комбинации с ингибиторами периферической декарбоксилазы (карбидопа или бенсеразид).
Они увеличивают количество леводопы, достигающей мозга и одновременно снижают выраженность побочных эффектов.
Мадопар – один из таких комбинированных препаратов. Капсула мадопара содержит леводопу и бенсеразид. Мадопар выпускается в разных формах.
Так, мадопар ГСС находится в специальной капсуле, плотность которой меньше плотности желудочного сока. Такая капсула находится в желудке от 5 до 12 часов, и высвобождение леводопы идет постепенно.
А мадопар диспергируемый имеет жидкую консистенцию, действует быстрее и более предпочтителен для больных с нарушениями глотания.
Амантадин. Одно из лекарственных средств, с которых обычно начинают лечение – амантадин (мидантан).
Этот препарат способствует образованию дофамина, уменьшает его обратный захват, защищает нейроны черной субстанции за счет блокады глутаматных рецепторов и обладает другими положительными свойствами.
Амантадин хорошо уменьшает ригидность и гипокинезию, на тремор влияет меньше. Препарат хорошо переносится, побочные эффекты при монотерапии возникают редко.
Миралекс. Таблетки от болезни Паркинсона миралекс используют, как для монотерапии в ранних стадиях, так и в комбинации с леводопой в более поздних стадиях.
Побочных эффектов у миралекса меньше, чем у неселективных агонистов, но больше, чем у амантадина: возможны тошнота, нестабильность давления, сонливость, отеки ног, повышение уровня печеночных ферментов, у больных с деменцией могут развиваться галлюцинации.
Ротиготин (Ньюпро). Еще один современный представитель агонистов дофаминовых рецепторов – ротиготин. Препарат выполнен в виде пластыря, накладываемого на кожу.
Обратите внимание
Пластырь, называемый трансдермальной терапевтической системой (ТТС), имеет размеры от 10 до 40 см², наклеивается один раз в день.
Препарат Ньюпро отпускается по рецепту для монотерапии идиопатической болезни Паркинсона на ранней стадии (без применения леводопы).
Эта форма имеет преимущества перед традиционными агонистами: эффективная доза меньше, побочные эффекты значительно менее выражены.
Ингибиторы МАО. Ингибиторы моноаминооксидазы тормозят окисление дофамина в полосатом теле, за счет чего повышается его концентрация в синапсах.
Чаще всего в лечении болезни Паркинсона используют селегилин. На ранних стадиях селегилин применяется в качестве монотерапии, и половина больных при лечении отмечает значительное улучшение.
Побочные явления селегилина не часты и не резко выражены.
Терапия селегилином позволяет отсрочить назначение леводопы на 9-12 месяцев. В поздних стадиях можно использовать селегилин в комбинации с леводопой – он позволяет увеличить эффективность леводопы на 30%.
Мидокалм снижает тонус мышц. На этом свойстве основано его применение при паркинсонизме в качестве вспомогательного лекарства. Мидокалм принимают, как внутрь (таблетки), так и внутримышечно или внутривенно.
Витамины группы В активно используются при лечении большинства заболеваний нервной системы. Для трансформации L-Дофа в дофамин необходимы витамин В₆ и никотиновая кислота. Тиамин (витамин В₁) также способствует увеличению дофамина в мозге.
Болезнь Паркинсона и продолжительность жизни
Сколько живут с болезнью Паркинсона?
- Имеются данные серьезного исследования британских ученых, говорящие о том, что на продолжительность жизни при болезни Паркинсона влияет возраст начала болезни:
- лица, у которых заболевание началось в возрасте 25-39 лет, живут в среднем 38 лет;
- при возрасте начала 40-65 лет живут около 21 года;
- а те, кто заболел в возрасте старше 65 лет, живут около 5 лет.
Профилактика болезни Паркинсона
- На сегодняшний день каких-либо конкретных методов профилактики развития болезни Паркинсона не существует, есть только общие советы на этот счет:
- хорошо питаться;
- вести здоровую и полноценную жизнь;
- ограждать себя от лишних волнений и стрессов;
- не злоупотреблять алкоголем;
- чаще двигаться;
- тренировать память;
- заниматься активной умственной деятельностью.
Болезнь Паркинсона – что это? Признаки и симптомы, лечение
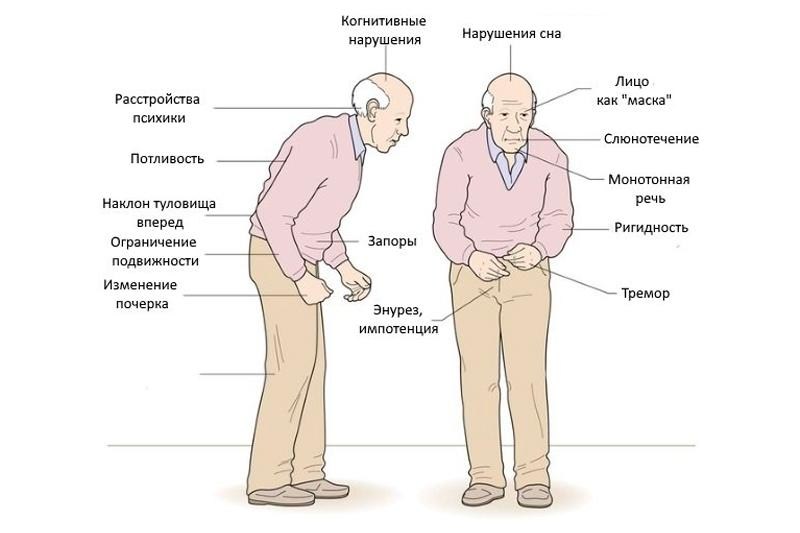
С болезнью Паркинсона чаще всего сталкиваются люди старше 60 лет.
Болезнь тяжела как для самого больного, так и для родственников, так как развившаяся патология приводит к тому, что пациент прикован к постели, ему требуется постоянное внимание и уход.
Хотя последствия болезни Паркинсона невозможно устранить полностью, мало кто знает, что патологию можно заподозрить за 5-10 лет до появления ее первых признаков.
Своевременная диагностика позволяет приостановить дегенеративный процесс в определенных участках мозга и максимально продлить период нормальной двигательной активности пациента.
Болезнь Паркинсона — что это такое?
Болезнь Паркинсона — медицинский термин из сферы неврологии, идентичный дрожательному параличу и идиопатическому синдрому паркинсонизма. Что это такое? Болезнь Паркинсона — это прогрессирующая патология, при которой развивающиеся в экстрапирамидальной системе мозга (в первую очередь в черной субстанции) дегенеративные процессы приводят к снижению выработки нейромедиатора дофамина.
При этом нарушается передача нервных импульсов, а больной постепенно теряет способность контролировать собственные движения. Процесс развития дегенерации мозговых тканей развивается медленно, однако в итоге неуклонно ведет к полной потере пациентом самостоятельно выполнять элементарные жизненные нормы — принимать пищу, одеваться и т. д.
Причины сбоя дофаминового синтеза до сих пор не ясны, однако медики выделяют следующие факты, влияющие на возникновение болезни Паркинсона:
- Возрастной фактор — патология диагностируется у каждого сотого человека старше 60 лет. При этом данному заболеванию более подвержены мужчины.
- Наследственность — наличие у родственников паркинсонизма увеличивает риск болезни Паркинсона на 20%.
- К дегенерации определенных отделов мозга приводят изменения на генном уровне. Этот факт обуславливает появление симптомов паркинсонизма у молодых людей.
- Курение и употребление большого количества кофе втрое снижает риск появления болезни Паркинсона. Люди, в чьем рационе присутствует достаточное количество молока, более подвержены болезни.
- Болезни Паркинсона более подвержены люди, занимающиеся умственной деятельностью, а также с выраженной чертой характера — желанием все контролировать.
Спровоцировать дегенеративные процессы в центральной нервной системе могут черепно-мозговые травмы, энцефалиты, атеросклероз и другая сосудистая патология, хроническая интоксикация организма — как при попадании ядов извне (угарный газ, марганцевое производство) и приеме множества лекарственных препаратов (нейролептиков, наркотических средств), так и при тяжелом поражении почек и печени.
Признаки болезни Паркинсона, первые симптомы
один из первых признаков — паталогическая подвижность во сне
Первые симптомы болезни Паркинсона появляются спустя 10-15 лет от начала дегенерации экстрапирамидальной системы мозга. При этом чем более распространены дегенеративные изменения и чем меньше вырабатывается дофамина, тем выраженнее характерные проявления паркинсонизма. Однако болезнь Паркинсона, при отсутствии характерных симптомов, можно заподозрить по следующим признакам:
- Снижение мимической активности лица и замедленность движений конечностями и телом нередко списывается на престарелый возраст. Однако именно эти признаки могут указывать на нарушение нервной импульсации из мозга к мышечным волокнам.
- Потеря обоняния — снижение или полная неспособность различать запах краски, чеснока и других характерных запахов, согласно последним исследованиям, четко связана с развитием болезни Альцгеймера и Паркинсона.
- Патологическая подвижность во время «быстрого сна», когда человек видит сны, — при начавшейся дегенерации черной субстанции человек во сне размахивает руками и ногами, часто вскрикивает, нередки падения с кровати.
- Изменение походки — отставание одной ноги при ходьбе, упор на наружный край стопы заметны со стороны, однако часто остаются без внимания.
С развитием болезни у пациента проявляются характерные двигательные нарушения, усиливаются вегетативные расстройства и развиваются психические отклонения.
Симптоматическая картина болезни Паркинсона:
Дрожание изначально возникает в кисти одной руки с частотой 4-6 непроизвольных движений в сек. и затем распространяется на другие конечности (и верхние, и нижние). Дрожание пальцев напоминает счет монет, не прекращается даже в состоянии покоя, усиливается при эмоциональном волнении и, наоборот, уменьшатся при движении.
Именно эта специфика тремора отличает болезнь Паркинсона от мозжечковых расстройств. С развитием заболевание дрожание распространяется на голову (бесконтрольные движения типа «да-да»/«нет-нет»), нижнюю челюсть и язык, более выраженное на стороне первичного поражения.
Лицо больного парконсонизмом маскообразное из-за снижения мимической активности. Характерно медленное формирование мимической реакции на эмоции (например, плач) и такое же запоздалое их угасание. У больного зачастую отмечается застывший взгляд, мигание глазами редкое. Вегетативные расстройства проявляются обильным слюноотделением, чрезмерной потливостью и сальным блеском лица.
- Нарушение речи и изменение почерка
Речь больного теряет выразительность: все произносится однотонно, к окончанию разговора речь становится почти неслышной. Мелкокалиберный тремор пальцев провоцирует уменьшение размеров написанных букв (микрография) и прерывистость почерка.
- Гипокинезия, брадикинезия
Общая скованность тела выражается снижением контролируемой активности, пациент может на несколько часов застыть в одной позе. Вывести его из такого состояния можно лишь внешним раздражителем — попытка сдвинуть или громкая речь. Все движения, которые производит больной, возникают с некоторой задержкой и замедлены (брадикинезия).
- «Кукольная» походка и поза просителя
Для паркинсоников характерна «кукольная» походка: расставляя ступни параллельно друг другу, больной передвигается маленькими шажками. Неравномерная ригидность мышц проявляется позой просителя: согнутые в суставах руки и ноги, ссутулившаяся спина, голова, опущенная к груди.
Пациент не может совершать содружественные движения: при ходьбе вместо обычного размахивания руки прижаты к туловищу, взгляд вверх не сопровождается наморщиванием лба.
Нередко при выраженной эмоциональной реакции или после утреннего пробуждения все двигательные нарушения уменьшаются или полностью исчезают, что позволяет больному самостоятельно передвигаться. Однако спустя несколько часов характерные для болезни Паркинсона симптомы возвращаются.
- Пластическая восковая гибкость и симптом «зубчатого колеса»
Повышенный мышечный тонус приводит к тому, что все движения пациента по характеру схожи с автоматическими: при сгибании/разгибании конечностей четко ощущается ступенчатость напряжения определенных мышц, а больной остается в таком положении длительное время (феномен Вестфаля — согнутая стопа сохраняет приданное положение некоторое время).
симптом зубчатого колеса фото
- Постуральная нейстойчивость
На поздней стадии болезни Паркинсона пациенту трудно преодолеть инерцию: начало движения требует значительных усилий, а торможение затруднено. При ходьбе туловище наклоняется в сторону движения, опережая ноги, поэтому больной нередко теряет устойчивость, а падения чреваты различными травмами и серьезными ушибами.
- Вегетативные расстройства
Нарушение метаболических процессов может проявляться кахексией (общим истощением организма), однако чаще всего при болезни Паркинсона развивается ожирение. Также у больного снижается эректильная функция, нередко развивается импотенция.
Даже при незначительном снижении дофамина развивается депрессия, бессонница и патологическая утомляемость. Больные паркинсонизмом вялые, навязчивые (задают одни и те же вопросы несколько раз). В дальнейшем усиливаются разного рода страхи, вплоть до галлюцинаций и параноидальных состояний.
Страдают, хотя и в меньшей степени, нежели при деменции, и умственные способности: наблюдается снижение памяти, нарастающая рассеянность. Слабоумие диагностируется лишь у некоторых больных на поздней стадии болезни, развивающееся в том числе и вследствие приема противопаркинсонических препаратов.
Стадии болезни Паркинсона + сопутствующие симптомы
В зависимости от выраженности патологических симптомов болезнь Паркинсона рассматривается по стадиям:
- Начальная стадия — отсутствие характерных симптомов болезни.
- I стадия — односторонний тремор сначала на руке, затем на ноге.
- II стадия — двухсторонняя симптоматика со способностью преодолевать инерцию.
- III стадия — присоединение постуральной неустойчивости, сохранение самообслуживания.
- IV стадия — хотя больной способен самостоятельно передвигаться, ему требуется постоянный присмотр.
- V стадия — обездвиживание и тяжелая инвалидность, требующая постоянного ухода за больным.
Лечебные мероприятия при болезни Паркинсона направлены на приостановку дегенеративного процесса, однако пока не разработано методов, полностью восстанавливающих утраченные функции мозга.
При этом неврологи как можно дольше оттягивают назначение противопаркинсонических средств (имеют массу побочных эффектов), поэтому при минимальных признаках дегенерации черной субстанции делают упор на водные процедуры, гимнастику, массаж и физиотерапию.
Применение тех или иных таблеток при лечении болезни Паркинсона обусловлено ее стадией:
- 1 стадия — препараты, стимулирующие выработку дофамина и повышающие чувствительность к нему нервных рецепторов, — Селегелин, Амантадин (хорошая переносимость, минимальное побочное воздействие на организм);
- 2 стадия — средства, имитирующие дофаминовый эффект, — Каберголин, Бромокриптин (лечение начинают с минимальных доз, дающих терапевтический эффект);
- 3 и более поздние стадии — Леводопа в комбинации (при необходимости) с вышеуказанными лекарственными препаратами и средствами, улучшающими ее усвояемость (Карбидопа, Бенсеразид).
Лекарственное лечение болезни Паркинсона назначается индивидуально, начиная с минимальных доз. Максимальная отсрочка приема Леводопы обусловлена тем, что эффективность препарата заметно снижается после 5 лет приема, а более эффективных средств не существует.
Хирургические методики лечения
Современная медицина предлагает инновационный эффективный способ уменьшения симптомов болезни Паркинсона — глубокую электростимуляцию мозга. Хирургическая методика предполагает вживление в мозг электродов, издающих высокочастотные импульсы, которые препятствуют распространению дегенеративного процесса.
Также эффективными технологиями в лечении болезни Паркинсона признаны криоталамотомия (замораживание поврежденных участков мозга жидким азотом), паллидотомия (частичное разрушение бледного щара) и стереотаксическая хирургия (точечное воздействие на патологические очаги высокодозированной радиацией).
Однако сложность данных операций требует наличия в клинике высокотехнологичного нейрохирургического оборудования и опыта оперирующего хирурга. К тому же хирургическое вмешательство целесообразно на ранних стадиях болезни Паркинсона.
- При тяжелой инвалидности и обездвиживании пациента лечебные мероприятия сводятся к качественному уходу.
Прогноз
У некоторых пациентов смена стадий происходит каждые 5-10 лет, однако не исключена стремительная гибель нейронов. Также длительность течения болезни зависит от своевременности лечения. Развившаяся в возрасте 6-16 лет (ювенильная форма), болезнь Паркинсона не сказывается на длительности жизни больного. Более стремительно патология развивается у пожилых пациентов.
Главный вопрос — сколько живут больные на последней стадии болезни Паркинсона — не имеет четкого ответа. Такие больные могут жить 10 и более лет, все зависит от возраста, когда стартовала болезнь, уровня лечебных мероприятий и качества ухода. Так, при начале заболевания до 40 лет средняя продолжительность жизни пациента составляет 39 лет.
Заболевшие в 40-65 лет могут прожить еще 21 год при условии надлежащего ухода и адекватной терапии. К смерти пожилых больных чаще всего приводят инфаркт, инсульт, пневмония на фоне истощения.
Болезнь Паркинсона
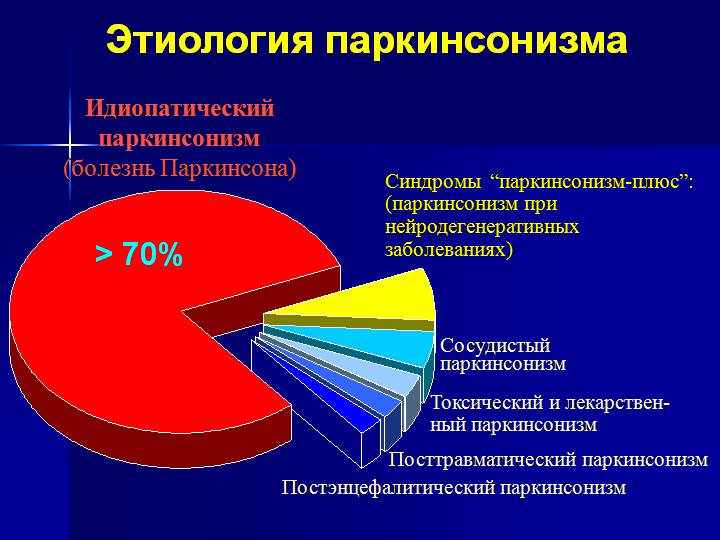
Болезнь Паркинсона — медленно прогрессирующее дегенеративное заболевание центральной нервной системы, основными проявлениями которого являются такие двигательные нарушения, как гипокинезия, ригидность мышц, тремор покоя, постуральные расстройства.
Кроме этого при болезни Паркинсона развиваются вегетативные, аффективные и другие расстройства. Различают истинный паркинсонизм (болезнь Паркинсона) и синдром паркинсонизма, который может сопровождать многие неврологические заболевания (ЧМТ, опухоли головного мозга, инсульты, энцефалиты и пр.).
При подозрении на болезнь Паркинсона пациенту необходимо пройти электроэнцефалографию, реоэнцефалографию, МРТ головного мозга.
Болезнь Паркинсона — медленно прогрессирующее дегенеративное заболевание центральной нервной системы, основными проявлениями которого являются такие двигательные нарушения, как гипокинезия, ригидность мышц, тремор покоя, постуральные расстройства. Кроме этого при болезни Паркинсона развиваются вегетативные, аффективные и другие расстройства.
Классификация болезни Паркинсона основывается на возрасте начала болезни:
- ювенильная (ювенильный паркинсонизм)
- с ранним началом
- с поздним дебютом
Также известны различные классификации синдрома паркинсонизма:
- дрожательные
- дрожательно-ригидные
- ригидно-дрожательные
- акинетико-ригидные
- смешанные
Однако данные классификации болезни Паркинсона и синдрома паркинсонизма не считаются безупречными. Поэтому на сегодня общепринятого подхода в этом вопросе не существует.
Современной медициной достигнут определенный прогресс в понимании молекулярных и биохимических механизмов болезни Паркинсона. Не смотря на это, остается неизвестной истинная этиология спорадических форм этого заболевания. Большое значение имеют генетическая предрасположенность и факторы внешней среды.
Сочетание и взаимодействие этих двух факторов инициируют процесс дегенерации в пигментсодержащих, а впоследствии и других нейронах ствола головного мозга. Такой процесс, однажды возникнув, становится необратимым и начинает экспансивное распространение по всему мозгу.
Более других белковых субстанций нервной системы наибольшему разрушению подвергается альфа-синуклеин. На клеточном уровне механизм этого процесса выглядит как недостаточность дыхательных функций митохондрий, а также окислительный стресс — основная причина апоптоза нейронов.
Однако в патогенезе болезни Паркинсона принимают участие и другие факторы, функции которых остаются не раскрытыми до сих пор.
Существует тетрада двигательных симптомов болезни Паркинсона: тремор, ригидность, гипокинезия, нарушения постуральной регуляции. Тремор — самый очевидный и легковыявляемый симптом. Наиболее типичен для паркинсонизма тремор покоя, однако возможны и другие виды тремора, например: постуральный тремор или интенционный тремор.
Важно
Мышечная ригидность может быть малозаметной на начальных стадиях, чаще при дрожательной форме болезни Паркинсона, но очевидной при выраженном синдроме паркинсонизма.
Большое значение имеет ранее выявление минимальной асимметрии тонуса в конечностях, так как асимметрия симптомов — характерный признак всех стадий болезни Паркинсона.
Гипокинезия является облигатным симптомом паркинсонизма любой этиологии. На начальных стадиях болезни Паркинсона выявление гипокинезии может затруднено, поэтому прибегают к демонстративным приемам (например, быстро сжать и разжать кулак).
Ранние проявления гипокинезии можно наблюдать в элементарных действиях, направленных на самообслуживание (бритье, чистка зубов, застегивание мелких пуговиц и др.). Гипокинезия — это брадикинезия (замедленность движений), олигокинезия (уменьшение кол-ва движений), а также уменьшение амплитуды движений и снижение их скорости.
По причине гипокинезии при болезни Паркинсона нарушается индивидуальный «язык тела», в том числе жесты, мимика, речь и пластичность моторики.
Постуральные нарушения при болезни Паркинсона проявляются довольно рано (например, ассиметрия вытянутых вперед рук). Однако чаще всего они привлекают внимание врачей уже в дезадаптационной своей стадии (III стадия). Объяснением этому может служить тот факт, что постуральные нарушения в сравнении с другими симптомами болезни Паркинсона менее специфичны для нее.
Кроме вышеупомянутых основных проявлений паркинсонизма, болезни Паркинсона сопутствуют и другие симптомы, которые в некоторых случаях могут выходить на первый план клинической картины.
Причем степень дезадаптации пациента в таких случаях ничуть не меньше.
Перечислим только некоторые из них: слюнотечение, дизартрия и/или дисфагия, запор, деменция, депрессия, нарушения сна, дизурические расстройства, синдром беспокойных ног и другие.
Различают пять стадий болезни Паркинсона, каждая из которых отражает степень тяжести заболевания. Наибольшее распространение получила классификация, предложенная в 1967 году Хеном и Яром:
- 0 стадия — двигательные проявления отсутствуют
- I стадия — односторонние проявления заболевания
- II стадия — двусторонние симптомы без постуральных нарушений
- III стадия — умеренная постуральная неустойчивость, но пациент не нуждается в посторонней помощи
- IV стадия — значительная утрата двигательной активности, но пациент в состоянии стоять и передвигаться без поддержки
- V стадия — в отсутствие посторонней помощи пациент прикован к креслу или постели
Клиническая диагностика болезни Паркинсона проходит в три этапа.
1-ый этап
Распознавание синдрома паркинсонизма и его синдромальная дифференциация от своих неврологических и психопатологических синдромов, так или иначе схожих с истинным паркинсонизмом.
Истинный паркинсонизм — это гипокинезия в сочетании с одним из следующих симптомов: тремор покоя (4-6 Гц), мышечная ригидность, постуральная неустойчивость, не связанная с первичными вестибулярными, зрительными и мозжечковыми нарушениями.
2-ой этап
Исключение иных заболеваний, которые могут проявляться синдромом паркинсонизма. Существует несколько критериев исключения болезни Паркинсона:
- окулогирные кризы
- терапия нейролептиками перед дебютом заболевания
- наличие в анамнезе повторных инсультов со ступенеобразным прогрессированием симптомов паркинсонизма, достоверный энцефалит или повторные ЧМТ
- продолжительная ремиссия
- исключительно односторонние проявления в течение более 3 лет
- мозжечковые симптомы
- надъядерный паралич взора
- ранее яркое проявление деменции
- ранее яркое проявление вегетативной недостаточности
- симптом Бабинского
- опухоль головного мозга или открытая гидроцефалия
- неэффективность больших доз леводопы
- интоксикация МФТП
3-й этап
Выявление симптомов, подтверждающих болезнь Паркинсона. Для этого необходимо наличие как минимум трех из нижеперечисленных критериев:
- односторонние проявления в дебюте болезни
- наличие тремора покоя
- асимметрия симптомов (с большей степенью выраженности на стороне тела, с которой началось заболевание)
- 70-100%-реакция на терапию леводопой
- прогрессирующее течение заболевания
- эффективность леводопы в течение 5 лет и более
- продолжительность заболевания 10 лет и более
Для обследования пациентов с подозрением на болезнь Паркинсона применяют реоэнцефалографию, ЭЭГ, методы нейровизуализации: КТ головного мозга и МРТ.
Болезнь Паркинсона необходимо дифференцировать от всех заболеваний, которые сопровождаются синдромом паркинсонизма: вторичный паркинсонизм, псевдопаркинсонизм, «паркинсонизм плюс». Около 80% случаев синдрома паркинсонизма приходится на болезнь Паркинсона.
Совет
Следует помнить об определенных клинических особенностях паркинсонизма, которые должны вызывать сомнения в диагнозе болезнь Паркинсона, например: неэффективность леводопы, отсутствие тремора, симметричность двигательных нарушений, ранние проявления признаков периферической вегетативной недостаточности.
Пути лечения болезни Паркинсона существенно различаются на ранних и поздних стадиях заболевания, поэтому их стоит рассматривать раздельно.
Лечение болезни Паркинсона на ранних стадиях
Ранее диагностирование болезни Паркинсона не всегда означает незамедлительное начало какой-либо лекарственной терапии.
Для определения сроков начала лекарственного лечения необходимо учитывать тяжесть заболевания, продолжительность заболевания, темп его прогрессирования, любые сопутствующие заболевания, а также «личные факторы» (профессиональное, социальное и семейное положение пациента, психическое состояние, особенности личности и т. д.). Цель такой терапии — восстановление (достаточный регресс) нарушенных функций посредством минимально возможных доз.
Лекарственная терапия на ранней стадии болезни Паркинсона подразумевает использование препаратов, увеличивающих синтез дофамина в мозге, стимулирующих его выброс и блокирующих обратное его поглощение, угнетающих распад дофамина, стимулирующих дофаминовые рецепторы и препятствующие гибели нейронов. К таким препаратам относятся амантадин, селективные ингибиторы МАО-В (селегилин и др.), агонисты дофаминовых рецепторов (пирибедил, прамипексол и др.). Допускается применение вышеуказанных препаратов как в виде монотерапии (чаще), так и в различных комбинациях.
Вышеперечисленные препараты значительно уступают по эффективности препаратам леводопы, однако для лечения болезни Паркинсона на ранних стадиях они вполне подходят.
Теоретически на ранних стадиях болезни Паркинсона агонисты дофаминовых рецепторов способны отсрочить назначение леводопы, а на поздних стадиях — снизить ее дозу.
Однако не в их пользу говорит большое количество побочных эффектов (язва желудка, ортостатическая гипотензия, психические нарушения, эритромелалгия, ретроперитонеальный фиброз и др.) и способность снижать чувствительность постсинаптических дофаминовых рецепторов.
Четкие критерии, определяющие оптимальное время начала лечения препаратами леводопы, отсутствуют. Тем не менее, следует учитывать возраст пациента (по возможности после 60-70 лет), избегать раннего назначения леводопы, при подборе дозы ориентироваться на «откликаемость» пациента на препарат, улучшений в его профессиональной и социальной деятельности.
Лечение болезни Паркинсона на поздних стадиях
В независимости от характера течения болезни Паркинсона обязательно происходит постепенная трансформация клинической картины заболевания.
Со временем прогрессируют уже присутствующие нарушения и появляются новые, большинство из которых с трудом поддается терапии, оказывая тем самым сильное стрессорное воздействие на пациента.
Кроме этого, меняется привычный эффект от леводопы — снижается эффективность препарата, нарастают лекарственные дискинезии (как результат гиперчувствительности дофаминовых рецепторов).
Обратите внимание
Снижение эффективности терапии проявляется снижением срока лечебного действия каждой лозы леводопы.
Формируется феномен «включения-выключения», единственным способом борьбы с которым становится постепенное повышение дозы леводопы, а это в свою очередь запускает порочный круг, порождающий новые проблемы, бороться с которыми становится все тяжелее.
Реальная помощь в данном случае может быть оказана двумя способами: назначением дополнительной дозы леводопы в целях сокращения интервалов между приемами; добавлением в схему лечения ингибитора КОМТ и переводом пациента на терапию комбинированным препаратом леводопы и энтакапона.
Побочные эффекты терапии леводопой. Одно из проявлений снижения порога чувствительности к некоторым побочным эффектам — тенденция к появлению оральных (или иных) гиперкинезов на фоне симптомов гиперкинезии.
Таким образом, в клинической картине болезни Паркинсона парадоксальным образом сочетаются симптомы избытка дофамина (оральные гиперкинезы) и его дефицита (гипокинезия).
Снижение дозы леводопы в такой ситуации дает только временное устранение гиперкинеза, через некоторое время он появляется вновь.
Ортостатическая артериальная гипотензия при болезни Паркинсона проявляется обычно относительно резким снижением артериального давления вскоре после приема леводопы. Таким побочным эффектом обладают и леводопа, и агонисты дофаминовых рецепторов, поэтому после определения причины побочного эффекта необходимо уменьшить дозу соответствующего препарата.
Психические нарушения при болезни Паркинсона могут проявляться в виде депрессии, тревоги, апатии, зрительных галлюцинаций, ажитации. Кроме того, типично появление запоминающихся, ярких сновидений.
Важно
Со временем все вышеперечисленные нарушения прогрессируют и рано или поздно проявляются и в состоянии бодрствования. Терапию таких психических нарушений необходимо проводить совместно с психиатром.
Иногда достаточно избавить пациента от тревоги и страха, так как именно они провоцируют более грубые психические нарушения. Большинство лекарственных дискинезий проявляется на пике действия препарата.
Наиболее надежный способ их устранения — уменьшение разовой дозы леводопы с сохранением суточной дозы препарата. Поэтому дробный прием малых доз леводопы — наилучший способ предотвращения дискинезий такого типа.
В терминальной стадии болезни Паркинсона основные сложности связаны с кахексией, утратой способности к стоянию, ходьбе и самообслуживанию.
В это время необходимо проведение целого комплекса реабилитационных мероприятий, направленных на обеспечение оптимальных условий для повседневной бытовой деятельности пациента.
Следует помнить, что на поздних стадиях болезнь Паркинсона становится тяжелым бременем не только для самого пациента, но и для его семьи, членам которой может потребоваться не только терапевтическая, но иногда и специализированная помощь.
Хирургическое лечение болезни Паркинсона заключается в проведении стереотаксической деструкции вентролатерального ядра таламуса и субталамического ядра, а также глубокой стимуляции мозга. В случае выраженного акинетико-ригидного синдрома рекомендована паллидотомия, а также глубокая электростимуляция бледного шара и субталамического ядра.
Для болезни Паркинсона характерно неуклонное нарастание выраженной симптоматики. В 25% случаев в течение первых пяти лет заболевания наступает инвалидизации или смерть.
У 89% пациентов, переживших 15 лет течения болезни Паркинсона, неизбежно наступает тяжелая степень инвалидности или смерть.
Совет
Отмечено снижение уровня смертности пациентов с болезнью Паркинсона в связи с началом применения леводопы, а также рост продолжительности жизни.
Симптомы, признаки и лечение болезни Паркинсона

Человеческий мозг и нервная система – удивительные структуры, от деятельности которых зависит полноценная жизнь.
Некоторые патологии воздействуют именно на эти структуры организма, вызывая тяжелые нарушения.
Из этой статьи вы узнаете все о том, что такое болезнь Паркинсона, каковы симптомы и лечение данного заболевания, как распознать признаки развития болезни, каковы причины ее возникновения.
Что за патология
Болезнь Паркинсона – дегенеративное заболевание нервной системы, склонное к медленному прогрессированию и связанное с постепенной гибелью нейронов головного мозга. В результате такого структурного нарушения не вырабатывается медиатор дофамин. Именно поэтому основными проявлениями болезни Паркинсона является ригидность мышц, нарушение координации движений, тремор рук.
К сожалению, даже современные достижения медицины неспособны полностью вылечить болезнь Паркинсона. Однако правильное применение поддерживающей терапии значительно повышает качество жизни пациентов, увеличивает продолжительность жизни.
По-другому эту болезнь называют синдромом Паркинсона, или паркинсонизма, или дрожательным параличом. По мере прогрессирования заболевания человек перестает нормально управлять свои телом.
Болезнь Паркинсона чаще всего развивается у людей, перешагнувших 40-ка летний рубеж. Пик заболеваемости приходится на пациентов после 65 лет. Заболевание настолько распространено, что с ним приходится жить от 1-5% пожилого населения земли.
Ювенильный паркинсонизм, то есть случаи болезни молодых людей, встречается крайне редко. Возможность беременности в таком случае обсуждается индивидуально с врачом. Учитывая половой признак, у женщин такая проблема возникает реже, чем у мужчин.
Почему появляется болезнь Паркинсона
Истинный патогенез данного заболевания остается невыясненным. Хотя исследователям удалось понять механизм развития патологии, точно сказать, каковы причины возникновения болезни Паркинсона, пока не удается. Выделяют целую группу факторов, которая может провоцировать избирательную гибель нервных клеток. Основные предположения сводятся к следующим:
- передача болезни по наследству;
- изменения, связанные с процессами старения;
- неблагоприятное воздействие внешних факторов.
Хотя некоторые специалисты соглашаются, что болезнь Паркинсона передается генетически, нельзя утверждать со стопроцентной вероятностью, что это наследственная патология по следующим причинам:
- не удалось выявить ген, подвергшийся мутации, вызывающий такого рада нарушения;
- не во всех странах заболевание встречалось в одной семье несколько раз, известны случаи, когда пациентов с болезнью объединяла первая группа крови;
- не всегда возможно выявить болезнь у представителей нескольких поколений, так как паркинсонизм развивается в позднем возрасте, до которого старшее поколение не доживает.
Также нет возможности исследовать болезнь Паркинсона на животных, так как они не страдают от этого заболевания, поэтому опыты оказались невозможными.
Возрастные изменения – наиболее объяснимая причина развития патологии. Вкупе с третьим фактором – состоянием окружающей среды и внутренними переменами в организме пожилого человека возможны дегенеративные изменения. Перенесенные за всю жизнь болезни, плохой воздух, загрязненная вода, влияние отравляющих веществ, — все это сказывается на состоянии здоровья в поздние годы жизни.
Группы риска
Ученые наблюдали за группой людей, страдающих болезнью Паркинсона, и выяснили, что патологии больше подвержены:
- те, кто переболели тяжелыми формами гриппа;
- имели опухоли головного мозга;
- страдали от выраженного атеросклероза сосудов мозга;
- имели хронические врожденные патологии;
- подвергались отравлениям марганцем, техническим спиртом, угарным газом;
- болели энцефалитом;
- употребляли наркотические вещества;
- длительно принимали нейролептики.
Интересно, что исследование показало, что те, кто перенес в жизни корь, в разы реже сталкивались с болезнью Паркинсона.
Классификация
Классификация болезни Паркинсона включает в себя несколько типов:
О первичном паркинсонизме говорят в 80% случаев заболевания, когда он, скорее всего, вызван наследственной предрасположенностью. Вторичный тип патологии спровоцирован другими заболеваниями, имеющимися у пациента.
Симптоматика заболевания
Течение болезни отличается постепенным нарастанием симптомов. Развитие клинической картины может занять ни один год. Первые признаки болезни у молодых людей возникают редко. Однако еще за несколько лет до развития самой патологии появляются явления, предупреждающие человека о возможной болезни.
Ранние симптомы
Симптомы на ранней стадии болезни Паркинсона могут быть следующими:
- нарушение обоняния;
- депрессия;
- тревожные состояния;
- хронические запоры;
- неспокойный сон, движения конечностями, вскрикивания;
- сбои в работе мочеполовой системы;
- общая апатия;
- низкая работоспособность.
Такие нарушения связаны с тем, что патологический процесс уже запущен, однако прежде, чем начнут погибать нейроны, отвечающие за двигательную активность, пострадают экстранигральные части головного мозга.
У некоторых пациентов развивается синдром маски Паркинсона. Возникает ощущение, что лицо стало менее подвижным. И это действительно так. Человек меньше моргает, медленнее говорит, а эмоции выражены слабее. Речь временами становится неразборчивой, другим сложно его понять. Эти симптомы усиливаются в моменты переживания или стресса.
Поставить точный диагноз на ранней стадии болезни бывает непросто, так как многие люди считают все эти явления нормальными признаками старения, не подозревая о развитии патологии.
Симптомы паркинсонизма
Симптомы болезни Паркинсона, в основном, выражаются в двигательных нарушениях. Рассмотрим наиболее выраженные.
У человека, страдающего паркинсонизмом, мышцы находятся в постоянном напряжении. На последней стадии ригидность мышц выражена особенно ярко. Развивается «поза просителя» (можно увидеть на фото), то есть спина наклонена вперед, руки и ноги в суставах также согнуты. Из-за постоянного нахождения в таком неудобном положении, появляются боли мышечного и суставного характера.
Невозможно не заметить дрожание конечностей, в особенности, тремор рук, присутствующий как в состоянии покоя, так и при попытке совершить какое-то движение. Действия руками кажутся грубыми.
Обратите внимание
По мере прогрессирования болезни Паркинсона появляется подергивание век, челюсти и языка. При этом нормальные телодвижения становятся замедленными. Мимика, жестикуляция ухудшаются, снижается амплитуда любых действий. Это явление называют олигобрадикинезия.
Постуральная неустойчивость выражается в изменении позы и походки пациента. Ему все сложнее контролировать центр тяжести, из-за чего нередко больной падает. Перед тем, как изменить направление движения, человек топчется на месте, а походка в целом становится неуверенной, шаркающей и семенящей.
Из-за нарушения двигательной функции нарушается и процесс заглатывания слюны. Выделяется обильно, что выражается слюнотечением и невнятностью речи.
Симптомы деменции наблюдаются только на последних стадиях. У пациентов с паркинсонизмом ухудшается способность запоминать информацию, полноценно обучаться. Снижается логическое мышление, возможность концентрировать внимание. У некоторых больных деменция не возникает вообще, но если симптом проявился, будет неуклонно прогрессировать.
Люди с болезнью Паркинсона постоянно страдают от депрессии. Развивается хроническая форма и состояние становится постоянным спутником больного человека.
Особенности течения по стадиям
Так как болезнь Паркинсона отличается постепенным развитием, врачи выделяют 6 стадий, от нулевой до пятой. Рассмотрим особенности каждой из них.
На нулевой стадии симптомов еще нет, однако человек может отмечать у себя повышенную забывчивость, утрату внимательности и нарушение обоняния. Хотя явных признаков патологии еще нет, нарушения в головном мозгу уже начались.
На первой стадии паркинсонизма симптомы слабо выражены, появляются в моменты стресса и волнения. Чаще развиваются только с одной стороны. Незначительно, но изменяется речь, осанка и выраженность мимики.
Важно
На второй стадии симптомы выражаются уже с двух сторон тела. Слегка нарушается работа вестибулярного аппарата, больному сложнее удерживать равновесие. Физические нагрузки даются все тяжелее.
На третьей стадии проявляются почти все симптомы, они достаточно выражены. Присутствуют постуральные нарушения, заметный тремор рук. Все же на этом этапе пациент все еще способен обходиться без постоянного ухода.
В четвертой стадии человек с паркинсонизмом не может самостоятельно передвигаться, хотя в лучшие моменты способен без посторонней помощи удерживаться на ногах. Больной нуждается в постоянном уходе близких.
Когда наступает пятая стадия болезни Паркинсона, человек становится прикованным к постели. Не может сам есть, глотательный рефлекс затрудняется. В редких случаях развивается слабоумие.
При отсутствии лечения акинетический криз, при котором любые движения становятся невозможными, наступает быстро, но не всегда, а только в тяжелых и запущенных формах заболевания.
Диагностика
Доктор должен дифференцировать паркинсонизм, болезнь Паркинсона. Отличие в том, что паркинсонизм лучше поддается терапии и возможны значительные улучшения. При болезни, полученной по наследству, можно только поддерживать пациента и улучшить его качество жизни.
Диагностирование на ранней стадии удается не всегда, так как симптомы не ярко выражены, и их легко перепутать с проявлениями других заболеваний. Врач должен дифференцировать болезнь Паркинсона от таких состояний, как инсульт, нервные расстройства.
Диагностика включает в себя сбор информации о проявившихся симптомах, а также проведение таких исследований:
- КТ;
- МРТ;
- ЭЭГ;
- реоэнцефалографию.
Невролог осматривает больного, проводит тест на болезнь и только после всех необходимых исследований ставит диагноз. Только если своевременно лечить болезнь, можно избежать тяжелых последствий и раннего наступления инвалидности.
Лечение патологии
Лечение болезни Паркинсона проводится и использованием комплекса лекарств. Важно понимать, что полная реабилитация невозможна.
На ранних стадиях течения патологии рекомендуются посильные физические нагрузки, смехотерапия, лечебная профилактика. Далее применяют симптоматическое лечение:
- нейролептики (при психических нарушениях);
- спазмолитики;
- антидепрессанты;
- успокоительные средства;
- препараты, улучшающие кровоснабжение мозга.
Операции при болезни проводятся редко. Хирургическое вмешательство показано только при неэффективности медикаментозной терапии. Эффективна нейростимуляция, при которой выполняется избирательное воздействие электрическим током на определенные участки головного мозга.
Прогноз при раннем начале лечения благоприятный и люди доживают до глубокой старости. У 25% больных патология протекает в тяжелой форме и заканчивается смертью.
Лечение болезни народными средствами может проводиться только по назначению врача и в комплексе с основной терапией. Чаще всего такие рецепты используют для симптоматического лечения нарушения сна, нормализации психоэмоционального состояния.
Профилактика
Профилактика с помощью народных методов позволит снизить риск развития болезни Паркинсона в старости. Важно принимать нейролептические препараты только по назначению врача и в согласии с рекомендациями, указанными в инструкции.
Важно полностью пролечивать все сосудистые заболевания. Замечено, что те, кто регулярно пьют кофе в умеренных количествах, менее подвержены этому заболеванию. Важно вести здоровый образ жизни и сохранять умеренную физическую активность. Нужно свести к минимуму стрессы и воздействия отравляющих веществ.
Если быть внимательным к самочувствию, реально заметить ранние признаки болезни и оказать себе качественную помощь. Следует как можно скорее посетить врача и провести обследование.
Смотрите видео:
Поделитесь с друзьями и оцените публикацию.Вам не трудно, а автору приятно.
Спасибо.