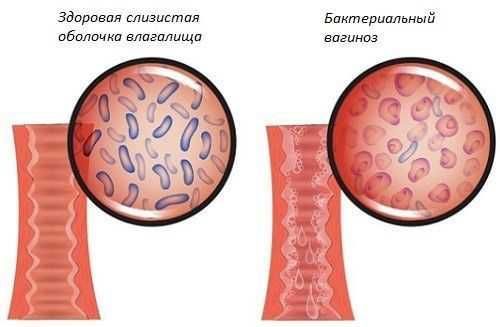
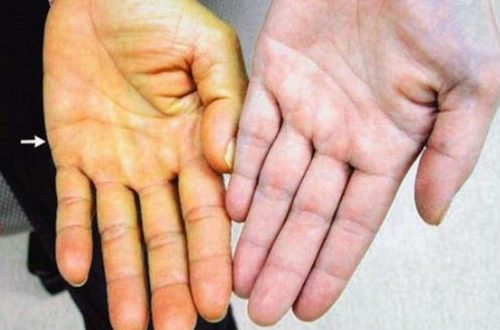
Как лечить психопатию у подростка?
Что такое психопатия?
Психопатия – это своеобразное состояние, в котором находиться человек на протяжении длительного промежутка времени. Это не психическое заболевание, а скорее всего расстройство личности или врожденная аномалия характера. Некоторые методы лечения этого заболевания будут мешать человеку, нормально адаптироваться в социуме.
Признаки заболевания:
- Отклонения в поведении человека могут проявиться независимо от его местонахождения (дома, на работе, на улице и в других местах).
- Некая неадекватность в поведении начинает возникать у подростков и не исчезает со временем.
- Социальная дезадаптация – это уже последствие данного заболевания.
Причины возникновения психопатии

Психопатия у детей — состояние более распространенное, чем думают.
Главную причину такого заболевания, как психопатия ученые, к сожалению, до сих пор не выяснили. Одни специалисты считают, что эта болезнь возникает из-за некоторых особенностей в характере пациента. Другие же ученые говорят, что появление психопатии как-то связано с генетической особенностью человека. Также существует мнение, что человек может стать психопатом из-за того, что его окружают люди с психическими расстройствами или с другими проблемами, например, алкоголизм или наркомания. Помимо этого психопатия может быть вызвана нераспознанным органическим поражением головного мозга.
В большинстве случаев у человека появляется психопатия в подростковом возрасте, когда детям нравится совершать безумные и необдуманные действия. В этот момент они могут начать принимать наркотики, пить алкогольные напитки, а в некоторых случаях нарушается даже закон.
Если ребенок начинает совершать плохие поступки, то родители начинают его ругать, ставят на учёт в детскую комнату милиции. А некоторые родители просто не обращают внимания на плохое поведение ребенка, и тогда психопатия начинает развиваться у подростка без каких-либо препятствий.
Проявление заболевания
Симптомы у такого заболевания могут быть самыми различными, потому что болезнь подразделяется на несколько видов. Именно поэтому нельзя сказать точных симптомов психопатии.
Виды психопатии

Ученые различают множество видов психопатии, таких как паранойяльная, шизоидная, неустойчивая, возбудимая, истерическая, психастеническая и астеническая.
Диагностика и лечение психопатии

Диагностируется психопатия по трем или более признакам. Вот список некоторых из них.
- Безразличие и наплевательское отношение человека ко всему происходящему (в том числе и к людям);
- Несоблюдение социальных норм и правил;
- Неумение общаться и находить общий язык с другими людьми;
- Человек страдающим таким заболеванием, как психопатия не может справиться со своими неудачами и старается достичь своих целей во, чтобы то не стало. Иногда человек болеющий психопатией может прибегнуть к насильственным методам;
- У таких людей отсутствует чувство вины и даже получив наказание они не раскаются в содеянном;
- Для того чтобы оправдать свое поведение больной начнет обвинять всех окружающих людей. Такой человек не будет анализировать, и стараться исправить свое поведение.
Мы, в свою очередь предлагаем вам пройти тест на психопатию прямо на нашем сайте. Как это сделать мы писали в нашей предыдущей статье.
Психопатия – это особое заболевание и в некоторых случаях оно не нуждается в лечении. Но когда врач диагностировал данное заболевание, то в этом случае пациенту необходимо назначить курс лечения.
Лечение психопатии должно происходить сразу в нескольких направлениях. Существуют различные методы, которые иногда применяются совместно друг с другом. Например, при психотерапевтическом воздействии на человека специалист применяет разъяснительную психотерапию, гипноз, аутогенную тренировку, а также семейную психотерапию.
Медикаментозное лечение специалист может назначить, когда у больного есть такие чувства, как злость, агрессия к окружающим его людям, эмоциональная неустойчивость и т. д. В этом случае врачи назначают пациенту антидепрессанты. Но если у человека присутствуют явно выраженные признаки психопатии, то в этом случае доктор обычно назначает больному такие препараты, как сонапакс и неулептил.
При психопатии с тяжелыми астеническими реакциями человеку прописываются стимуляторы, а также другие лекарственные средства, в состав которых входят натуральные травы.
Как вылечить возбудимый шизоидный вид психопатии?
Лечение возбудимой психопатии проводится у высококвалифицированного специалиста. В большинстве случаев люди с таким заболеванием обращаются за помощью к психиатру или посещают различные занятия в группах. Вот таким образом, производится лечение психопатии возбудимого типа.
А для того чтобы снять возбудимость пациенту назначат лекарственные средства из группы нейролептиков. В помощь больному доктор может прописать препараты, которые устраняют чувство злости и нормализуют внутреннее состояние человека. Это могут быть такие лекарственные средства, как депакин, карбамазепин, а также другие препараты из группы вальпроатов.
Лечение шизоидной психопатии проводится такими специалистами, как терапевты – бихевиористы, психологи и когнитивными терапевтами. При таком виде заболевания медикаментозное лечение не помогает.
Как справиться с психопатией у детей?
Лечение психопатии у детей в первую очередь проводиться медико-педагогическими способами. Если ребенок постоянно перевозбуждается, то в этом случае доктор назначит такие лекарства, как седуксен, триоксазин, элениум и т. д. В некоторых случаях назначаются медикаменты брома. Лечение проводится под наблюдением врача-психиатра.
Конечно, методы лечения данного заболевания будут зависеть от вида психопатии. Помимо вышеперечисленных методов лечения психопатию можно лечить народными средствами, а также новыми методами лечения, которые применяются в специализированных клиниках.
Причины нарушения психических границ личности
Психопатия, типы, симптомы, лечение психопатии у детей, подростков
Психопатии – это аномалии личности, которые характеризуются тотальностью психопатических особенностей, их относительной стабильностью, малой обратимостью, приводят к социальной дезадаптации. Психопатиями чаще болеют лица мужского пола (мальчики, мужчины). Современная патопсихология и нейропсихология может помочь вылечить расстройство личности, нормализует активность и направленность личности.
Причины психопатии, этиологий психопатии
Ведущая роль в развитии психопатии принадлежит наследственным факторам, конституциональным факторам.
Большое значение имеют негрубые экзогенно-органические повреждения головного мозга плода, внутриутробная гипоксия, перинатальная энцефалопатия у ребенка.
На становление краевых психопатий, патологическое развитие личности большое влияние оказывают неблагоприятные факторы социальной и психологической среды.
Патогенез психопатии личности
При психопатии личности имеет место дизонтогенез нервной системы в виде задержанного, искаженного, диспропорционального, поврежденного ее развития. При развитии психопатии наблюдается преобладание второй сигнальной системы. У людей с истерической психопатией преобладает первая сигнальная система над второй и подкорковые структуры над корой головного мозга.
Виды психопатии, типы психопатий
Врачи выделяют определенные виды типы психопатий.
1. Тормозные психопатии (психастеники, астеники).
2. Патологически замкнутые психопатии.
3. Возбудимые психопатии.
4. Истерические психопатии.
5. Неустойчивые психопатии.
6. Мозаичные психопатии.
7. Сексуальные психопатии, половые психопатии.
Среди пациентов с задержкой психического развития выделяют истероидные и неустойчивые личности. В группе искаженного диспропорционального психического развития выделяют гипертимные, аутичные, психастеничные формы. В результате поврежденного развития могут возникать импульсивные и бестормозные формы.
Также можно выделить истинные психопатии, или генуинные психопатии, психопатическое развитие личности, или приобретенные психопатии. Органические психопатии.
Классификация психопатий
Основными видами психопатии являются астенические, ананкастические, шизоидные, параноидные (паранояльные, параноидальная), возбудимые, аффективные, истерические, неустойчивые, эмоционально тупые, мозаичные, ядерные, эксплозивные, краевые, алкогольные, сенсетивная, приобретенные, асоциальная.
Психопатия симптомы, характеристика психопатии
В связи с несформированностью личности диагноз психопатия желательно ставить после 12 летнего возраста. От психопатии нужно отличать патохарактерологические формирования личности и акцентуации характера. Рассмотрим основные симптомы психопатии.
Возбудимый тип психопатии (эксплозивная психопатия)
Возбудимый, или эксплозивный тип психопатии встречается преимущественно у мальчиков и впервые проявляется чаще всего во время первого биологического криза в возрасте от 2 до 5 лет.
У детей отмечаются следующие симптомы: чрезмерная возбудимость, повышенная двигательная активность, агрессивность, злобность, капризность. Двигательные и аффективные разрядки сопровождаются выраженным вегетативным проявлением.
Фон настроения неустойчивый: повышенное настроение сменяется часто дистимическим настроением со слезами и капризами. В дошкольном возрасте такие дети трудно адаптируются в детских садах, бьют детей, реагируют протестом на замечания.
В школе, гимназии, лицее и семье постоянно нарушают режим, конфликтуют с окружающими, уходят с занятий и из дома. Отмечаются также дисфории, нарушения влечений, астенические симптомы. В развитии возбудимого типа психопатии имеют значения перинатальная энцефалопатия, резидуально-органическая патология, конституционально-наследственные факторы.
Эпилептоидный тип психопатии (эпилептоидная психопатия)
Становление эпилептоидной психопатии обычно происходит в препубертатном возрасте. Однако иногда даже у дошкольников уже отмечается педантизм, чрезмерная аккуратность, обстоятельность, вязкость.
Любой дискомфорт или ущемление прав вызывает бурные аффективно-двигательные реакции. Злобное настроение в отличие от возбудимых психопатий длится долго. Дети обычно злопамятны.
В школьном возрасте у детей появляется более выраженный эгоцентризм, стремление к борьбе за порядок, недоброжелательное враждебное отношение к окружающим людям.
Неустойчивый тип психопатии (неустойчивая психопатия)
Неустойчивый тип психопатии чаще всего проявляется в препубертатном возрасте.
У таких детей наблюдаются слабость воли, волевых задержек, повышенная внушаемость, неустойчивость интересов, поверхностные суждения, легкомысленность, повышенное стремление к удовольствиям, жажда новых впечатлений.
Дети плохо учатся в школе, быстро попадают под влияние специфических асоциальных компаний, уходят из дома и школы, бродяжничают, курят, пьют алкогольные напитки, употребляют наркотики. В компаниях всегда играют подчиненную роль. В основе неустойчивой психопатии часто лежит психофизиологический инфантилизм.
Истерический тип психопатии (истерическая психопатия)
Истерическая психопатия отчетливо проявляется в пубертатном возрасте. Истерический тип часто характеризуется стремлением любыми путями добиваться признания, быть на виду и в центре внимания. Встречается истерический тип чаще у девочек. Отдельные истерические черты могут проявляться еще в дошкольном возрасте.
Девочки стремятся выделяться одеждой, командовать другими детьми, выступать на утренниках и школьных мероприятиях, выслушивать похвалу. В школьном возрасте стремление быть первыми обостряется, появляется выраженный эгоизм, игнорирование интересов других детей, ревность к успехам одноклассников. Эмоциональные реакции бывают очень яркими, а поведение — демонстративно театральным.
Для завоевания признания дети могут использовать интриги, наговоры, фантазии, выдумки и каких-нибудь необычных своих приключениях или тайнах. В подростковом возрасте могут отмечаться демонстративные суицидальные попытки, участие в экстравагантных группировках (эмо, рокеры, байкеры, металлисты и др.).
В происхождении истерической психопатии имеют значение воспитание по типу кумира семьи, наследственные и конституциональные факторы.
Психастеническая психопатия (тревожно-мнительная психопатия)
Для детей с психастеническим типом психопатии характерны тревожность, неуверенность, мнительность. У таких детей часто возникают страхи, навязчивые состояния.
Они плохо переносят большие психоэмоциональные и стрессовые нагрузки, разлуку с родителями, родственниками и родными, плохо адаптируются в новом коллективе.
В школе они обычно учатся ниже своих возможностей, так как из-за неуверенности не проявляют активности, не успевают вовремя сделать самостоятельную или контрольную работу.
Шизоидная психопатия (аустическая психопатия)
У детей с шизоидной психопатией уже в раннем возрасте проявляется диссоциация развития, которая заключается в опережении речевых, умственных и интеллектуальных функций на фоне задержки развития психомоторных навыков.
Читайте также: Контрактура тазобедренного сустава: причины формирования недуга, разновидности и стадии, терапия
Дети обычно рано начинают читать, считать, интересуются недетскими и отвлеченными проблемами. Впоследствии их увлечения могут иметь сверхценный и узкоспециальный характер.
В то же время у них заторможена моторика, дети поздно овладевают навыками самообслуживания, плохо успевают на уроках труда и физической культуры. Дети с шизоидной психопатией не участвуют в шумных играх, не испытывают потребности в общении со сверстниками.
Эмоциональная холодность у таких детей сочетается с сенситивностью. В отличие от шизофрении у них нет прогредиентности и психических расстройств.
Лечение психопатии
Комплексное лечение психопатии позволяет нормализовать развитие личности ребенка. Лечение зависит от вида психопатии и возраста пациента.
Психопатия
Психопатия — это расстройство личности, в переводе с греческого означающее болезнь, которая проявляется в страдании, психопатических конституциях, патологическом характере.
Психопатия характера может присутствовать в группе психических болезней, которые относятся к пограничной психиатрии, а также проявлять себя в дисгармоничном складе личности, причиняя страдания как больному, так и обществу. Не существует четкой грани, разделяющей психопатию личности и варианты нормальных характеров.
Психопатия характера условно относится к психическим болезням, поскольку не имеет закономерного развития (возникновения, течения, исхода).
Психопатия личности стабильна и присуща людям на протяжении всей жизни. Сама же степень проявлений патологических черт характера способна колебаться, и вследствие этого не сопровождаться симптоматикой стремительных нарушений психической деятельности, к которым относят бред, галлюцинации.
Акцентуации характера — это крайние или пограничные варианты нормы, по-простому акцентуации называют болезнью характера.
Типы акцентуации существуют те же, что и психопатии, однако распространенность их выше, особенно среди подростков. Явление это проходящее, пик приходится на пубертатный период.
Психопатия причины
К причинам психопатии личности относят внутриутробные повреждения плода, наследственные факторы, интоксикации, а также инфекции в младенчестве, родовые травмы, воздействие отрицательного социального влияния, неправильное воспитание.
Психопатия симптомы
Проявления психопатии характера разнообразны и возникают в зависимости от преобладания определённых черт психического склада. Однако психопатию и все ее симптомы объединяет яркая выраженность черт или проявление выраженной крайности. Например, робости, обидчивости, мнительности, мстительности и так далее.
Типы психопатии
Выделяют следующие клинические типы психопатии: астеническая, психастеническая, возбудимая, паранойяльная, шизоидная, истеричная, аффективная, неустойчивая.
Астеническая психопатия
Данное расстройство личности характеризуется большой впечатлительностью, а также психической возбудимостью в комплексе с быстрой истощаемостью.
Такие люди очень плохо переносят психические и физические нагрузки, очень нерешительны, робки, стеснительны, впечатлительны, малодушны. Новая обстановка и новые условия их пугают, при этом больные испытывают чувство собственной неполноценности.
Такая повышенная чувствительность проявляется относительно и физических нагрузок. Больные быстро утомляются, наблюдаются перепады работоспособности, спады настроения.
Астеническая психопатия проявляет себя при проявлении крови, резких перепадов температур. На грубость, бестактность они реагируют болезненно, и это проявляется в молчаливой обидчивости, а также брюзжании.
Астенических психопатов часто беспокоят вегетативные расстройства, к которым относят боль в сердце, головные боли, желудочно-кишечные нарушения, плохой сон, потливость.
Они быстро истощаемы, а также имеют склонность зацикливания на своем самочувствии.
Психастеническая психопатия
Состояние характеризуется необычайной мнительностью, а также вечными сомнениями в правильности своих суждений и действий.
Люди, наделенные психастенической психопатией неспособны принять решение, очень ранимы, застенчивы и болезненно самолюбивы.
Для них присуще стремление к самоконтролю и постоянному самоанализу, склонности к оторванным, абстрактным от реальной жизни логическим суждениям, навязчивым страхам, сомнениям.
Психастеники трудно переносят любые жизненные перемены, а также нарушение привычного уклада (места жительства, смены работы). Такие перемены провоцируют неуверенность, а также тревожные опасения.
Одновременно они очень исполнительны, педантичны, дисциплинированны, назойливы. Такие личности способны быть хорошими заместителями, однако не могут занимать руководящие должности.
Необходимость принять самостоятельное решение и проявить инициативу губительны для психастенической личности.
Возбудимая психопатия
Возбудимая или (взрывная) психопатия характеризуется повышенной силой эмоциональных реакций, проявляющаяся в несдержанности, пристрастии к алкоголю, склонности к агрессии.
Паранойяльная психопатия склонна к продуцированию сверхценных идей, доминирующими над всеми переживаниями и впечатлениями. Примеры паранойяльных личностей это патологические ревнивцы, фанатики, сутяги.
Истеричная психопатия отмечается фантазированием, которое зачастую заменяет реальную действительность. Для истеричных психопатов характерна театральность, аффектация.
Медицина выделяет и другие типы состояний психопатии, возникающие как результат органических заболеваний мозга, шизофрении. Их относят к психопатоподобным.
Шизоидная психопатия
Для личностей этого типа характерна скрытность, замкнутость, оторванность от реальности, сухость и прохладность в отношениях с близкими, а также склонность к переработке внутренних переживаний.
Шизоидная психопатия характеризуется эмоциональной дисгармонией, которая проявляется в сочетании с повышенной чувствительностью, ранимостью, впечатлительностью при лично значимой проблеме.
Шизоидная психопатия зачастую отмечается эмоциональной холодностью, а также непробиваемостью чужими проблемами. Больной отрешен от действительности, а его жизнь включает максимальное самоудовлетворение без желания материального благополучия и стремления к славе. Увлечения заболевшего оригинальны, нестандартны, необычны.
Многие лица занимаются музыкой, теоретическими науками, искусством. В жизни их относят к чудакам и оригиналам. Суждения о людях у них отличаются категоричностью, неожиданностью и непредсказуемостью. На работе их относят к неуправляемым личностям, потому что они трудятся, имея свои представления о ценностях в жизни.
Для них свойственна художественная экстравагантность, а также нестандартность мышления, одаренность, символизм, поэтому они способны достичь многого. Таких людей не тяготят постоянные привязанности, семейная жизнь отсутствует, однако их выделяет спонтанность к самопожертвованию ради воображаемых идей.
Такой человек способен проявить абсолютное игнорирование и безразличие к больной матери, однако рьяно будет оказывать помощь голодающим.
Бездеятельность и пассивность в решении бытовых вопросов сочетается с предприимчивостью, упорством, изобретательностью в достижении значимых только для них целей.
Это относится к научной работе, коллекционированию, спортивным достижениям. Однако не всегда отмечается такая клиническая картина.
Материальные блага и власть также могут выступить в качестве средства для самоудовлетворения, а значит превратиться в основную задачу шизоида.
Психопатия паранойяльная
Паранойяльная или параноидная психопатия склонна к продуцированию сверхценных идей, доминирующими над всеми переживаниями и впечатлениями. Примеры паранойяльных личностей это патологические ревнивцы, фанатики, сутяги. У паранойяльных личностей формирование сверхценных идей осуществляется к 25 годам.
Для таких личностей с детства характерна прямолинейность, односторонность увлечений, а также интересов, упрямство. Они злопамятны, обидчивы, самоуверенны, очень чувствительны, когда их игнорируют. Ними движет стремление к самоутверждению, эгоизм, категоричность поступков и суждений, крайняя самоуверенность, создающая конфликты для окружающих.
С возрастом происходит усиление личностных особенностей.
Паранойяльная психопатия характеризуется застреваемостью на определенных обидах и мыслях, для личности свойственна консервативность, ригидность, борьба за справедливость.
Сверхценные идеи у таких личностей базируются на реальных событиях и фактах, они конкретны по содержанию, при этом суждения строятся на субъективной логике, очень поверхностной, а также односторонней оценке действительности, соответствующей личной точки зрения. Само содержание сверхценных идей может включать изобретательство, а также реформаторство.
Зачастую достоинства или заслуги паранойяльной личности провоцируют столкновение с окружающими, а также конфликты, которые, превращаются в почву для сутяжного поведения. В таком случае борьба за справедливость включает бесконечные жалобы, письма в различные инстанции, а также судебные разбирательства.
Настойчивость и активность больного не способны сломить ни убеждения, ни просьбы, ни даже угрозы. Сверхценный смысл для таких личностей представляют ипохондрические идеи (фиксация на своем здоровье), а также идеи ревности.
Возбудимая психопатия
Возбудимая (взрывная) психопатия характеризуется повышенной силой эмоциональных реакций, проявляющихся в несдержанности, пристрастии к алкоголю, склонности к агрессии.
Также ведущими чертами при возбудимой психопатии является крайняя раздражительность, а также взрывчатость, возбудимость, которая доходит до приступов ярости, гнева.
После проявлений вспышки гнева, а также агрессивных выпадов, больные очень быстро отходят и сожалеют о том, что произошло, однако вновь при подобных ситуациях поступают так же. Такие личности многими вещами недовольны, вступают в споры, создают поводы для придирок, проявляют излишнюю горячность и стараются перекричать собеседников.
Возбудимая психопатия — отсутствие гибкости, постоянное упрямство и убежденность своей правоты. Также это борьба за справедливость, которая сводится к соблюдению эгоистических личных интересов, провоцирующих неуживчивость в коллективе, многочисленные конфликты в домашней и семейной обстановке.
Один из вариантов такого состояния это эпилептоидный тип. Для людей присущи такие качества, как ханжество, слащавость, льстивость, употребление уменьшительно-ласкательных словосочетаний.
А чрезмерный педантизм, властность, эгоизм, аккуратность, а также превалирование угрюмого и мрачного настроения превращают его в невыносимого на работе и в быту. Такие личности бескомпромиссны. Они либо ненавидят, либо любят, причем окружение обычно страдает и от любви, и от ненависти, которая сопровождается мстительностью.
В отдельных случаях на первый план выходят нарушения влечений (бродяжничество, злоупотребление алкоголем, наркотиками). Психопаты этого круга половые извращенцы, азартные игроки, запойные пьяницы, убийцы.
Истеричная психопатия
Данная психопатия отмечается фантазированием, которая зачастую заменяет реальную действительность. Для истеричных психопатов характерна театральность, аффектация, проявляющаяся в стремлении обратить на свою персону внимание.
Это обнаруживает себя в демонстрации своих переживаний, преувеличении, а также приукрашивании эмоций, восторгов, рыданий. Зачастую истеричные психопаты пользуются внешним ярким видом, бурностью эмоций, рассказами о невероятных приключениях и непомерных страданиях.
Изредка больные идут на ложь, самооговоры, приписывают преступления, которых не совершали. Истерические личности характеризуются психическим инфантилизмом (незрелостью), что выражается в эмоциональных реакциях, в поступках, в суждениях. Чувства их поверхностны, а также неустойчивы.
Сами по себе внешние эмоциональные проявления театральны и демонстративны. Для таких людей свойственны частые перепады настроения, быстрая смена антипатий и симпатий.
Истеричная психопатия отмечается повышенной внушаемостью, а также самовнушаемостью, и больные подражают той личности, которая их поразила. При попадании в больницу эта личность способна копировать все симптомы заболеваний других больных, которые пребывают совместно с ним в палате. Для истерических личностей типично художественное мышление.
Их суждения противоречивы, зачастую не имеющие реальной почвы. Логическое осмысление, трезвая оценка фактов, а также их мышление предполагает собственные выдумки и впечатления, а также фантазии. Личности с истеричной психопатией часто успешны в творческой или научной деятельности из-за необузданного стремления быть всегда в центре внимания.
Аффективная психопатия
Этот тип включает различное, конституционально обусловленное настроение. Лица, имеющие пониженное настроение, к которым относят гипотивных депрессивных психопатов. Они всегда унылые, мрачные, малообщительные и недовольные люди. Всю работу выполняют добросовестно и аккуратно.
Читайте также: Грыжа белой линии живота: что это такое и чем опасна патология, показания к хирургическому вмешательству, реабилитация
Их характеризует пессимистическая оценка настоящего и такой же взгляд на будущее. Самооценка их занижена. У них высока чувствительность к неприятностям, они способны к сопереживанию, но их чувства скрыты от окружающих. При беседе аффективные психопаты немногословны и сдержанны, боятся выразить свое мнение.
Они убеждены в своей неправоте и ищут всегда свою виновность.
Гипертимные личности характеризуются повышенным настроением, оптимизмом и активностью. Это оживленные, общительные люди. При выполнении работы они всегда инициативны, предприимчивы, полны идей, однако склонность к авантюристическим чертам вредит для эффективности достижения поставленной цели.
Все временные неудачи на них не отражаются и они энергично берутся за новое дело. Чрезмерная самоуверенность, а также переоценка своих возможностей зачастую мешают жизни. Такие личности тяготеют ко лжи, не сдерживают своих обещаний.
Повышенное половое влечение приводит к неразборчивости в знакомствах, поэтому они тяготеют к опрометчивым интимным связям. Те лица, которые испытывают перепады настроения, относятся к циклоидному типу. Их настроение редко меняется: от грустного пониженного до повышенного радостного.
Такие периоды перепадов настроения имеют различную продолжительность: несколько часов, дней, недель. Само состояние и активность изменчивы от перемены настроения.
Неустойчивая психопатия
Для людей этого типа свойственна повышенная податливость внешним влияниям. К таким относятся слабовольные, легко внушаемые, бесхарактерные личности, очень легко поддающиеся влиянию. Их жизнь подчиняется случайным обстоятельствам.
Зачастую неустойчивые психопаты попадают под влияние плохих компаний, спиваются, наркоманят, становятся мошенниками. На работе такие личности недисциплинированны, необязательны, однако пытаются угодить и дать обещания, но малейшие неудобные ситуации их сбивают с толку.
При спокойных и благоприятных условиях они хорошо работают и ведут правильный образ жизни. Таким личностям необходим контроль, а также авторитетные руководители.
Лечение психопатии
Если состояние в стадии компенсации, то лечение психопатии не осуществляется.
А профилактические мероприятия по декомпенсации включают меры социального воздействия: воспитание в школе, в семье, социальная адаптация и адекватное трудоустройство, которые будут соответствовать психическому складу личности, а также уровню интеллекта.
Декомпенсация использует методы психотерапевтического воздействия (аутогенная тренировка, разъяснительная психотерапия, семейная психотерапия, гипноз), а также медикаментозное лечение.
- Назначение психотропных препаратов идет строго в зависимости от психопатологических реакций, а также личностных особенностей.
- Личностям с эмоциональными колебаниями назначают антидепрессанты, выраженным истерическим личностям назначают незначительные дозы нейролептиков (Трифтазин, Аминазин).
- Также выраженные отклонения поведения лечатся такими корректорами поведения, как Сонапакс, Неулептил; злобность, агрессивность лечат нейролептиками (Галоперидол, Тизерцин).
- Тяжелые астенические отклонения лечатся стимуляторами (Сиднокарб), а также мягкими естественными препаратами с стимулирующими действиями (китайский лимонник, женьшень, заманиха, элеутерококк, левзея).
Весь подбор препаратов, способов и доз осуществляется врачом-психиатром. Период декомпенсации протекает с оформлением больничного листа и временной утратой трудоспособности. В целом прогноз в лечении психопатии благоприятный.
Лечение психопатии у подростков
Психопатии представляют собой болезненные изменения личности, с нарушениями эмоциональной сферы, волевыми расстройствами, патологическими переживаниями и приступами неадекватного поведения.
Оглавление:
Люди, страдающие этими видами нарушений, могут сохранять интеллектуальные способности, но нередко и утрачивают их.
Развитие психопатий постепенно приводит к тому, что у больных развивается неадекватное поведение в обществе, теряется способность к нормальной социальной адаптации.
Особенно тяжело протекают психопатические проявления, если болезненные изменения начинаются с детского возраста.
Представитель немецкой школы психиатрии К. Шнейдер утверждал, что личность психопата подвергает страданиям и себя, и окружающих его людей. Психопатические проявления могут претерпевать динамические изменения с возрастом и развитием человека. Особенно клинические симптомы нарастают в подростковом периоде и у стариков.
Причины возникновения психопатий
Обратите внимание: провоцирующими факторами развития патологических изменений могут стать тяжелые заболевания внутренних органов, сильные стрессовые ситуации. По официальным данным психопатиями страдает до 5% населения.
Невзирая на распространенность этой патологии, её причинные факторы изучены недостаточно. Ученые расходятся и в некоторых вопросах классификации, и в механизмах развития болезненных изменений.
В отдельную большую группу причин психопатий выделены поражения головного мозга, которые вызываются:
- экологическими загрязнениями;
- тяжелыми инфекционными заболеваниями;
- травматическими повреждениями головы;
- отравлениями;
- повышенным радиационным фоном.
Перечисленные группы вредных воздействий приводят к болезненным изменениям мозга, нервной системы, и как следствие, наступают тяжелые изменения в психике.
Также в развитии патологии большое значение имеют социальные факторы: атмосфера в семье, школе, рабочих коллективах и т.д. Особенно эти условия играют роль в детском возрасте.
Имеет немаловажное значение наследственный характер передачи психопатий.
Основные классификации психопатий
Проблема психопатий интересовала многих ученых мирового уровня. Это привело к созданию множества классификаций. Мы рассмотрим самые распространенные, наиболее часто использующиеся в клинической медицине.
По основным группам (О.В. Кебриков) выделяются:
- ядерные психопатии (зависящие от конституционального типа человека, в которых основная роль отводится наследственности);
- краевые психопатии (возникающие из-за проблем биологического характера и социальных причин);
- органические психопатии (вызванные органическими поражениями мозга, и проявляющиеся на этапе развития личности, в возрасте 6-10 лет).
Дополнительную роль в развитии психопатических черт играет:
- отрыв ребенка от родителей, семьи;
- сверхопека, развивающая болезненное самомнение;
- недостаток или полное отсутствие внимание к своим детям;
- синдром «золушки» – оттеснение на второй план приемного ребенка, или формирование у детей комплекса вследствие родительского усиленного внимания, уделяемого одному ребенку за счет других;
- феномен «кумира» – болезненное восприятие заботы о других детях ребенком – «любимчиком» семейного социума.
- Обратите внимание: имеющиеся психопатоподобные черты характера могут ярко себя проявить при дефектах воспитания и дать болезненные эмоциональные реакции и патологическое поведение.
- Основная медицинская классификация психопатий разделяет болезнь по ведущему психопатологическому синдрому.
- В практической медицине выделяют психопатии:
- астенические;
- психастенические;
- шизоидные»
- истерические;
- эпилептоидные;
- паранойяльные;
- возбудимые;
- аффективные;
- гебоидные;
- с половыми нарушениями и извращениями
Симптомы основных клинических форм психопатий
Основные проявления психопатий зависят от развивающегося вида заболевания
Симптомы астенической психопатии
Эта форма свойственна людям слабого психофизического типа, склонным к повышенной ранимости, сверхчуткости, быстро истощающимся при сильных нервных и физических нагрузках. Им присуща излишняя тревожность (боязливость), малодушные поступки, частая нерешительность при необходимости брать ответственность на себя.
Глубокие и длительные переживания приводят к постоянно угнетенному настроению. Со временем появляется излишняя склонность к заботам о своем здоровье, развиваются ипохондрические симптомы.
Астенический психопат постоянно утомлен, хорошее самочувствие для него – крайняя редкость. В чертах характера преобладает излишняя педантичность, желчность, имеется определенный жизненный алгоритм, выйти за границы которого больному очень тяжело.
Симптомы психастенической психопатии
Эта форма также характерна для слабого типа нервной системы. Основная особенность пациентов – преобладание второй сигнальной системы. Свойственна людям умственного типа.
В поведении этих психопатов преобладает въедливость и излишний анализ событий и поступков, особенно собственных. Пациента беспокоят абстрактные, малозначимые вопросы. Например, цвет рубашки, в которой надо выйти.
Рассуждения о том, стоит ли именно сейчас идти в этой одежде, могут завести человека в тупик, и он вообще не пойдет в необходимое ему место.
Среди основных симптомов психастенической психопатии – болезненные сомнения («умственная жвачка»), возникающие по любому, самому незначительному поводу. Психастеникам свойственна мелочность и педантичность, которые в крайней степени достигают уровня навязчивых состояний.
Психастеники постоянно занимаются самоперепроверкой. Навязчивые мысли отвлекают больных от реальной жизни. Недостаточность первой сигнальной системы делает пациентов эмоционально суженными, «плоскими» и равнодушными.
Шизоидная психопатия
Больные этой формой недуга выглядят замкнутыми, сторонятся людей и общения, склонны к самопогружению (выраженные интроверты). Мысли и идеи пациентов малопонятны окружающим, очень своеобразны. Внешний вид, увлечения необычны. Наблюдается оторванность от интересов внешнего мира.
О таких людях говорят, что они «не от мира сего», чудаковатые и безразличные к себе и окружающим. Часто у них наблюдаются развитые интеллектуальные способности. По классификации И.В.
Шахматовой выделяют: стенический тип шизоидной психопатии (с наличием симптомов замкнутости, эмоционального притупления, жесткости и холодности) и астенический тип (заметна замкнутость, сопровождающаяся мечтательностью, тревожностью и сочетающаяся со странными увлечениями – «чудики»).
Симптомы истерической психопатии
Типология человека с преобладанием первой сигнальной системы. Характерна для художественного типа нервной деятельности. На первое место в жизни у этой категории больных выходят яркие эмоции, которые склонны к быстрым полярным переменам. Это приводит к перепадам настроения, нестабильному поведению.
Пациенты, страдающие этой формой, очень самолюбивы, эгоцентричны, с характерной особенностью – быть постоянно в центре внимания (демонстративное поведение).
Этим больным присуще выдумывание историй, склонность к фантазированию и приукрашению фактов, иногда они настолько «завираются», что сами начинают верить в свои сочинения.
При этой форме психопатии часто развиваются симптомы истерического невроза.
Эпилептоидная психопатия
Люди, страдающие этим видом расстройства психики, обладают вязким мышлением, зацикливанием на деталях, до крайности выраженным педантизмом. Мышление у них тугоподвижно, тяжело «раскачивается». Среди основных симптомов – мелочность, щепетильность и чрезмерная расчетливость.
В поведении наблюдаются резкие смены отношения к людям: от слащавой угодливости до вспышек гнева и непримиримости. Одна из особенностей типа – неумение и нежелание прощать.
Злобу и обиду эпилептоидные психопаты могут таить всю жизнь, и при малейшей возможности прибегать к отмщению. Вспышки гнева носят сильный и длительный характер.
У пациентов этой формы заболевания часто проявляются садистские склонности.
Симптомы паранойяльной психопатии
Больные этой группы склонны к однобокому и зацикленному мышлению, подвержены формированию сверхценных идей, которые могут полностью завладеть их волевой и эмоциональной сферой. Наиболее частым проявлением этого болезненного качества становится подозрительность.
Психопат-параноик может в каждом из знакомых найти черты злоумышленника, наблюдающего за ним. Часто, окружающим людям больные приписывают зависть по отношению к себе.
Пациенту кажется, что все хотят ему навредить, даже врачи. Болезненные симптомы паранойяльной психопатии часто проявляются в идеях ревности, фанатичных размышлений, постоянных жалоб.
Вполне естественно, что отношения у этой категории психопатов с другими людьми конфликтные.
Возбудимая психопатия
Эта группа больных больше других склонна к бесконтрольным вспышкам гнева, неадекватным поступкам, приступам немотивированной и выраженной агрессии. Психопаты излишне требовательны к другим людям, слишком обидчивы и эгоистичны. Их мало интересует мнение посторонних.
В тоже время пациенты с возбудимой психопатией могут проявлять симптомы депрессивных состояний, отчаяния. Наиболее часто возбудимый тип присущ алкоголикам, наркоманам, социально патологическим личностям (ворам, бандитам). Среди них самый большой процент правонарушителей и лиц, попадающих на обследование в судебно-медицинские экспертизы.
Симптомы аффективной психопатии
Расстройство психики данного типа протекает в виде гипертимии – состояния, при котором пациентам присуще постоянно повышенное настроение с ощущением беззаботности и активности.
Читайте также: Боль в левом подреберье: разновидности и причины дискомфорта, неотложная помощь, методы обследования
Этот тип больных склонен браться за все дела подряд, но ни одно из них не способен довести до конца. Наблюдается легкомысленность, повышенная говорливость, назойливость и лидерские тенденции.
Аффективные психопаты быстро со всеми находят общий язык и не менее быстро надоедают своей «прилипчивостью». У них имеется склонность попадать в затруднительные, конфликтные ситуации.
Второй тип расстройства – гипотимия, представляет собой противоположность гипертимии. Пациенты с диагнозом «аффективная психопатия» находятся в угнетенном состоянии.
Склонны во всем видеть негативные стороны, выражают недовольство собой и окружающими, у них часто возникают ипохондрические симптомы, наблюдаются крайние степени пессимизма.
Они замкнуты и испытывают чувство собственной вины перед всеми, считают себя виновными во всем происходящем. При этом у гипотимиков выражена обидчивость. Любое слово может глубоко ранить больного.
Гебоидная психопатия (эмоционально тупая личность)
Тип этого патологического процесса содержит отклонения в сфере понятий долга, чести, совести. Больные жестокого нрава, беспощадные и эгоистичные, с атрофированым понятием стыда. Общечеловеческие нормы для них не существуют. Этот вид психопатии всегда протекает в тяжелой форме. Гебоидным психопатам присущ садизм и безразличие к страданиям других людей.
Симптомы психопатий с половыми извращениями и нарушениями
Клиника этих нарушений протекает в сочетании с другими видами психопатий. К половым извращениям относятся педофилия, садо-мазохизм, зоофилия, трансвестизм и транссексуализм.
Формы этих отклонений постоянно пересматриваются специалистами, для определения грани между симптомами болезни и вариантом поведения в рамках психической нормы.
Психопатии протекают циклически. Периоды улучшения сменяются обострениями болезненного процесса.
Психопатии необходимо отличать от акцентуаций личности (крайних степеней проявления характера).
Обратите внимание: акцентуации не являются патологией, хотя своими проявлениями могут напоминать психопатии. Отличить психопатию от акцентуации может только квалифицированный врач-психиатр.
Лечение психопатий
Терапия психопатии начинается с устранения причины, послужившей пусковым механизмом развития клинических проявлений (инфекционных заболеваний, травм, стрессов, заболеваний внутренних органов и т.д.)
Медикаментозное лечение включает:
- общеукрепляющие средства: витамины, антиоксиданты, иммуномодуляторы;
- седативные препараты (успокаивающие при легких формах патологии);
- транквилизаторы (для стабилизации эмоционального фона при постоянном перевозбуждении);
- нейролептики (при аффективных формах);
- антидепрессанты (в случаях депрессивных состояний);
- снотворные (для стабилизации при возбудимых формах болезни);
- симптоматические (при проблемах с сердцем, печенью, почками).
Лечение психопатии обязательно должно сопровождаться психотерапией (гипноз, внушение наяву, рациональная психотерапия). Широко используется иглорефлексотерапия, физиотерапевтические процедуры, особенно электросон.
Профилактика психопатий
- Предупреждение этой группы заболеваний возможно только при масштабных мероприятиях на государственном уровне, включающих решение социально-экономических вопросов, раннее выявление ненормальных типов поведения у детей и создание им благоприятных условий развития, с постепенной адаптацией в социуме.
- Задача медицины состоит в эффективном лечении соматических заболеваний.
- Воспитательные учреждения должны прививать детям здоровый образ жизни, повышать культурный и образовательный уровень.
- Более подробную информацию о течении психопатий методиках их диагностики и лечения вы получите, посмотрев данный видео-обзор:
Лотин Александр, медицинский обозреватель
Разделение по степени тяжести (продолжение)
Тяжелая психопатия. Компенсация всегда бывает неполной и непродолжительной.
Ее механизмы либо едва намечены, либо отличаются парциальностью, охватывая лишь часть психопатических особенностей, но зато достигают здесь такой гиперкомпенсации, что сами уже выступают в качестве психопатических проявлений.
Декомпенсации наступают от незначительных поводов или даже без видимых причин. На высоте декомпенсации картина нарушений может достигать психотического уровня (тяжелые дисфории, глубокие депрессии, сумеречные состояния и др.).
Нарушения поведения могут проявляться уголовными преступлениями, суицидными актами и другими действиями, грозящими тяжкими последствиями для самого психопата или для других. В «длиннике» тяжелая психопатия характеризуется значительной социальной дезадаптацией.
Такие подростки рано бросают учебу, почти не работают, за исключением коротких эпизодов или условий принудительного труда. Живут они за счет других или за счет государства.
Семейные связи фактически разорваны или крайне напряжены из-за постоянных конфликтов или носят характер патологической зависимости (психопата от кого-либо из членов семьи или последних от психопата). Дезадаптация обнаруживается также в среде сверстников.
Самооценка характера неправильная или отличается парциальностыо — подмечаются лишь некоторые черты, особенно проявления патологической компенсации. Критика к своему поведению заметно снижена.
Владимир О., 15 лет. Вырос в асоциальной семье: отец осужден на длительный срок, мать страдает алкоголизмом, ведет аморальный образ жизни. Сведения о детстве скудные. Известно, что до 10 лет держался энурез, в школе с первого класса труден, возбудим, бил детей, отнимал у них деньги и приглянувшиеся ему вещи.
С 11 лет забросил учебу, время проводил в уличных компаниях, связался со взрослыми преступниками, участвовал в кражах, начал выпивать. Комиссией по делам несовершеннолетних был помещен в специальный интернат. Оттуда за 4 года совершил 9 побегов — всякий раз его разыскивала и возвращала милиция.
В 14 лет во время побега скрывался около двух месяцев у какой-то женщины-алкоголички, с которой сожительствовал. Пойманный, заявил в милиции, что он якобы совершил убийство и указал место, где спрятал труп. Там были обнаружены следы крови.
Признался, что обманул, что там просто была драка, а он надеялся, что его самого повезут на это место и обдумал, как по дороге совершить побег. В специальном интернате неоднократно бывал наказан за драки с другими воспитанниками. Обнаружил гомосексуальные склонности. Ненавидел воспитателя своей группы.
Подкараулил его в мастерской и ударил молотком по голове — нанес тяжелую травму. Был направлен на обследование в подростковую психиатрическую клинику.
В клинике держался напряженно, настороженно, но вскоре стал преследовать слабых, издеваться над ними, склонять к развратным действиям. Был переведен на отделение для взрослых со строгим надзором.
Во время беседы угрюм, осмотрителен в ответах. Рассказал, что в возрасте 11 лет, гоняя голубей, упал с крыши двухэтажного здания, потерял сознание, но мать к врачу не обратилась. После этого падения стало иногда укачивать во время езды на транспорте. Курит и выпивает с 11 лет.
Любит напиваться до полного отключения («пока не отрублюсь»). В опьянении часто «разбирает злоба», срывает ее на первом встречном, жестоко бьет. Однажды, когда рядом никого не было, «от злости всадил себе в ногу перочинный нож» — показал рубец на голени.
Своего воспитателя в интернате называет пьяницей и садистом. Ударил его из мести — перед этим на общем собрании группы этот воспитатель его «назвал таким словом, что все хохотали». В поступке своем не раскаивается.
Никаких планов на будущее не строит, ничем никогда не увлекался, близкого друга не имел («может выдать»), не влюблялся.
Физическое развитие по возрасту, среднего роста и крепкого телосложения. На теле несколько рубцов — следы ожогов и вытравленных татуировок — содержания их не раскрыл. Сохранены две татуировки — знак «зона» на ноге и собственное имя — на руке.
Со стороны неврологического статуса и на ЭЭГ — без отклонений.
При патохарактерологическом обследовании с помощью ПДО по шкале объективной оценки диагностирован резко выраженный эпилептоидный тип, имеется указание на возможность формирования психопатии этого типа.
Отмечена высокая склонность к алкоголизации и делинквентности, резко выраженная реакция эмансипации и высокий В-индекс (указание на возможность изменений характера вследствие резидуального органического поражения головного мозга).
Самооценка — неверная: по шкале субъективной оценки выступили шизоидные и психастенические черты.
Диагноз. Эпилептоидная психопатия тяжелой степени.
Катамнез через 2 года. Находится в воспитательно-трудовой колонии.
Выраженная психопатия. Компенсация бывает непродолжительной.
Декомпенсации могут возникать от незначительных поводов, однако серьезными и длительными они бывают обычно вслед за психическими травмами. Тяжелые нарушения поведения возникают также в неблагоприятных условиях.
Социальная адаптация бывает неполной или нестойкой. Работу и учебу то бросают, то возобновляют. Способности остаются нереализованными.
Отношения с родными полны конфликтов или отличаются патологической зависимостью.
Самооценка черт характера и степень критичности к своему поведению весьма разнятся от типа психопатии.
Алексей Л., 16 лет. Отца не помнит — тот оставил семью, когда сын был маленьким. По словам матери, отец был вспыльчивым, гиперсексуальным, «несколько раз после скандалов резал себе вены». Мать лечилась у психиатра от «колебаний настроения», год назад совершила суицидную попытку, приняв большую дозу прописанного ей амитриптилина.
Во время беременности был токсикоз, угрожающий выкидыш. Развивался без задержки, но был крикливым, возбудимым. В 6 лет ушиб головы с потерей сознания. В школе учился удовлетворительно, но был недисциплинированным и очень драчливым. Рос под неусыпным надзором матери, бабушки и дяди, которого побаивался и не любил. Довольно успешно занимался спортом.
В 14 лет по окончании 8 классов поступил в техникум. В тот же год — бурное половое созревание. Влюбился в красивую однокурсницу, вступил с нею в половую связь, она от него забеременела и когда сделала аборт, то объявила о полном разрыве с ним.
Когда услышал от нее об этом, «вдруг охватила страшная тоска, захотелось что-то с собой сделать». Уйдя от нее, в малолюдном месте гвоздем вскрыл себе вену. Истекающего кровью, прохожие отвели его в травматологический пункт.
Там объявил, что случайно напоролся на гвоздь — после перевязки его отпустили домой.
С этого времени начал выпивать. Сразу обнаружил, что может пить до отключения — рвоты не бывает. Вскоре вступил в связь с другой приятельницей, но «в душе любил прежнюю». С матерью из-за его сожительницы возникали скандалы. В гневе стал неудержим — дома разбил зеркало, бил стекла в окнах, посуду. Грозил матери броситься из окна.
Связался с асоциальной компанией, участвовал в угоне автомашины. Был условно осужден. Вскоре после этого пришел домой с окровавленной головой. Уверял, что якобы получил травму, играя в футбол. Стал чаще выпивать, забросил занятия в техникуме. Несколько раз был задержан милицией пьяным за участие в драках.
Суд снял отсрочку исполнения приговора и постановил отправить его в воспитательно-трудовую колонию. Тогда мать увезла его в другой город и укрыла у знакомых. Через месяц сбежал оттуда («скучно стало»), намереваясь явиться в милицию. Собрал у себя дома приятелей и приятельниц, устроил пьянку («проводы в колонию»).
Напившись, заперся в ванной и вскрыл себе вены. Когда взломали дверь, был обнаружен без сознания, истекающим кровью.
степень тяжести – предыдущая | следующая – психопатия
Подростковая психиатрия. .