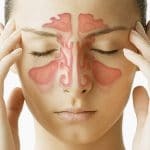
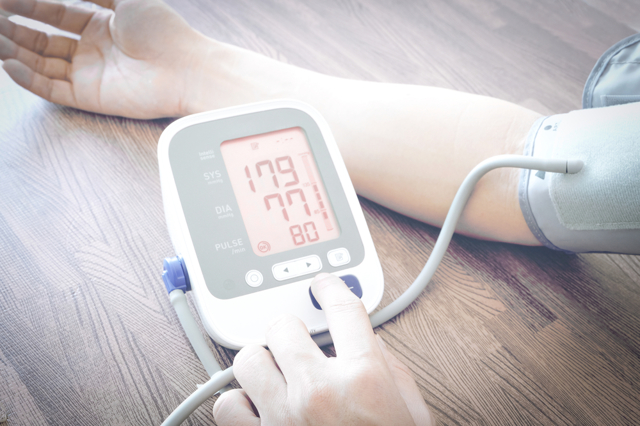
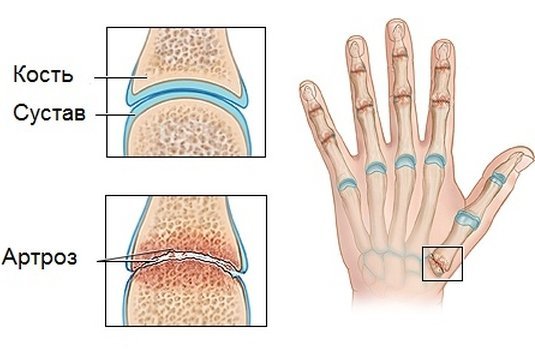
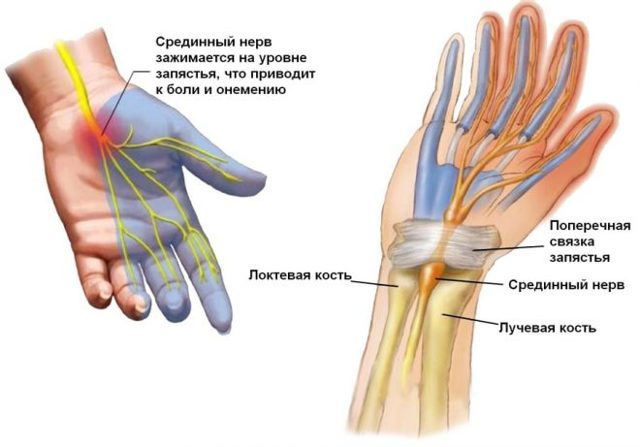
Боли в животе после еды: основные причины, возможные заболевания, аптечные и народные средства лечения
Боль желудка после трапезы — одна из наиболее распространенных жалоб, с которой сталкиваются гастроэнтерологи.
И даже если боль носит неострый или тянущий характер и возникает лишь иногда, она требует серьезного отношения и обязательного проведения тщательной диагностики, поскольку может быть симптомом опасного заболевания.

Почему болит живот после еды
После попадания еды в желудок орган увеличивается в размерах, начинает усиленно секретировать желудочный сок и активно сокращаться, что позволяет пище продвигаться в двенадцатиперстную кишку.
При нарушениях любого из этих процессов переваривание пищи затрудняется — возникает боль в желудке. Боль также может быть следствием воздействия пищи или пищеварительных соков на поврежденную слизистую оболочку желудка.
Чаще всего боль в животе после еды возникает из-за неправильного питания: несоблюдения режима, позднего ужина, быстрого употребления пищи, еды «всухомятку».
Чувство жжения в подвздошной области появляется после употребления кислых, острых или чрезмерно приправленных блюд. Причиной появления ощущения тяжести в животе может стать как переедание, так и малое потребление жидкости в перерывах между едой, употребление чересчур сухих блюд или большого количества белковой пищи.
У людей с непереносимостью лактозы после употребления молока может появиться чувство вздутия. Подобные реакции могут вызывать алкоголь, лютеин, сорбит и фруктоза. Аллергия на отдельные пищевые продукты также может стать причиной появления боли в желудке после их употребления.
Боль в желудке может оказаться симптомом следующих заболеваний:
- Гастрит — воспаление слизистой желудка, возникающее на фоне попадания в ЖКТ инфекции или длительного приема НПП.
- Язвенная болезнь желудка — заболевание, возникающее при длительном течении гастрита.
- Желудочная обструкция — заболевание, характеризующееся частичной блокировкой между нижним отделом желудка и двенадцатиперстной кишкой. Причиной его возникновения могут быть полипы, раковые опухоли, стеноз привратника.
- Грыжа пищеводного отверстия диафрагмы: после приема пищи выступающие через диафрагмальное отверстие части желудка могут ущемляться.
- Стеноз пищевода: патология может стать причиной тошноты и рвоты сразу после приема пищи.
После приема пищи могут возникать боли, не связанные с патологиями желудка. Чаще всего подобная картина связана со следующими заболеваниями:
- эзофагитом, язвой и другими патологиями пищевода;
- колитом, запорами, диареей, синдромом раздраженного кишечника, воспалениями толстого кишечника;
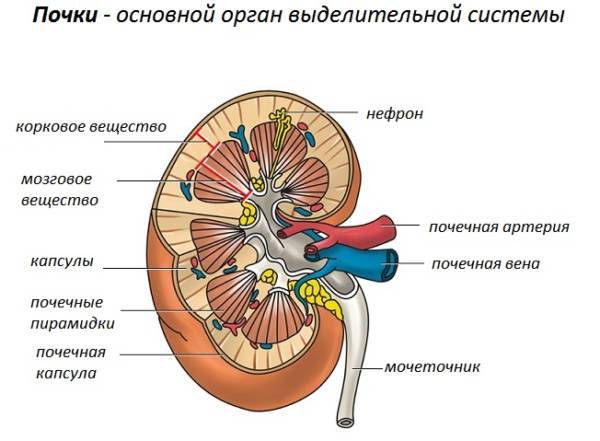
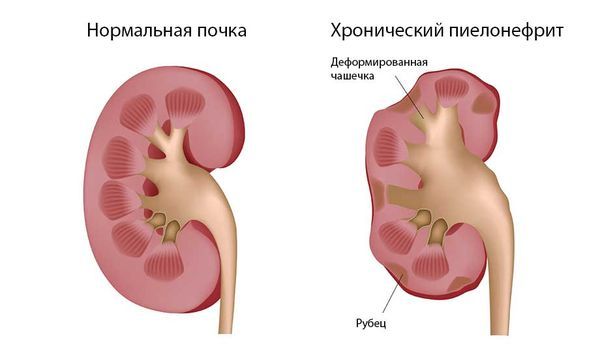
- левосторонними пиелонефритом, гломерулонефритом, мочекаменной болезнью;
- язвенной болезнью двенадцатиперстной кишки;
- холециститом;
- желчнокаменной болезнью;
- панкреатитом;
- заболеваниями селезенки.
Наличие этих патологий не усугубляет боли в желудке после еды, однако также рассматривается во время постановки диагноза.
Нередко за боли в животе после приема пищи принимают симптомы патологических состояний, не связанных с пищеварительной системой:
- переломов грудины и ребер;
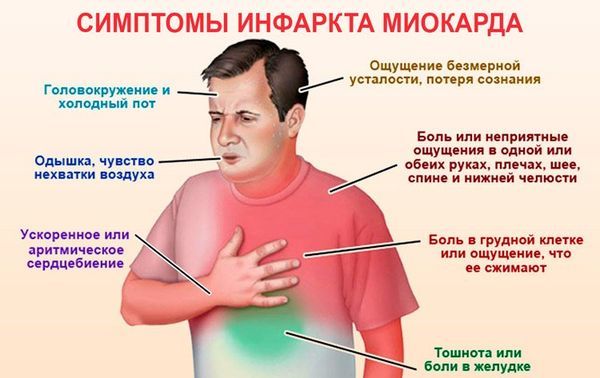
- острого инфаркта миокарда;
- разрыва аневризмы аорты;
- левостороннего плеврита и очаговой нижнедолевой пневмонии;
- кетоацидоза, возникающего на фоне сахарного диабета;
- корешкового синдрома остеохондроза грудного отдела позвоночника.
Боль в желудка может носить разный характер и иметь различную локализацию. Поэтому на приеме у врача больному придется попытаться как можно точнее описать свои ощущения. На основе анамнеза и описания симптомов врач сделает предположения и разработает тактику обследования.
Характер болевых ощущений после еды
- Сильная и острая боль в желудке после приема пищи.
- Жгучая боль. После употребления в пищу пряных, кислых или соленых продуктов такая боль характерна для обострения гастрита при повышенной или нормальной кислотности, панкреатита.
- Постоянная тянущая боль . Может возникать на фоне хронического гастрита и язвы желудка, рака желудка и ближних к нему отделов ЖКТ, переедания, чересчур быстрого употребления пищи, как реакция на отдельные продукты. При обострении язвы желудка боль постоянная, после употребления легкой пищи проходит.
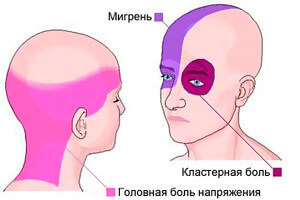
Локализация боли в желудке
Истинная боль в желудке локализуется в подвздошной области и подреберье. Однако после приема пищи боль может возникать не только в самом желудке. Нередко она отдает вниз живота, в подреберье, спину. По локализации неприятных ощущений можно судить о наличии различных заболеваний.
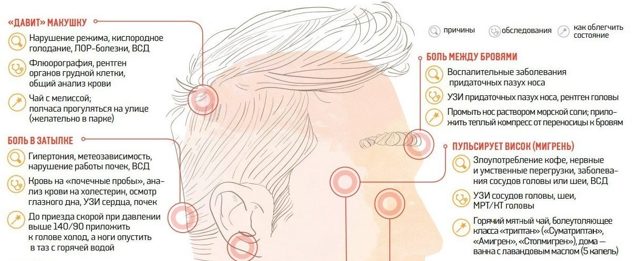
Боль посредине вверху живота и вокруг пупка
Является симптомом воспаления слизистой оболочки желудка и двенадцатиперстной кишки. Может появляться как сразу, при употреблении определенных продуктов, так и спустя 1,5-2 часа после еды.
Боль в подвздошной области, распространяющаяся на правое подреберье
Характерна для желчнокаменной болезни, воспаления желчных путей и желчного пузыря. При данных патологиях неприятные ощущения в области желудка появляются примерно спустя 0,5-1,5 часа после употребления пищи (сладкой, жирной и жаренной).

Боли внутренних органов, это не только желудок, под правым ребром находиться много других жизненно важных органов, узнайте больше, если у вас болит правый бок под ребрами.
Постоянные резкие боли в солнечном сплетении — это не очень позитивный признак. Узнать всю информацию о симптоматике можно здесь.
Боль «под ложечкой» и в левом подреберье, в верхней части живота по срединной линии
Отмечается при язвенной болезни двенадцатиперстной кишки и желудка. Может быть загрудинной, опоясывающей, отдавать в спину. При язве желудка появляется спустя 1-1,5 часа после еды, при язве двенадцатиперстной кишки — через 1,5-2 часа. Может быть практически любого характера и сопровождаться рядом дополнительных симптомов.
Тупая или режущая постоянная боль высоко «под ложечкой» и в правом либо левом подреберье
Является симптомом панкреатита. По мере развития заболевания болевые ощущения усиливаются, боль принимает острый характер, может вызывать шок, становится опоясывающей.
Подозрения на рак пищевода, желудка и двенадцатиперстной кишки

По мере развития опухоли боль приобретает более явный характер, часто сопровождается несколькими из следующих симптомов: потерей аппетита и массы тела, постоянным дискомфортом в верхней центральной области живота и чувством переполненности желудка, нарушением пищеварения, изжогой, тошнотой и рвотой (иногда с кровью), увеличением размеров живота и другими.
Ранние боли (сразу или с течение 1 часа после еды), вызываются заболеваниями пищевода и желудка, поздние (после 1,5-2 часов) говорят о проблемах с кишечником. Боль, появляющаяся через час-полтора после приема пищи, чаще всего является именно желудочной
Дополнительные симптомы
По наличию либо отсутствию дополнительных симптомов можно судить о причинах появления болей в желудке после еды:
- Тяжесть, легкая тошнота, вздутие — неправильное питание, недостаточная выработка желудочного сока.
- Изжога и жжение, кислая или отрыжка с неприятным запахом вместе с тошнотой, запором, поносом, метеоризмом могут — обострение гастрита.
- Кислая или тухлая отрыжка — симптомы гастродуоденита, панкреатита.
- Запор или понос, рвота, слабость, повышение температуры тела, могут оказаться симптомами пищевого отравления или инфекционного заболевания.
Что делать тем, кто страдает постоянными болями
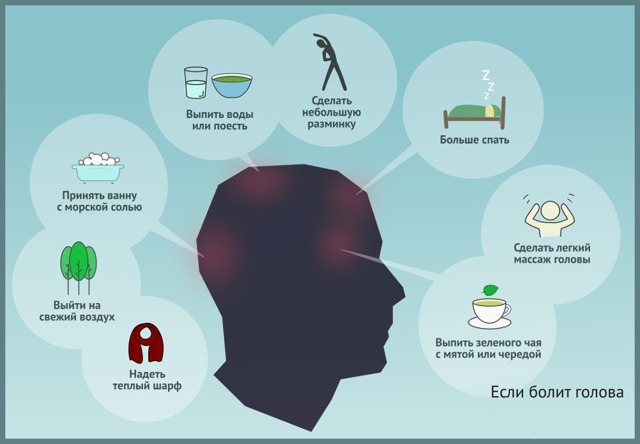
Если боль желудке после еды появляется редко, продолжается недолго, а причиной ей служит переедание или еда всухомятку, скорее всего, она является следствием неправильного питания.
Для устранения симптома необходимо нормализовать режим приема пищи: питаться дробно и небольшими порциями, ужинать не позднее, чем за 3 часа до сна, ограничить употребление тяжелой пищи, употреблять жидкость до еды или в перерывах между едой.
Если боль носит острый или регулярный характер, сопровождается нарушением пищеварения, повышением температуры — это повод для срочного обращения к врачу.
Опасность заболеваний, которые могут стать причиной появления этих симптомов, а также сложность диагностики полностью исключают возможность самолечения, особенно с применением медицинских препаратов.
Все, что в острой ситуации может сделать больной — это не употреблять никакой пищи, пить только чистую воду и немедленно отправляться к терапевту или гастроэнтерологу.
Только квалифицированный специалист по результатам обследования сможет установить точную причину появления боли и назначить адекватное, безопасное для здоровья лечение.
Боли в животе после еды
Боли в животе после еды — патологическое состояние, которое может быть следствием заболевания. Столкнуться с проблемой может каждый — аномалия не имеет ограничений касательно половой принадлежности и возрастной категории.
Наиболее часто причины появления боли после еды заключаются в физиологических факторах, например, непереносимости или потребления в пищу некачественных продуктов. Источниками расстройства могут выступать некоторые болезни ЖКТ.
Болевые ощущения в животе после трапезы у ребенка или взрослого часто сопровождаются большим количеством других симптомов: тошнота и рвота, метеоризм, расстройство стула, урчание в кишечнике.
Выяснить этиологический фактор без проведения лабораторно-инструментальных обследований невозможно. В процессе диагностирования важен тщательный физикальный осмотр.
Купировать боли в животе после приема пищи можно при помощи консервативных терапевтических методов. Лечение базового заболевания может носить комплексный характер.
Патогенез болевого синдрома в животе после трапезы заключается в том, что пища проходит через пищевод и достигает желудка, который увеличивается в размерах, начиная выделять желудочный сок. Начинаются активные сокращения, а еда поступает в ДПК.
Если на каком-либо этапе возникает нарушение пищеварения, у человека появляются болевые ощущения в зоне передней стенки брюшной полости. Неприятные ощущения формируются на фоне влияния перевариваемой пищи и пищеварительных соков на поврежденную оболочку.
Наиболее часто боли в животе после еды — последствия неправильного питания:
- употребления пищи непосредственно перед сном;
- сухомятки;
- еды «на бегу»;
- отсутствия режима приема пищи — лучше питаться каждый день в одно и то же время;
- приема острых, кислых и чрезмерно приправленных блюд;
- длительного отказа от еды с последующим перееданием;
- недостаточного количества потребляемой пищи;
- приема внутрь чрезмерно сухой пищи;
- употребления блюд с высоким содержанием белка.
Непереносимость лактозы может спровоцировать возникновение сильнейшей боли в животе. Вызвать недомогание может аллергия на такие продукты:
- яйца;
- молочная продукция;
- какао и шоколад;
- орехи;
- рыба и морепродукты;
- цитрусовые;
- мед;
- клубника и земляника;
- мука и макаронные изделия;
- соя, фасоль и другие бобовые.
Стоит отметить, что пищевая аллергия — наиболее частая причина болезненности в животе после еды у ребенка.
Причины боли в животе после еды могут носить патологический характер.
Аномалия может появиться из-за заболевания, которое не связано с органами пищеварительной системы:
- переломы нижних ребер;
- травмирование грудины;
- плеврит;
- инфаркт миокарда;
- гнойная форма ангины или пневмонии;
- воспаление детородных органов у женщин;
- разрыв аневризмы аорты;
- кетоацидоз.
На причину, почему болит живот после трапезы, может указывать характер протекания болевых ощущений. Например, длительные тянущие боли возникают в результате таких патологий:
Жгучая болезненность может быть спровоцирована потреблением внутрь кислых или соленых продуктов, развитием гастрита или панкреатита.
На этиологический фактор может указать локализация болевых ощущений:
- боли в верхней части живота или в области пупка возникают при воспалительном поражении желудка или 12-перстной кишки;
- в подвздошной зоне с иррадиацией на правое подреберье говорят о желчнокаменной болезни, воспалении желчевыводящих протоков или желчного пузыря;
- «под ложечкой» и под ребрами — признак язвы ДПК или желудка.
Примечательно, что если боль появляется незамедлительно после трапезы или примерно через час, проблема кроется в пищеводе или желудке, а если боли возникают через 2 часа и более, причина аномалии — в кишечнике.
Боли в животе после еды во время вынашивания ребенка чаще всего связаны со смещением органов, расположенных в брюшной полости. Наполнение желудка приводит к их сжатию, что вызывает ноющую болезненность.
Симптоматическая картина расстройства включает множество других клинических проявлений. Крайне редко боль будет выступать в качестве единственного внешнего признака недомогания. Клиника носит сугубо индивидуальный характер, что обуславливается влиянием того или иного этиологического фактора.
Читайте также: Рак языка: стадии развития, характерные признаки, особенности лечения и меры профилактики
Болезненность может носить различный характер:
- колющий;
- тупой;
- режущий;
- стреляющий;
- интенсивный или слабый;
- ноющий или резкий;
- умеренный или схваткообразный.
В большинстве ситуаций боли внизу живота после еды проявляются в сопровождении таких признаков:
- повышение температурных показателей;
- постоянная тошнота, заканчивающаяся рвотой;
- чувство распирания живота;
- проблемы с опорожнением кишечника;
- присутствие примесей крови, слизи или гноя в фекалиях;
- слабость и общее недомогание;
- метеоризм;
- быстрая утомляемость;
- вздутие живота;
- изжога и отрыжка с неприятным запахом;
- зловонный запах изо рта;
- трудности с проглатыванием твердой пищи;
- повышенное потоотделение;
- приобретение кожей бледного оттенка или желтого цвета (при поражении печени);
- урчание в животе;
- тяжесть и переполненность желудка;
- снижение или полное отсутствие аппетита;
- белый или желтый налет на языке;
- снижение трудоспособности;
- урчание в кишечнике;
- снижение массы тела;
- приступы головной боли и головокружения;
- расстройство сна;
- икота;
- эмоциональная нестабильность.
Это далеко не вся симптоматика, которая может развиваться на фоне болевых ощущений в животе сразу или через некоторое время после потребления пищи. Клиническая картина диктуется этиологическим фактором, отличаться может лишь интенсивность симптомов у детей и взрослых.
Выяснить причины появления болей после еды у ребенка или взрослого и назначить наиболее эффективное лечение может только врач-гастроэнтеролог.
На фоне существования широкого разнообразия предрасполагающих факторов процесс постановки правильного диагноза должен носить только комплексный подход. Первый этап диагностирования состоит из манипуляций, которые выполняются непосредственно клиницистом:
- ознакомление с историей болезни — для определения влияния патологического фактора;
- изучение жизненного анамнеза — для уточнения воздействия предрасполагающих источников, имеющих физиологическую основу;
- глубокое прощупывание и простукивание передней стенки брюшины;
- измерение показателей температуры и пульса, частоты сердечного ритма и кровяного тонуса;
- детальный опрос больного — даст возможность врачу составить полную симптоматическую картину, определить локализацию и характер боли, что может указать на базовое заболевание.
Лабораторные исследования:
- общеклинический анализ крови;
- микроскопическое изучение каловых масс;
- бактериальные пробы;
- иммунологические тесты;
- ПЦР-диагностика;
- биохимия крови.
С точностью определить этиологический фактор, ставший провокатором появления болевых ощущений в животе после приема пищи, могут такие инструментальные процедуры:
- гастроскопия;
- рентгенография ЖКТ с контрастным веществом;
- ультрасонография органов брюшной полости;
- колоноскопия;
- ректороманоскопия;
- эндоскопическая биопсия;
- ФЭГДС;
- КТ и МРТ.
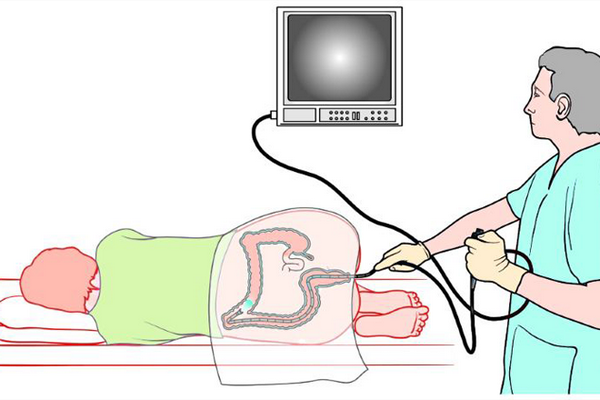
В некоторых случаях недомогание может стать следствием протекания патологий, не связанных с органами пищеварительной системы, поэтому гастроэнтеролог направляет пациента на дополнительное обследование к специалистам из других областей медицины, например, к кардиологу или пульмонологу.
Когда у человека возникают боль в животе, тошнота и рвота после еды, применяются консервативные терапевтические методы для их устранения. Лечащий врач в индивидуальном порядке, опираясь на базовое заболевание, общее состояние, степень выраженности недомогания и возраст больного, составит наиболее эффективную тактику терапии:
- применение медикаментов;
- диетотерапия;
- курс лечебной гимнастики;
- аппаратный, ручной или водный массаж живота;
- нетрадиционные средства медицины.
В большинстве случаев пациентам предписывают:
- антибактериальные средства;
- анальгетики и спазмолитики — для купирования боли;
- НПВП;
- иммуномодуляторы;
- медикаменты для устранения сопутствующей симптоматики, такой как запор и диарея, тошнота и рвота, вздутие живота и метеоризм, высокая температура и др.;
- минерально-витаминные комплексы.
Самые действенные лекарства:
- «Омепразол»;
- «Ультоп»;
- «Гастал»;
- «Папаверин»;
- «Фестал»;
- «Алмагель»;
- «Лансазол»;
- «Мотилиум»;
- «Мезим Форте»;
- «Панкреатин»;
- «Креон»;
- «Бесалол».
Не менее эффективно лечение при помощи физиотерапии:
- ультразвук;
- электрофорез;
- фонофорез;
- прогревания;
- иглорефлексотерапия;
- магнитотерапия;
- дарсонвализация;
- УВЧ;
- индуктотермия;
- диадинамотерапия.
Не запрещается применять после консультирования с врачом народные средства медицины. В домашних условиях можно готовить лекарственные напитки, предназначенные для перорального приема на основе таких составляющих:
- ягоды рябины и черники;
- полевой хвощ;
- подорожник;
- календула;
- репейник;
- мелисса;
- мята;
- крушина;
- лепестки розы;
- зверобой;
- полынь;
- сушеница;
- липа;
- крапива;
- семена льна и укропа;
- шиповник;
- тысячелистник;
- ромашка;
- валериана.
Невозможно полностью избавиться от болей в животе после трапезы, не вылечив базовую патологию.
На сегодняшний день не существует специально разработанных профилактических мероприятий, чтобы предупредить боль в животе после завтрака или другого потребления пищи.
Вероятность возникновения недомогания можно снизить при помощи соблюдения следующих несложных правил:
- полный отказ от пагубных пристрастий;
- ведение в меру активного образа жизни;
- правильное и полноценное питание;
- постоянное повышение сопротивляемости иммунитета;
- контроль над массой тела;
- избегание эмоционального истощения;
- прием медикаментов строго по предписанию клинициста;
- раннее выявление и лечение любых расстройств, которые могут привести к возникновению боли.
Не стоит забывать о регулярном профилактическом осмотре в медицинском учреждении с посещением не только гастроэнтеролога, но и других врачей не реже чем 2 раза в год.
Боль в животе после трапезы без проблем поддается консервативной терапии — пациентов часто ждет благоприятный прогноз. Игнорирование или самостоятельное устранение боли может усугубить проблему, а отказ от врачебной помощи неизбежно вызовет прогресс основного заболевания. Совокупность таких оплошностей опасна негативными последствиями, вплоть до смертельного исхода.
Болит желудок после еды — причины, лечение болевых ощущений
Дискомфортные ощущения в желудке встречаются довольно часто. Этот орган является центральной частью пищеварения человека и отвечает за переваривание еды. Боль может быть следствием некачественной еды, вредных привычек, стрессов, медикаментозных средств. В некоторых случаях данное состояние является результатом опасной болезни. Что же делать, если после еды болит желудок?
Как правильно распознать боль в желудке после еды?

- отрыжка;
- метеоризм;
- тошнота;
- рвота;
- потеря аппетита.
Перечисленные признаки могут быть обусловлены патологиями или проблемами с питанием. Боли в желудке, возникающие после употребления пищи, зачастую связаны с наличием хронического гастрита. После еды объем органа может расширяться, что провоцирует сдавливание близлежащих органов и систем. Это тоже может вызывать болевые ощущения.
Причины боли
Существует довольно много факторов, которые влияют на появление болевого синдрома после приема пищи:
- Переедание. Это самая распространенная причина возникновения боли. При попадании большого объема пищи в желудок за маленький период его стенки не выдерживают, что влечет их растяжение. Именно поэтому возникает боль.
- Синдром раздраженного желудка. Причины этого состояния кроются в потреблении некоторых продуктов. Обычно данное нарушение развивается при повышенном употреблении жирных, острых, соленых блюд и копченостей.
- Диафрагмальная грыжа. Диафрагма, расположенная между брюшной и грудной полостью, обладает отверстием, через которую проходит пищевод. Если это отверстие увеличивается, верх желудка выпадает и защемляется. Особенно выраженные симптомы возникают после еды. Все это сопровождается болевым синдромом.
- Пилороспазм. Под данным термином понимают спазм привратника – отдела желудка, который находится в районе соединения органа с двенадцатиперстной кишкой. Это состояние обычно обусловлено проблемами в функционировании нервной системы. При данном диагнозе у человека спустя 20 минут после еды появляется выраженный болевой синдром. Затем возникает тошнота и рвота. Болевые ощущения исчезают только после устранения содержимого желудка.
- Стеноз пищевода. В этом случае существенно сокращается просвет. Причина может заключаться в наличие опухолевых образований, травматических повреждений, попадании чужеродного объекта в эту область. После наполнения желудка едой появляются выраженные боли, тошнота, а иногда и рвота.
- Обструкция части желудка. В этом случае определенная зона органа блокируется. Данное состояние связано с сильным спазмом, появлением опухолевого образования или полипа внушительных размеров. После наполнения органа едой она не может попасть в заблокированную зону. В результате появляется растяжение стенок и болевой синдром.
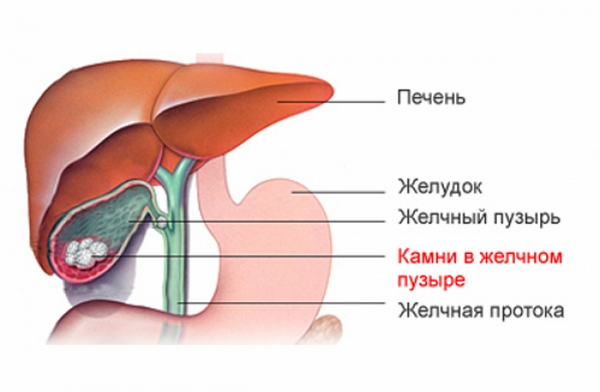
- Поражения желчного пузыря. Этот орган находится в верхней правой части брюшины. При воспалительном поражении пузыря или образовании в нем камней увеличенный желудок сдавливает орган, что спровоцирует сильную боль.
- Аллергические реакции. Некоторые продукты питания желудок может не воспринимать. Потому болевой синдром часто появляется после приема пищи. Как правило, подобные реакции возникают на рыбу и молочные продукты.
- Отравления. Если болевой синдром в органе появляется через несколько часов, нужно проанализировать качество продуктов. Для ускорения процесса выведения токсических веществ следует выпить сорбент и средства для нормализации пищеварения.
- Панкреатит. Под данным термином понимают воспалительное заболевание поджелудочной железы. Данное заболевание сопровождается выраженными болевыми ощущениями, которые появляются через 30 минут после еды. При этом они могут локализоваться в различных областях – в средней части, правом подреберье. В сложных случаях возможно возникновение опоясывающей боли. Причины этого нарушения бывают различными – травматические повреждения, инфекционные патологии, проблемы в работе двенадцатиперстной кишки или желудка.
- Гастродуоденит. Воспалительное поражение двенадцатиперстной кишки тоже может провоцировать боль в желудке. Зачастую причина данного нарушения кроется в неправильном питании. Чтобы справиться с проблемой, стоит придерживаться диеты и принимать лекарственные препараты.
- Язвенная болезнь желудка или двенадцатиперстной кишки. Это заболевание сопровождается появлением раневой поверхности на слизистой пораженных органов. При попадании желудочного сока или агрессивных продуктов появляется боль в органе. Справиться с язвой поможет диета и назначенные врачом препараты.
- Гастрит. Под этим термином понимают воспаление желудка, которое является результатом влияния бактериальных микроорганизмов – хеликобактер пилори. Иногда патология является следствием нарушений в питании. Чтобы справиться с недугом, выписывают антибактериальные средства и специальную диету.
О чем свидетельствует болевой синдром?
Чтобы определить причину появления боли, нужно проанализировать ее характер. Потому на приеме у врача пациент должен максимально точно описать собственные ощущения. В зависимости от имеющихся проявлений специалист сможет подобрать необходимые диагностические обследования.
В зависимости от характера дискомфорта выделяют следующие категории:
- Острая боль высокой интенсивности. Этот признак бывает результатом пищевого отравления, заражения инфекцией, развития панкреатита. Также его провоцирует обострение гастрита, аппендицит, потребление некачественной пищи.
- Жгучая боль. Такой симптом обычно появляется после потребления кислых продуктов или пряностей и характерен для рецидива гастрита или панкреатита.
- Хроническая тянущая боль. Данный признак бывает результатом хронического гастрита, переедания, слишком быстрого потребления пищи. Также он иногда свидетельствует о развитии язвы или рака. При обострении язвенной болезни боль имеет постоянный характер, однако проходит после потребления легкой пищи.
Локализация болевого синдрома тоже бывает разной. Настоящая боль в желудке ощущается в подреберье, а также в подвздошной зоне. Но дискомфорт после еды может появляться не только в этом органе. Нередко он ощущается в нижней части живота, спине и подреберье. Расположение боли тоже позволяет поставить диагноз:
- Боль в районе пупка и в верхней зоне живота является проявлением воспалительного поражения слизистой желудка. Данный симптом может возникать сразу после потребления некоторых продуктов или спустя полтора часа после приема пищи.
- Болевой синдром в подвздошной зоне, который распространяется на правое подреберье, сопровождает воспалительное поражение желчного пузыря, а также его путей. В данном случае дискомфорт может появиться спустя полчаса после потребления пищи.
- Дискомфорт в левом подреберье и средней части верхней зоны живота возникает при язве. Боль может иметь опоясывающий или загрудинный характер и ощущаться в спине. Болезнь нередко вызывает и другие проявления.
- Хронический дискомфорт в левом или правом подреберье свидетельствует о панкреатите. По мере прогрессирования недуга проявления нарастают. В данном случае болевой синдром имеет острый характер, может провоцировать шок и становиться опоясывающим.
Читайте также: Анализы на герпес: основные виды, особенности процедур, нормы и отклонения
Чтобы заподозрить то или иное заболевание, стоит обратить внимание на дополнительные проявления:
- ощущение тяжести, метеоризм, небольшая тошнота – свидетельствуют о нарушении в режиме питания, дефиците желудочного сока;
- ощущение жжения, отрыжка, изжога, нарушения стула, вздутие живота – подтверждают рецидив гастрита;
- отрыжка с тухлым запахом или кислым вкусом – свидетельствует о развитии панкреатита или гастродуоденита;
- нарушение стула, слабость, увеличение температуры, рвота – подтверждают инфекцию или отравление.
Время возникновения болевых ощущений
В зависимости от времени появления болевого синдрома можно заподозрить то или иное заболевание. Если дискомфорт возникает сразу после еды, это, скорее всего, свидетельствует о наличии язвенного поражения желудка.
При появлении боли через 1-1,5 после еды можно говорить о наличии язвенной болезни канала привратника. Поздний болевой синдром, возникающий спустя 1,5-2 часа, говорит о том, что он язва локализуется в двенадцатиперстной кишке.
Как помочь при боле в желудке?
Устранить боль в желудке помогают лекарственные препараты. Чтобы справиться с этим состоянием, врач может выписать альмагель или фосфалюгель. Помимо этого, могут быть эффективны такие препараты, как но-шпа, гастал, маалокс.
В отдельных случаях вполне можно избежать применения медикаментозных средств. Если болевой синдром является результатом неправильного питания, его можно устранить с помощью полного покоя. Для этого рекомендуется прилечь после еды на 20 минут. После этого можно прогуляться – это поможет избежать застоя желчи и стимулировать процесс пищеварения.
Иногда высокой эффективностью обладают народные средства. Наиболее простым составом считается настой ромашки. Чтобы приготовить это средство, нужно взять чайную ложку травы и залить 250 мл кипятка. Процеженное средство выпить. Как правило, для купирования болевого синдрома достаточно 100 мл состава.
Также улучшить состояние поможет влажное тепло. Для этого кусок ткани следует смочить в теплой воде и приложить к животу на полчаса, обернувшись теплым одеялом. Если дискомфорт не пройдет или усилится, следует обратиться к врачу. Специалист поможет исключить серьезные заболевания, которые требуют неотложной помощи.
Профилактические меры
Чтобы не допустить появления болевых ощущений в желудке, рекомендуется выполнять такие действия:
- есть часто, но маленькими порциями;
- стараться не переедать;
- контролировать качество продуктов;
- отказаться от жирных и острых блюд, исключить соления, маринады, копчености;
- отказаться от полуфабрикатов;
- не употреблять большого количества спиртного;
- исключить курение.
Болевые ощущения в желудке довольно часто возникают после еды. Как правило, данный симптом является следствием нарушений в режиме питания. Однако иногда он свидетельствует о развитии серьезных болезней. Чтобы исключить опасные патологии, важно вовремя обратиться к врачу.
Боли в желудке до и после еды – возможные заболевания
Давайте поговорим об одном из наиболее распространенных расстройств: боли в желудке. Вряд ли найдется человек, который никогда не страдал от этой проблемы?
В подавляющем большинстве случаев это просто недомогание, но если проблема повторяется и связана с другими симптомами, то должна стать тревожным сигналом.
Давайте посмотрим, какие могут быть возможные причины болей в желудке и способы их устранения.
Характеристики боли в желудке
Боли в животе – это симптом, с которым сталкивался каждый человек хотя бы раз в жизни.
Часто они появляются от тривиальных проблем с пищеварением или незначительных заболеваний желудка, но иногда, особенно если сопровождаются другими симптомами, могут быть признаком более серьёзных расстройств.
Боль в животе может поразить людей любого возраста, но чаще от неё страдают дети и женщины детородного возраста.
Боли в желудке можно разделить на несколько типов в зависимости от локализации, времени появления симптома и продолжительности.
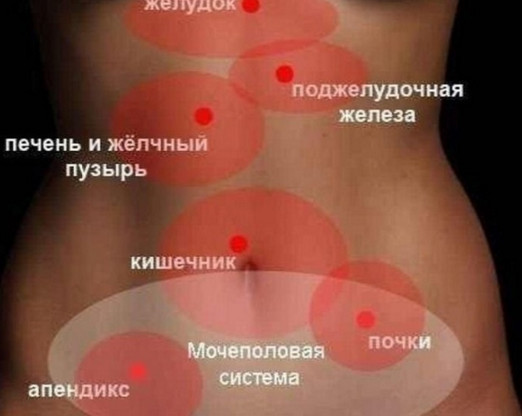
В зависимости от анатомического положения желудочной боли, мы имеем:
- Правостороннюю: типична для патологических процессов в поджелудочной железе и желчном пузыре.
- Левосторонняя: типична для патологических и непатологических процессов в желудке и толстой кишке.
- В центре вверху (эпигастрия): типична для патологических и непатологических процессов в желудке, сфинктере, желчном пузыре и даже иногда для проблем с сердцем.
- Внизу (гипогастрия): типична для патологических процессов с участием первой части тонкого кишечника, двенадцатиперстной кишки и гастродуоденального сфинктера.
Однако, этот вариант классификации является неправильным, потому что под термином «боль в желудке» мы понимаем все боли в брюшной полости. На самом деле реальная желудочная боль локализуется между нижним концом грудины и двумя ребёрными арками и не имеет тенденции излучать значительно ниже грудины.
В зависимости от того, когда проявляется, мы можем иметь следующие виды желудочной боли:
- Перед едой: типична для таких заболеваний, как гастрит, и непатологических состояний, таких как чрезмерный голод.
- После еды: типична для таких заболеваний, как гастроэзофагеальный рефлюкс и грыжа пищеводного отверстия диафрагмы, а также непатологических условий, таких как медленное и затрудненное пищеварение или чрезмерное потребление пищи.
- Утром: может быть вызвано чувством голода или острым и хроническим гастритом или язвенной болезнью желудка.
- Вечером: боли в животе, возникающие вечером или ночью, типичны для таких заболеваний, как кислотный рефлюкс или грыжа пищеводного отверстия диафрагмы.
По продолжительности мы можем отличить два типа болей в желудке:
- Острая: быстрое и внезапное начало, симптомы очень интенсивно.
- Хроническая: развивается постепенно и продолжается в течение длительного периода времени. Может быть непрерывного типа или состоять из периодов болей и ремиссий.
Но каковы причины, которые приводят к болям в желудке?
Причины желудочных болей
Боль желудке может быть связана как с заболеваниями самого желудка, так и патологиями вне желудка, которые развиваются за пределами желудка, но дают симптомы на уровне этого органа.
Среди заболеваний желудка мы имеем:
- Гастрит: является наиболее распространенной причиной боли в желудке. Может быть острым, с быстро развивающимися симптомами, или хроническим, с медленным началом и рецидивами. Причины гастрита разнообразны: стресс, приём лекарств, бактериальная инфекция, но все приводят к увеличению секреции желудочной кислоты или уменьшению секреции слизистого слоя желудочной стенки с последующим развитием воспалительных процессов.
- Язва: является гастрит-эрозивным осложнением, характеризуется реальным поражением слизистой оболочки желудка, что приводит к потере крови. Причины язвенной болезни аналогичны причинам гастрита.
- Гастроэнтерит: это инфекция вирусного, бактериального или паразитарного происхождения, что приводит к возникновению сильного воспалительного процесса в желудке, что проявляется острой болью. Также называют кишечным гриппом, симптомы которого (рвота, лихорадка, боли в животе) очень похожи на те, которые появляются при сезонном гриппе.
- Гастроэзофагеальный рефлюкс: это патология, вызванная ослаблением сфинктера, который находится между пищеводом и желудком и который предотвращает заброс содержимого желудка в пищевод. Причины рефлюкса разнообразны (избыток кофеина или никотина, лекарственные препараты, бактериальные инфекции), но все приводят к эрозии слизистой оболочки пищевода, ведущей к развитию эзофагита.
- Грыжа пищеводного отверстия диафрагмы: возникает, когда ослабевает пищеводное отверстие на диафрагмы, что приводит забросу желудочных соков в пищевод. Может быть вызвано старением или обострение рефлюкса и приводит к болям в животе, связанным с изжогой и кислой отрыжкой.
Среди внежелудочных заболеваний, которые могут вызвать боль в желудке, мы можем упомянуть:
- Инфаркт миокарда: одним из возможных симптомов инфаркта миокарда является боль в животе, которая локализуется в эпигастальной области, то есть в верхней части, часто воспринимается как тупая боль, тяжесть, связанная с жжение.
- Патологии желчного пузыря: наличие камней на уровне желчного пузыря может привести к желчной колике, вследствие обструкции желчных протоков.
- Панкреатит: воспаление поджелудочной железы, известное как панкреатит, может начинаться с сильной и интенсивной боли в животе, которая излучает также в заднюю часть на уровне спины.
Реже боль в животе может быть признаком опухоли. Наиболее часто появление боли желудка вызывают рак желудка и рак поджелудочной железы.
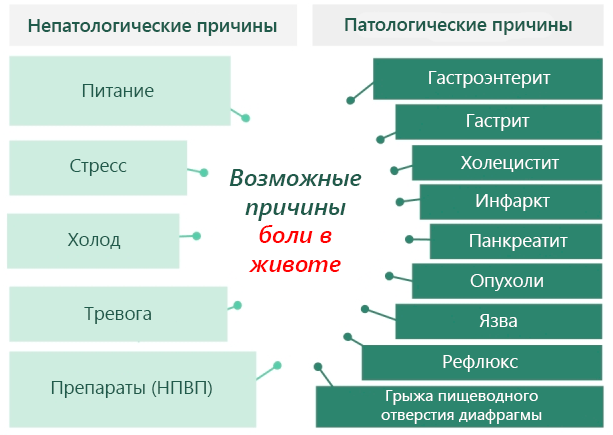
Непатологические причины
В большинстве случаев боль в желудке связана с непатологическими причинами, вызванными различными индивидуальными проблемами.
Среди непатологических состояний мы можем упомянуть:
- Стресс и тревога: это главная причина непатологической боли в животе. Боль, типа нервной, возникает в связи со стрессовыми событиями, приступами тревоги, например, перед экзаменом, важным собеседование или свадьбой.
- Холод: переохлаждение может вызвать боль в желудке, создавая состояние, известное как затор. Когда человек подвергается действию низких температур после еды, например, погружается в холодную воду, пьёте воду из холодильника, может произойти внезапное блокирование пищеварения из-за уменьшения притока крови к желудочно-кишечному тракту.
- Лекарства: некоторые лекарства, в частности, противовоспалительные нестероидные препараты, могут вызвать боль и жжение в желудке. Это происходит по мере того, как эти типы лекарственных средств вызывают изменения в слизистой оболочке желудка, уменьшают слой защитной слизи или увеличивают секрецию кислоты, вызывая, таким образом, воспаление.
- Питание: боль в желудке может возникнуть от неправильного питания. В частности, может проявляться как следствие поста, и в этом случае будет связана с голодом, или как следствие переедания. Также боль в желудке может возникнуть, если вы потребляете продукты, которые раздражают слизистую оболочку желудка, такие как кофеин, алкоголь, специи и шоколад, или если вы слишком быстро едите.
Симптомы, связанные с болью желудка
Боль в желудке могут быть связаны с некоторыми симптомами, которые могут направить врача в сторону правильного понимания причины и затем в сторону правильного диагноза, что станет основной планировании эффективного лечения.
Среди симптомов, которые могут сопутствовать болям в животе, мы имеем:
- Понос: часто возникает, когда желудочная боль вызвана стрессом, тревогой или гастроэнтеритом.
- Кашель: кашель может быть следствием эзофагита или нервозности, в этом случае говорят о нервном кашле.
- Рвота и тошнота: часто присутствует в случаях гастроэнтерита, но также появляются при стрессовом гастрите.
- Жжение: это типичный симптом острого гастрита, эрозивного гастрита, язвы желудка, гастроэзофагеального рефлюкса и грыжи пищеводного отверстия диафрагмы. Также может возникнуть в случае длительного голодания или тревоги и стресса.
- Кровь в стуле: этот симптом тесно связано с наличием эрозивного гастрита и язвы желудка.
- Отрыжка: возникает в случае желудочно-пищеводного рефлюкса и грыжи пищеводного отверстия диафрагмы.
- Тахикардия: в случае стрессовой желудочной боли может быть появиться учащенное сердцебиение.
- Усталость: если вы одновременно страдаете от чрезмерной усталости и боли в желудке, возможно, что эрозия желудка приводит к потере крови и уменьшению концентрации гемоглобина, что является причиной чувства усталости и утомления.
- Лихорадка: лихорадка присоединяется к боли в животе во всех случаях гастроэнтерита.
- Боли в спине: при боли желудка связанной с болями в спине на уровне почек, возможно, причиной являются проблемы желчного пузыря или поджелудочной железы.
- Боль в груди: когда у вас имеются одновременно боли в грудине и боли в желудке – это показание к обращению за неотложной помощью, так как это может быть сердечным приступом.
Поиск причин желудочных болей
Боли желудка – это симптом, а не заболевание, и поэтому необходимо, чтобы ваш врач определил причину. Первый подход – это изучение истории болезни и физикальное исследование (в частности, пальпация живота).
Врач может сам поставить диагноз или направить пациента к врачу-специалисту, в данном случае гастроэнтерологу. Последний, в зависимости от симптомов сообщенных пациентом или лечащим врачом, может назначить другие обследования, такие как:
- Лабораторный анализ: ваш врач может назначить анализы крови, чтобы оценить общее состояние здоровья, и чтобы обнаружить, например, скрытые кровотечения, указывающие на эрозивный гастрит или язву желудка.
- Рентген: рентгенография живота выполняется с помощью приема контрастного вещества, которое позволяет лучше оценить состояния желудочно-кишечного тракта. С помощью этой экспертизы можно выделить изменения сфинктера, рефлюкса и, в целом, структур желудка.
- Гастроскопия: позволяет произвести визуальную оценку состояния внутренней стенки желудка с помощью введения в полость гибкого зонда оснащенного видеокамерой. Позволяет обнаружить травмы, вызванные, например, эрозивным гастритом, язвой или раком желудка.
- Биопсия: анализ под микроскопом маленьких кусочков ткани слизистой оболочки желудка, которые обнаруживаются во время гастроскопии. Целесообразно для выявления опухоли желудка или заражения Helicobacter pylori.
Читайте также: Снижение либидо у женщин: основные причины, характерные симптомы, методы лечения и профилактики
Природные средства против боли в желудке
Чтобы облегчить боль в животе при легких заболеваниях, таких как гастрит или стрессовых нарушениях, можно использовать натуральные средства.
Среди природных средств, которые можно использовать, следует назвать:
- Пищевая сода: пара чайных ложек соды может быть использована в качестве первичной помощи при острых приступах гастрита. Пищевая сода помогает бороться с повышенной кислотностью желудочного сока, нейтрализует влияние кислоты и уменьшает симптомы.
- Яблоко: содержит пектин и глицин, которые играют роль антикислоты. Таким образом, рекомендуются в лечении гастрита, гастроэзофагеальной рефлюксной и язвенной болезни, их рекомендуют потреблять после еды.
- Алоэ: обладает целебным действием и способствует заживлению тканей и росту новых клеток слизистых оболочек, благодаря активным веществам. Рекомендуется пить сок.
- Лимон: рекомендуется, когда желудочная боль вызвана блокировкой пищеварения из-за воздействия холода или в случае гастроэнтерита с диареей, но следует избегать в случае гастрита. Рекомендуется довести до кипения стакан воды, а затем заварить ложку лимонной цедры. Оставьте настаиваться, процедите и пейте.
- Солодка: благодаря содержанию глициризина и флавоноидов, солодка полезна при лечении гастрита, так как её активные вещества обладают целебным и мукопротетивным действиями. Рекомендуется потреблять в виде чая, положив в чашку с горячей водой, предварительно доведенной до кипения, корень солодки. Оставить настаиваться в течение 10-15 минут, процедить и пить.
- Ромашка: благодаря содержанию азулена и бисаболола, ромашка обладает успокаивающими и смягчающими свойствами. Особенно полезна в случае стрессового гастрита. Используют цветы, которые заваривают в чашке с кипящей водой, смесь настаивают, фильтруют и пьют.
Питание: с точки зрения питания, рекомендуется уменьшить потребление специй, кофеина, жирной пищи и алкоголя, чтобы предотвратить раздражение и воспаление слизистой оболочки желудка. Спорным является потребление молока. Хотя оно имеет эффект подщелачивания, но может вызвать раздражение слизистой оболочки желудка из-за побочных продуктов, образующихся в процессе переваривания молока.
Лекарственная терапия для серьёзных случаев
Использование лекарственных препаратов от болей в желудке очень полезно в том случае, если она вызвана такими заболеваниями, как гастрит, гастроэзофагеальная рефлюксная и язвенная болезни, или в случае таких заболеваний, как панкреатит и проблемы желчного пузыря.
В частности, могут быть использованы:
- Антациды: к этому классу препаратов относятся бикарбонат натрия, гидроксид магния и гидроксид алюминия. Их способность заключается в связывании с ионами соляной кислоты. Таким образом, они снижают кислотность желудочного сока, устраняют раздражение и воспалительные процессы.
- Ингибиторы протонной помпы: к этому классу препаратов относятся лансопразол и омеопразол, они используются для ингибирования протонного насоса, ответственного за секрецию желудочного сока. Таким образом, они уменьшают воспаление и раздражение, вызванные повышенной секрецией желудочных соков.
- Ферменты поджелудочной железы: используются для лечения панкреатита, они помогают процессам пищеварения путём замены или компенсации естественной секреции поджелудочной железы, которая из-за патологии оказывается ограниченной или отсутствующей.
- Урсодезоксихолевая и хенодезоксихолевая кислоты: используется в случае заболеваний желчного пузыря, таких как желчнокаменная болезнь, их функция заключается в растворение камней, что позволит восстановить нормальный поток желчи.
В случае других заболеваний, таких как опухоли и гастроэнтерит, врач решит, какой препарат наиболее подходит для использования в конкретном случае.
Почему болит живот после еды: 7 основных причин
Когда спрашивают, почему болит живот после еды, основной ответ — нарушение пищеварительной системы. Её работа зависит от того, какую пищу мы едим, и как мы её употребляем.
Есть хорошая пословица: «Как жуёшь, так и живёшь». Непережёванная пища в буквальном смысле гниёт в кишечнике, выводя из строя все системы организма. Консерванты, пищевые добавки, копчёности, колбасы, рафинированные продукты, сладости приводят нас ко многим болезням.
Кроме того, стрессы и нервные потрясения негативно влияют на работу нашей пищеварительной системы. Все эти факторы приводят к различным заболеваниям желудка, кишечника, печени, желчного пузыря, поджелудочной железы. Они являются главными причинами болей животе после еды.
Лечение этих болезней ни в коем случае нельзя откладывать, так как кроме болей и дискомфорта, они дают ослабление всему организму.
При частых болях в животе необходимо обратиться к терапевту и гастроэнтерологу, пройти обследование и начать курс лечения с соблюдением правильного режима питания.
Ознакомьтесь с основными заболеваниями пищеварительной системы и узнайте, почему болит живот после еды.
Гастрит – частая причина болей в животе после еды
Гастрит возникает из-за воспаления слизистой оболочки желудка. При этом заболевании ясно сразу, почему болит живот после еды. Слизистая оболочка желудка раздражается обильной, грубой, острой, слишком кислой, горячей или холодной пищей.
- Острый гастрит может явиться следствием отравления недоброкачественной пищи или ядовитыми веществами.
- Хронический гастрит развивается вследствие систематического нарушения режима питания. Он является самой частой причиной болей в животе после еды.
Другими симптомами являются тошнота, изжога, неприятный привкус во рту, нарушение функций кишечника.
Различают хронический гастрит с пониженной и с повышенной секрецией. При гастрите с повышенной кислотностью наблюдаются такие симптомы, как кислая отрыжка, изжога, чувство тяжести и жжения в подложечной области. Боль в животе появляется через 1-2 часа после еды. Имеется склонность к запорам.
При гастрите с пониженной кислотностью ( ахиллическом гастрите) болевые ощущения после еды встречаются редко. Наблюдается тошнота, отрыжка воздухом (иногда тухлым яйцом), ощущение тяжести в желудке, неприятный вкус во рту, иногда рвота.
Ахиллический гастрит – очень опасное заболевание. В 95 % случаев он приводит к раку желудка. Поэтому очень важно вовремя поставить диагноз и начать лечение.
Язвенная болезнь желудка и двенадцатиперстной кишки
При язве желудка боль в животе после еды локализуется с левой стороны или по средней линии живота, в верхней его части. При язве двенадцатиперстной кишки боли возникают справа от срединной линии.
Причины болей в животе после еды, которые носят острый, жгучий и схваткообразный характер, нужно искать в наличии язвы. Боль нередко бывает единственной жалобой человека. Иногда бывает кислая отрыжка и тошнота.
Боль в животе после еды сначала терпимая, но по мере переваривания пищи она усиливается и становится непереносимой.
Дуоденит также нередко вызывает боли в желудке после еды
Когда пациенты спрашивают, почему болит живот после еды, врачи часто подозревают, что у них дуоденит или гастродуоденит. Эти заболевания представляют собой воспаление слизистой оболочки желудка и непосредственно отходящей от него 12-перстной кишки.
Их характеризуют периодические сильные боли в животе после еды, которые локализуются «под ложечкой» и вокруг пупка. В верхней части живота ощущается тяжесть и вздутие. Кроме этого возникает кислая, иногда тухлая отрыжка. Этот недуг может быть затяжным.
Он затихает, затем снова обостряется. Если острая форма заболевания начинается из-за недоброкачественной пищи, кроме боли в животе после еды может подняться температура, возникает общая слабость, головная боль, тошнота, рвота, обильное слюнотечение.
Колит и дисбактериоз
Причинами болей в животе после еды могут быть колит и дисбактериоз, если они сопровождаются задержкой стула, метеоризмом, урчанием в животе, падением аппетита или наоборот, постоянным ощущением чувства голода. Эти заболевания возникают из-за разрушения полезной микрофлоры кишечника, что является следствием несбалансированного питания, торопливого поглощения пищи, беспорядочного приёма пищи без чувства голода и т.д.
При колите боли в животе после еды обычно локализуются в нижней части живота или по ходу прямой кишки, отдают в область заднего прохода, особенно в момент дефекации. Больной часто испытывает тошноту, особенно при употреблении жирной пищи.
Холецистит и заболевания печени
Холецистит — воспаление желчного пузыря и желчных путей. Он часто вызывает острые боли в животе после еды, которые локализируются больше в области правого подреберья. Боли в животе возникают после употребления жирной, копчённой, пережаренной пищи, жирных продуктов, сладостей.
Сильные болевые спазмы также возникают при наличии камней в желчном пузыре. Боль может разлиться по всему животу и отдаваться в спину.
При сильном застое желчи и при поражении печени может пожелтеть кожа и белки глаз, появиться озноб и температура. Во рту ощущается горький привкус и сухость. Появляется постоянная тошнота и головная боль.
Нужны желчегонные препараты, правильная диета, обильное питьё. В тяжёлых случаях необходима госпитализация и капельное внутривенное вливание.
Панкреатит как причина болей в животе после еды
Панкреатит — воспаление поджелудочной железы, является также частой причиной болей в животе после еды. Тупые, а затем режущие боли локализуются высоко под ложечкой, в правом или левом подреберье. Боль может отдаваться в левую часть поясницы. При поражении всей железы опоясывают весь живот. Ощущается сильная тошнота, позывы на рвоту, слабость и головокружение.
Другие желудочно-кишечные заболевания
Пилороспазм
Пилороспазм – одна из многочисленных причин болей в животе после еды. Это заболевание представляет собой спазм привратника, который находится при переходе желудка в двенадцатиперстную кишку.
Такое состояние часто встречается у больных неврозами. При этом заболевании после еды или немного позже возникает боль в животе в подложечной области и обильная рвота.
При этом состоянии пациенты сильно худеют, так как пища просто не успевает усваиваться.
Дивертикулит
Боль в животе после еды в левой нижней части брюшины может быть признаком дивертикулита. При этом заболевании в стенках толстой кишки образуются небольшие шарообразные капсулы, называемые дивертикулами, которые инфицируются и воспаляются. К другим симптомам дивертикулита кроме боли относится повышенная температура, тошнота, рвота, озноб, судороги и запор.
Аппендицит
При остром аппендиците тянущая боль в животе после еды локализируется внизу живота справа. При надавливании на болезненное место боль становится очень резкой и схваткообразной.
Может быть тошнота, рвота, повышение температуры. Необходимо срочное хирургическое вмешательство.
У женщин брюшные боли, которые усиливаются после еды, могут свидетельствовать о проблемах с репродуктивной системой.
Когда у вас возникает вопрос, почему болит живот после еды, не медлите с нахождением ответа. Изучив всю представленную информацию, вы можете увидеть, что заболевания, вызывающие боль могут быть очень опасными, некоторые даже приводят к летальному исходу. Поэтому поторопитесь пройти обследование и начать лечение.