Энтерит — причины, формы, симптомы и лечение у взрослых
Что такое энтерит? Причины, симптомы, лечение и профилактика энтерита

Энтерит – простым языком, воспаление кишечника. Подробнее рассмотрим что такое энтерит, профилактика, симптомы и лечение у взрослых и выясним причины энтерита
Тонкий кишечник в организме человека отвечает за основное всасывание пищи.
В него, уже обработанная желудочной кислотой и ферментами, еда поступает через небольшое сжимающееся отверстие, называемое «привратником».
Тонкий кишечник обильно населен полезной микрофлорой — симбиотическими бактериями, которые не только помогают усваивать полезные микроэлементы, передавая их в кровь, но и «отвечают» за иммунитет желудочно-кишечного тракта и всех систем. Если в этом органе возникает воспаление любого генеза, его называют энтеритом.
Что такое энтерит?
Кишечные заболевания — это целая группа патологий, связанных с абсолютно разными факторами или совокупностью факторов.
Энтериты могут развиваться на фоне разнообразных хронических заболеваний, в сочетании с гастритами — воспалением желудка и колитами — толстого кишечника.
Встречаются как безобидные абортивные формы, проходящие сами собой за день или два и не требующие специфического лечения, кроме щадящей диеты, так и хронические тяжелые формы, опасные для жизни или способные существенно ухудшить ее качество.
Общий механизм развития энтерита может быть такой:
- В организм попадает раздражающий агент. Это может быть некачественная пища, грязная вода, яйца паразитов, отравляющие соединения.
- Большинство вредоносных бактерий погибает на этапе желудочного переваривания, поэтому до тонкого кишечника доходит только небольшая часть.
- Патогенные микроорганизмы или отравляющие вещества попадают одновременно в кровь, провоцируют локальное или общее воспаление кишечника.
- Одновременно происходит гибель полезной микрофлоры.
- Симптоматика энтерита нарастает, поскольку организм пытается очиститься от вредных веществ или микробов.
Уже после того, как основной симптомокомплекс проходит, отмечаются последствия в виде общей слабости, дисбактериоза, вздутия живота.
В случае острого энтерита с умеренно-выраженным течением лечение можно назначать без диагностики, исключительно симптоматическое. Взрослые клинически здоровые люди хорошо справляются с воспалением кишечника, этот орган обладает большим запасом прочности. Диагностика и выявление причин заболевания требуются при тяжелых острых либо хронических формах.
Причины энтерита
Как острая, так и хроническая форма воспаления тонкого кишечника может быть спровоцирована разнообразными факторами. Зачастую имеет значение общее состояние организма.
Например, для взрослого человека со здоровым в целом кишечником попадание небольшого количества болезнетворных бактерий нестрашно, симбиотическая микрофлора и лимфоциты разрушат нежелательных агентов, не допустив развития воспаления.
При этом, для пожилого, ребенка, человека с проблемным ЖКТ даже небольшой дозы вредных веществ или некачественной пищи будет достаточно. Совокупность факторов и причин, влияющих на развитие энтерита:
- Специфические кишечные инфекции. В эту группу входят, в том числе, возбудители опасных заболеваний — брюшного тифа, холеры, сальмонеллеза. Эти болезни не только опасны, но и чрезвычайно заразны, поэтому в районах, неблагополучных по эпидемиологическому фактору необходима немедленная госпитализация в инфекционном отделении.
- Неспецифические инфекции — условно-патогенные штаммы, которые постоянно находятся в кишечнике, но не имеют возможности для активного размножения благодаря полезной микрофлоре. Переизбыток этих микроорганизмов также вызывает клиническую картину энтерита.
- Дисбактериоз, вызванный интенсивной антибиотикотерапией. Проявляется на пятый-шестой день после назначения лекарства, также связан с гибелью микрофлоры.
- Отравление органическими веществами — то есть, испорченной едой. Некоторые виды отравлений крайне опасны, среди них интоксикация ядом грибов и ботулизм. Если есть подозрение на такого рода пищевое отравление, нужно немедленно вызывать «скорую помощь».
- Неспособность организма справиться с определенного вида пищей. Не до конца переваренная жирная, жареная, богатая грубой клетчаткой еда провоцирует энтериты.
- Хронические энтериты появляются на фоне других заболеваний — сахарного диабета, почечной недостаточности, атеросклерозы.
- Иногда причиной хронического проявления заболевания могут быть аллергии, дающие кишечную симптоматику. Так проявляется непереносимость лактозы, глютена.
Довольно распространены идиопатические энтериты, как правило, связанные с дисфункциями вегетативной нервной системы. В народе эту форму заболевания называют «медвежьей болезнью».
Также порой встречаются энтериты у детей, причину которых трудно определить, они могут возникать из-за недостаточной выработки ферментов, слабости кишечника у малышей.
Груднички порой страдают из-за излишне жирного молока матери, которое их желудок неспособен переварить.
Симптомы энтерита у взрослых
Несмотря на то, что желудочно-кишечные заболевания сходны по клинической картине между собой, у каждого процесса, в зависимости от локализации, есть свои особенности.
Энтериты возникают в тонком кишечнике, поэтому особенно важна первичная симптоматика.
Однако необходимо иметь в виду, что распространенным явлением считается системное поражение органов ЖКТ, поэтому к специфическим проявлением энтерита могут присоединяться и другие.
Интенсивность клинической картины влияет не только на постановку первичного диагноза. Для пациента в домашних условиях это может быть сигналом к тому, обращаться к врачу или обойтись своими силами. Симптомы и лечение у взрослых отличаются от детских особенностей, поэтому важно учитывать возраст и общее состояние здоровья пациента.
Основные признаки, указывающие на энтерит:
- Резкая «крутящая» боль в животе. Она проявляется спазматически, не постоянно — п о мере того, как сокращаются петли кишечника усиливается и ослабевает, когда спазм проходит. Интенсивность болевых ощущений — один из первых критериев, указывающих на тяжесть состояния. Она может варьироваться от незначительных спазмов до нестерпимых.
- Диарея — классический и базовый симптом энтерита. При банальном остром энтерите легкой формы частота стула доходит до 5-6 раз в день, общее самочувствие больного удовлетворительное, обезвоживания не происходит.
- Вид испражнений указывает на симптоматику энтерита. При воспалении тонкого кишечника каловые массы могут быть нормального цвета либо желтоватые. Зеленый цвет может указывать на холеру или сальмонеллез, однако без лабораторного исследования — копроскопии, — невозможно поставить окончательный диагноз. Если испражнения приобретают черный оттенок, это может означать кровотечение в тонком кишечнике — например, язвенного генеза.
- Стул до 10-15 раз в день указывает на тяжелый энтерит. Если такая клиническая картина наблюдается у детей до года, необходима срочная госпитализация. Взрослому также желательно вызвать врача.
- Вздутие живота, плески, бурчание — так называемый «симптом Образцова».
- Тошнота и рвота присоединяются при отравлениях и некоторых желудочно-кишечных заболеваниях, но могут и отсутствовать. На языке появляется белый налет и неприятный привкус во рту.
- Общее состояние ухудшается, развивается слабость, сухость кожи и слизистых оболочек. Это опасный симптом, указывающий на дегидратацию организма.
- Может отмечаться головокружение, учащенное сердцебиение во время приступов диареи.
Хронические формы отличаются менее бурным проявлением, чем острые.
С другой стороны, они провоцируют воспаление других органов, располагающихся рядом: в 80% случаев присоединяется колит, то есть, поражается и толстый кишечник.
Вялотекущее заболевание отмечается на фоне кишечных аллергий, онкологических заболеваний, может являться косвенным признаком сахарного диабета, иногда таким образом проявляет себя болезнь Крона.
Острый энтерит — распространенное заболевание, которое в быту характеризуется фразой «что-то не то съел», в большинстве своем не представляет опасности для здоровых людей.
Обратите внимание
С другой стороны, любая боль в животе в сочетании с диареей опасна с точки зрения симптоматики аппендицита.
Поэтому если даже точно известна причина возникновения болезни — например, несвежая пища или избыток грубой клетчатки, но проявления не утихают в течение суток, то необходимо обратиться к доктору.
Профилактика энтерита
Все формы энтерита связаны с нарушением баланса микрофлоры в кишечники и попаданием внутрь нежелательных веществ либо связаны с системными нарушениями в организме. Профилактика заболевания сводится к предотвращению таких ситуаций, включая в себя такие меры:
- гигиена рук, личная гигиена;
- необходимость мыть овощи, фрукты;
- не употреблять сырые яйца, мясо, подозрительные продукты — особенно опасны грибы и консервы;
- не пить сырую воду, кипячение убивает 90% вредоносных бактерий;
- своевременное лечение хронических заболеваний, способных провоцировать клиническую картину энтерита;
- отказаться от посещения стран и местностей, неблагополучных по холере, брюшному тифу и другим опасным болезням.
Поскольку дети тяжелее переносят кишечные инфекции, то важно особенно внимательно следить за гигиеной малышей. С раннего детства желательно приучать мыть руки, не трогать ничего в общественных туалетах, пользоваться антисептическими гигиеническими салфетками.
Лечение энтерита у взрослых
В легких случаях взрослым людям не требуется специфического лечения. Терапия сводится к обильному питью — вода должна быть немного подсоленной, чтобы восполнять плазму крови, щадящей диете, покою.
Понос при энтерите — это способ организма очиститься от вредных веществ, поэтому без срочной необходимости не стоит принимать препараты против диареи. Лучше отлежаться день или два дома.
Можно использовать такие препараты:
- Адсорбенты — активированный уголь и аналоги, помогают вывести токсины.
- Ферментосодержащие лекарства — нормализуют пищеварение.
- Пробиотики — после прекращения диареи, для восстановления нормальной микрофлоры.
В тяжелых случаях проводится детоксикационная терапия: вливание солевых растворов или растворов глюкозы при общем истощении организма, специфические антибиотики, направленные на борьбу с конкретным возбудителем заболевания. Среди антибиотиков лучше всего зарекомендовали себя:
- Цефтриаксон;
- Офлоксацин;
- Ципрофлоксацин.
Эти препараты назначаются как перорально, так и инфузионно. Конкретная схема лечения будет зависеть от степени тяжести, состояния здоровья пациента, его возраста и других факторов. Антибиотикотерапия сама по себе является агрессивной, поэтому нежелательно самостоятельное применение подобных лекарственных средств.
Восстановительный период после острого периода болезни длится одну-две недели: в этот период противопоказана жирная, острая, тяжелая пища, избыток клетчатки. Диета назначается щадящая и зачастую высококалорийная — особенно детям, у которых может наблюдаться сильная потеря веса.
Для лечения хронических энтеритов, в первую очередь, необходимо провести диагностику и выявить источник заболевания. Доктора могут назначить:
- аллергопробы — если есть подозрение на непереносимость отдельных продуктов;
- колоноскопию — применяется для диагностики язв, полипов, раковых заболеваний;
- копрологическое исследование — посев кала с выявлением патогенной микрофлоры.
Чаще всего, основой лечения хронической формы становятся пожизненная щадящая диета наряду с приемом специфических препаратов, помогающих пищеварению. У некоторых людей недостаточность ферментов является идиопатической — вернее, генетически-обусловленным фактором. Им достаточно принимать пищевые добавки и соблюдать режим питания, чтобы избавиться от неприятных симптомов.
Энтерит: симптомы и лечение у взрослых

Под энтеритом понимают острый или хронический воспалительный процесс в районе тонкого кишечника. Эта патология приводит к нарушению основных функций органа – расщепления и усвоения полезных веществ. Эта болезнь вызывает изменение структуры слизистой, что провоцирует проблемы с выработкой кишечного сока и защитными функциями стенки органа.
Суть и виды патологии
Так что же такое энтерит? Под данным термином понимают прогрессирующее воспаление тонкого кишечника. В некоторых случаях аномальные изменения могут провоцировать появление эрозий и некротический процесс. Все зависит от стадии развития патологии и причины недуга.
Существует несколько классификаций данного нарушения – по особенностям течения, степени поражения кишечника, причинам развития.
В медицине выделяют следующие типы патологии:
- Ротавирусный;
- гранулематозный;
- парвовирусный;
- коронавирусный.
Не все указанные разновидности угрожают человеку. Парвовирусная патология опасна лишь для домашних животных. Это не заразная форма. Потому развитие такого энтерита у человека наблюдается крайне редко. Коронавирусная форма недуга тоже характерна для животных и не представляет опасности для людей.
Ротавирусный энтерит является инфекционной патологией. Обычно ее диагностируют у детей младше 3 лет и пожилых людей. Развитие гранулематозного энтерита характерно исключительно для домашних животных. У людей данный вид патологии называют болезнью Крона.
Фолликулярный энтерит характеризуется попаданием гноя в структуру слизистой оболочки кишечника. По мере прогрессирования аномального процесса начинают гноиться кишечные фолликулы. В результате есть риск образования абсцессов.
В зависимости от характера течения заболевания выделяют 2 основные формы энтерита:
- Острый – для него характерны выраженные симптомы. Обычно заболевание встречается у маленьких детей. При своевременной и правильной терапии имеет благоприятный прогноз.
- Хронический – развивается, если не лечить острую форму недуга. Такой энтерит у взрослых может быть следствием врожденных или аутоиммунных патологий, поражений органов пищеварения.
В зависимости от локализации аномального процесса выделяют такие виды патологии:
- Илеит – представляет собой поражение подвздошной кишки;
- дуоденит – характеризуется воспалением двенадцатиперстной кишки;
- еюнит – воспалительный процесс поражает тощую кишку.
Также возможно развитие рефлюкс-энтерита. При этом недуге наблюдается воспалительное поражение конечного фрагмента подвздошной кишки. Данное состояние связано с цекоилеальным рефлюксом.
Нередко болезнь развивается на фоне других воспалительных процессов в органах пищеварения. При гастроэнтерите происходит поражение желудка и тонкого кишечника. При воспалении толстого и тонкого кишечника наблюдается развитие колита и энтерита. Данное состояние называют энтероколитом. Гастроэнтероколит представляет собой воспаление желудка, толстого и тонкого кишечника.
При появлении патологии могут возникать функциональные нарушения в работе кишечника – изменение переваривания пищи, проблемы с всасыванием, различные энтеропатии. При одновременном воспалительном поражении толстой кишки у человека диагностируют энтериты и колиты.
Каждая из форм патологии имеет свой код по МКБ 10:
- Радиационный неинфекционный энтерит связан с облучением. В списке МКБ 10 он приведен под шифром К52.0.
- Токсическая форма патологии спровоцирована отравлением продуктами питания и ядовитыми веществами. Ее кодируют под шифром К52.1.
- Аллергический и алиментарный виды энтерита обусловлены употреблением некоторых продуктов. Их кодируют под номером К52.2.
- Другие неинфекционные энтериты. В эту категорию можно отнести эозинофильный энтерит. В списке они значатся под номером К52.8.
Причины
Многие люди интересуются, как передается энтерит. Заразиться можно только инфекционной формой заболевания. Основным механизмом передачи является фекально-оральный. Инфицирование может произойти контактным, алиментарным или водным способом.
Причины развития патологии могут быть разными. К острому энтериту могут привести такие факторы:
- Заражение патогенными микроорганизмами – сальмонеллами, стафилококками, бациллой холеры;
- инфицирование вирусами – опасность представляют энтеровирусы и ротавирусы;
- попадание в организм пищевых и медикаментозных аллергенов;
- влияние химических элементов и тяжелых металлов;
- отравление ядовитыми веществами;
- употребление спиртных напитков;
- нарушения в рационе – чрезмерное употребление жирной, острой, пряной пищи.
Хроническая форма патологии может развиваться по таким причинам:
- Глистная инвазия;
- кишечный лямблиоз;
- наличие вредных привычек – курение, употребление спиртного;
- неправильный рацион питания;
- вредные производственные условия;
- поражение кишечника в результате применения некоторых препаратов;
- аутоиммунные патологии;
- хирургические вмешательства в кишечнике;
- врожденные формы энтеропатии и ферментопатии.
Клиническая картина
Для этой патологии характерна типичная клиническая картина. Специалисты выделяют такие симптомы энтерита:
- Тошнота и рвота;
- жидкий стул – опорожнение кишечника происходит более 10 раз в сутки;
- обезвоживание;
- метеоризм;
- болевой синдром в районе пупка;
- существенное увеличение температуры;
- интоксикация.
Ощущение сухости особенно выражено в сложных случаях патологии. Данное нарушение может стать причиной судорог и выраженного снижения массы тела.
Хроническая форма болезни периодически рецидивирует. Обычно обострения являются следствием нарушения диеты при энтерите. В этом случае появляются такие признаки:
- Возникновение позывов к опорожнению кишечника после еды – наблюдается жидкий стул с непереваренной пищей;
- появление дискомфорта при дефекации;
- постоянный метеоризм и урчание в животе;
- ноющий дискомфорт в области пупка;
- появление белесого налета на языке;
- дефицит витаминов;
- ломкость костной ткани – обусловлено вымыванием кальция;
- слабость и головокружения – данные признаки энтерита связаны с нехваткой железа.
Хроническая форма патологии приводит к ослаблению иммунной системы, что становится причиной различных болезней. Иногда наблюдается серьезная потеря веса, что влечет за собой развитие дистрофии.
Методы диагностики
Лечение энтерита у взрослых подбирают индивидуально в зависимости от результатов врачебного осмотра и клинической картины патологии. Специалист обязательно назначает целый ряд исследований. Диагностика энтерита включает такие процедуры:
- Копрограмма – анализ пробы кала;
- УЗИ;
- общий анализ крови;
- биохимия;
- рентгенография;
- эндоскопическое исследование тонкого кишечника.
Лечение
Чем лечить патологию, должен решать врач. Терапию нужно направить на устранение причины, которая вызвала появление болезни. Также обязательно проводится симптоматическое лечение энтерита, которое помогает облегчить состояние пациента.
Терапия вирусного энтерита
Лечить энтерит, спровоцированный вирусом, необходимо в инфекционном отделении. В простых случаях терапия может осуществляться и дома. Обязательно нужно обратиться за медицинской помощью в таких случаях:
- Повышение температуры до 38 градусов;
- озноб;
- тошнота и рвота;
- потеря сознания;
- стул черного цвета или с кровянистыми примесями больше 7 раз в сутки;
- интенсивная боль в животе.
Первая помощь при этой форме патологии заключается в применении различных сорбентов:
- Смекта – показано применение 3-4 пакетиков в день. Средство смешивают со стаканом воды.
- Активированный уголь – рекомендуется пить по 10 таблеток на 1 кг веса. Указанный объем необходимо распределить на весь день.
- Аттапульгит – для взрослых назначают 4 таблетки. Затем применяют по 2 таблетки после каждого акта дефекации. В сутки можно пить не более 14 штук. Препарат запрещено применять более 2 дней подряд.
Терапия бактериального энтерита
В этом случае принцип терапии тот же, что и при вирусном недуге. Исключением является необходимость применения антибиотиков. Бактериальный энтерит может лечиться с помощью таких препаратов:
- Метронидазол;
- Норфлоксацин;
- Офлоксацин;
- Ципрофлоксацин.
Такие лекарства назначает только врач. Самолечение в данном случае категорически запрещено.
Симптоматическая терапия
Чтобы устранить симптомы патологии и нормализовать общее состояние здоровья, применяют медикаментозное лечение и народные средства:
- Для борьбы с симптомами метеоризма можно использовать Эспумизан. Лечение энтерита народными средствами может включать растительные отвары – семян укропа, душицы, валерианы, ромашки.
- Для восстановления стула используют Лоперамид, Энтерофурил, Имодиум.
- Чтобы справиться с признаками интоксикации, можно использовать Полифепан, Фильтрум, Энтеросорб.
- Для нормализации пищеварительного процесса показаны ферментные препараты – Креон, Панкреатин, Мезим.
- Чтобы устранить боли при энтерите, применяют Но-шпу, Папаверин, Дюспаталин.
- Для восстановления кишечной микрофлоры можно использовать Линекс, Лактобактерин, Закофальк.
Особенности питания
Обязательной частью эффективной терапии является щадящее питание при энтерите. В период терапии острой формы недуга нужно употреблять продукты, которые способствуют нормализации структуры слизистого слоя кишечника.
В первые 2-3 суток следует есть слизистые супы и блюда, которые содержат мало клетчатки. К ним относят белый рис, печеный картофель, вареные овощи и фрукты. На 4-5 сутки можно начинать употреблять постное мясо и рыбу. Понемногу включают в меню более грубые продукты.
Диета при энтерите исключает следующие продукты:
- Алкоголь;
- сладости;
- острые блюда;
- жирные бульоны;
- соления;
- молоко;
- копчености.
Основу рациона могут составлять каши на воде, кисломолочные продукты, чай без сахара. Обязательно нужно соблюдать питьевой режим.
Возможные осложнения
При выраженной потере жидкости последствия патологии могут включать острую сосудистую недостаточность. При тяжелых формах болезни есть риск развития кишечного кровотечения, некротических изменений или перфорации пораженного органа.
При аллергической или токсической патологии есть риск поражения других органов. Так, могут наблюдаться аномальные изменения в почках, печени, сердце.
Прогноз и профилактика
При своевременном начале терапии прогноз кишечного энтерита весьма благоприятен. Выздоровление в данном случае наступает буквально в течение нескольких дней. Если острый процесс имеет затяжное течение, есть риск развития осложнений.
При хронической форме недуга прогноз хуже. В данном случае ремиссии сменяются обострениями. При этом воспаление усугубляется, поражая новые участки тканей. Если не лечить данную форму недуга, все может закончиться смертельным исходом от истощения.
Профилактика энтерита подразумевает здоровое питание, соблюдение правил гигиены, хорошую обработку продуктов. Очень важно употреблять только чистую воду, вовремя лечить хронические заболевания и исключить из рациона потенциально опасные продукты.
Энтерит у людей встречается довольно часто и может стать причиной опасных последствий для здоровья. Чтобы не допустить развития осложнений и хронизации процесса, очень важно своевременно начать терапию данного недуга. Для этого необходимо обратиться к врачу при появлении первых же признаков патологии.
Если вам понравилась статья, предлагаем ставить лайки и писать отзывы!
Хронический энтерит: симптомы и лечение у взрослых

Система пищеварения – сложный, отлаженный механизм. Тонкий кишечник в процессе переваривания пищи играет особую роль. Трехслойная структура стенок тонкого кишечника обеспечивает заключительный процесс преобразования пищевых продуктов в простую форму. Заболевания тонкого кишечника нарушают пищеварительную функцию.
Содержание
Болезни, имеющие различные причины, у человека проявляется одинаково.
Симптомами целой группы заболеваний могут быть следующие проявления:
- учащенный стул;
- вздутие живота;
- схваткообразные боли;
- урчание в животе.
Частота стула у человека достигает 4-6 раз в день. Объем выделений значительный. В нем содержатся непереваренные остатки пищи. Иногда периоды поноса сменяются стойким запором. Кроме этого, часто может возникать ощущение неполного опорожнения после дефекации.
Урчание в животе обусловлено передвижением пищевых масс по кишечнику.
Если в массах присутствуют газы, то живот урчит. Вздутие живота и урчание при заболеваниях тонкого кишечника чаще наблюдаются во второй половине дня. К ночи такие явления ослабевают.
Боли возникают обычно в области пупка. Иногда они появляются в правом подреберье. Боли имеют характер тянущих, распирающих. После отхождения газов она уменьшается. При болезненных процессах часто возникает спазм. В этом случае боль очень сильная, вызывающая испарину и слабость.
Важно
Самым распространенным заболеванием тонкого кишечника является энтерит – симптомы и лечение у взрослых данного недуга давно изучены. Болезнь характерна воспалением слизистой оболочки тонких кишок. Часто такое воспаление затрагивает не только отделы тонкого кишечника, но одновременно вовлекаются толстый кишечник и желудок.
В зависимости от области поражения тонкого кишечника энтерит классифицируется следующим образом:
- Дуоденит (воспаление двенадцатиперстной кишки);
- Еюнит (поражение тощей кишки);
- Илеит (воспаление подвздошной кишки).
Отличительным симптомом воспаления любого из отделов тонкого кишечника является кал с вкраплениями желчи и примесью слизи. При этом выделяется большое количество газов.
Внешними причинами заболевания могут быть следующие факторы:
- Инфекции (дизентерийная палочка, сальмонеллез, вирусы, некоторые бактерии и др.);
- Инвазия паразитами (аскаридоз, лямблиоз и др.);
- Пищевой фактор;
- Радиация;
- Яды (свинец, мышьяк, щелочи и др.);
- Лекарственные средства (салицилаты, антибиотики, неомицин и др.);
- Аллергии;
- Алкоголь;
- Послеоперационные воспаления.
Причинами возникновения энтерита могут быть процессы, возникшие в результате внутренних патологий.
К ним относятся:
- хронический гастрит;
- панкреатит;
- гепатит;
- хроническая почечная недостаточность;
- холецистит;
- гастродуодениты с пониженной секреторной функцией;
- цирроз;
- кожные заболевания.
Все указанные выше факторы воздействуют на слизистую оболочку тонкого кишечника разрушительным образом. Воспаления нарушают пищеварительные функции и приводят к дистрофическим изменениям стенок кишечника.
Энтерит бывает острый и хронический. Переход заболевания в хроническую форму происходит от неправильного лечения острого процесса.
Острый энтерит как у взрослых, так и у детей начинается с расстройства. Стул может быть до 15 раз в сутки. Характер выделений обильный и водянистый. При этом может подниматься температура, появиться головная боль. Обезвоживание приводит к сухости кожи. Живот болезненный и вздутый. Отмечается характерное бурчание в кишках.
При продолжительном течении острой формы энтерита могут возникать мышечные судороги и повышенная кровоточивость.
При хронической форме энтерита происходят изменения в структуре слизистой оболочки. В этой стадии болезнь проявляется в виде поносов по утрам и сразу после приема пиши. Также наблюдаются периодические несильные боли в области живота. Жидкий стул может сменяться запором, при этом беспокоит тошнота, изжога и отрыжка. Болезнь сопровождается потерей веса, слабостью, раздражительностью.
Болезнь приводит к нарушениям белкового, жирового, углеводного обмена.
Это проявляется следующими симптомами:
- Сухость и бледность кожи;
- Ломкость ногтей;
- Выпадение волос;
- Нарушение зрения;
- Хрупкость костей.
При первичном осмотре определить болезнь не составляет труда. На основании характерных признаков гастроэнтеролог устанавливает диагноз. Чтобы дифференцировать энтерит от других болезней, имеющих такую же симптоматику, исследуют анализы крови и кала.
Изменение слизистой оболочки тонкого кишечника можно определить с помощью следующих методов:
- Исследование биоптатов;
- Рентген кишечника;
- Исследование кишечного сока;
- Исследование кала на присутствие бактерий и наличие глистов;
- Биохимия крови.
Биопсия производится с помощью специальной капсулы, закрепленной на двухметровом полимерном зонде. При отсасывании воздуха из зонда слизистая оболочка кишки засасывается в отверстие капсулы и закрывается. После получения биологического материала делается вывод о степени поражения тканей кишечника.
Рентгеновское исследование с контрастными веществами выявляет отечность складок стенки, что говорит о воспалительном процессе.
Анализ крови покажет СОЭ, уровень альбуминов, иммуноглобулина.
После постановки диагноза лечение болезни начинается с диетотерапии. В течение 1-2 дней показан постельный режим. Строгая диета должна соблюдаться на протяжении 5-7 дней.
Совет
Рацион в этот период должен включать слабый чай без сахара, сухари, отвар из риса. На 4-й день можно включить протертое нежирное мясо, кисель, печеное яблоко.
Принимать пищу надо начинать с небольших порций несколько раз в день.
При тяжелом течении болезни лечение производят в больнице. После выявления причин болезни терапия проводится либо в гастроэнтерологическом отделении, либо в инфекционном.
Терапия сводится к следующим мероприятиям:
- При тяжелом течении болезни показано голодание в течение 2-3-х дней;
- Дробный прием пищи до 5-7 раз в день;
- Регуляция моторики кишечника с помощью протертой и горячей еды. Грубая клетчатка исключается из рациона;
- Потребление продуктов, не требующих активной моторики (отварные рыба, мясо, разваренный рис, кисель и т.д.).
- Парентеральное питание. В схему лечения входит питание при помощи внутривенной инфузии в обход ЖКТ. Назначается глюкоза, аминокислотные смеси, гемодез. Кроме того, для нормализации пищеварения назначают ферментотерапию («Панкреатин», «Фестал», «Мезим» и др.);
- Лечение вяжущими и обволакивающими средствами.
Вяжущие средства делятся на две группы:
- растительные;
- синтетические.
К растительным средствам относятся следующие лекарственные растения:
- кора дуба;
- листья шалфея;
- плоды черники;
- плоды черемухи;
- корень аира.
К синтетическим лекарственным препаратам относятся:
- нитрат висмута;
- кодеин фосфат;
- ксероформ;
- каопектат;
- имодиум.
Из вяжущих растений готовят следующий напиток: три столовые ложки плодов черемухи, две столовые ложки плодов черники залить 2 стаканами воды и кипятить 15 минут. Настоять в течение 20 минут, процедить. Принимать взрослым по 1/2 стакана 4 раза в день. Дети принимают по 1/4 стакана 3 раза в день. Народными средствами являются различные чаи из ромашки, шалфея, дубовой коры.
При хроническом течении болезни требуется соблюдение диеты, исключающей острую, жирную пищу, а также еду, содержащую грубую клетчатку.
Назначают следующие препараты:
- «Фестал»;
- «Сустак»;
- «Имодиум»;
- «Лоперамид»;
- «Лактобактерин»;
- «Бифидумбактерин».
Если симптомы болезни не требуют применения медикаментозных препаратов, то можно использовать лечение рецептами народной медицины.
Простая настойка из лекарственных трав готовится следующим образом: 1 ст. ложка календулы, 2 ст. ложки подорожника, 4 ст. ложки ромашки заливают стаканом кипятка и настаивают в термосе в течение 3-4 часов. Настойку процеживают и принимают по 1/4 стакана перед приемом пищи.
Предупреждение воспаления тонкого кишечника заключается в сбалансированном питании. В первую очередь рацион должен состоять из продуктов, прошедших тщательную кулинарную обработку. Овощи и фрукты необходимо тщательно мыть в проточной воде, чтобы исключить заражение гельминтами.
Прием медикаментозных препаратов должен быть под наблюдением врача, чтобы не допускать накапливания химических элементов, разрушающих слизистую оболочку.
Энтерит: симптомы и лечение у взрослых. Почему возникает болезнь
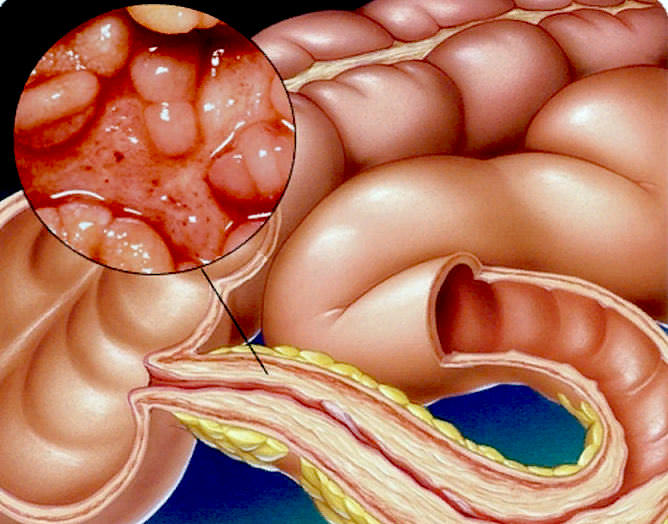
Когда слизистая кишечника подвергается дистрофическим изменениям, вследствие которых наблюдается дисфункция кишечника, диагностируется энтерит.
Характерными симптомами в данном случае являются: диарея, болевое ощущение в околопупочной области, вздутие живота. Общее самочувствие больного значительно ухудшается, наблюдается стремительная потеря веса.
При осложнениях заболевания возникает надпочечниковая недостаточность.
Что такое энтерит
Немного о заболевании
Данное заболевание определяется, как целая группа недугов воспалительного характера, что поражают слизистую кишечника. В основном энтерит развивается вследствие инфекционного поражения кишечника (паразиты, вирусы).
Провокаторами заболевания являются вирусы, попадающие в слизистую кишечника
В медицинской практике различают две формы недуга по течению: острая и хроническая. Развитие хронической формы обусловлено отсутствием лечения острого энтерита, либо не до конца вылеченным заболеванием. Предрасположить к развитию недуга могут:
- дисфункция ферментативной системы;Необходимые ферменты могут вырабатываться в недостаточном количестве
- аутоиммунные заболевания;
- нарушение обмена веществ;Схема обмена веществ
- проблемы с пищеварительным процессом.
Причины
Первично возникает острый энтерит. Спровоцировать его развитие могут:
- кишечная, вирусная, либо бактериальная инфекция;Желудочно-кишечная инфекция — одна из причин энтерита
- воздействие вредного для организма вещества;
- попадание в желудок ядовитых продуктов (к примеру, грибов, ягод);Попадание ядовитых веществ в кишечник приводит к энтериту
- регулярное употребление жирной пищи, алкоголя;
- аллергическая реакция на препараты либо продукты питания.Энтерит может вызвать пищевая аллергия
Энтерит хронического характера развивается вследствие жизнедеятельности гельминтов в кишечнике, под воздействием курения и частого употребления спиртного, воздействия опасных веществ или тяжелых металлов (последствия профессиональной специфики работы).
Гельминты способствуют возникновению энтерита
Заболевание может возникнуть на фоне длительного применения различных препаратов
Факторы, провоцирующие энтерит
- Курение на протяжении долгих лет.
Курение — частый провокатор заболевания
- Почечная недостаточность.
- Склонность организма к аллергическим реакциям.
Аллергические реакции часто сопровождаются развитием энтерита
- Последствия аутоиммунных процессов.
- Атеросклероз.
Стадии атеросклероза
- Последствие хирургического вмешательства.
Виды энтерита
Симптоматика
Первый симптом, оповещающий об энтерите – понос. Затем пациенты жалуются на появление тошноты, что вызывает рвоту.
Понос и рвота — характерные признаки энтерита
Наблюдаются болезненные ощущения в области живота. Дополнительная симптоматика включает повышение температуры, и появление головной боли.
Высокая температура, вместе с головными болями — еще один признак энтерита
Специфические признаки энтерита:
- дефекации до семи раз в день;Возникают частые позывы к дефекации
- стул водянистый с типичным запахом;
- на поверхности языка налет белого цвета;На языке появляется нехарактерный белый налет
- сухость и бледность кожи;
- общая слабость организма;Возникает общий упадок сил
- вздутие живота.
Если поносы не прекращаются длительный период времени, то диагностируются клинические признаки обезвоживания. Осложнения приводят к судорожному состоянию, синдрому диссеминированного свертывания крови.
Синдром диссеминированного свертывания крови
В животе возникают боль и вздутие
Чаще всего симптоматика становится выраженной во второй половине дня, именно в этот период наблюдается активная работа пищеварительной системы.
Характеристика стула
Очень важно обратить внимание на стул, ведь по его характеристике также устанавливается диагноз. Каловые массы при энтерите жидкие, иногда кашеобразные с вкраплениями непереваренной пищи.
Кал становится жидким, в нем видны частички непереваренной еды
Частота дефекаций в сутки превышает пять раз. Такое частое испражнение приводит к полному обессиливанию пациента, наблюдается общая слабость организма с признаками обезвоживания. После усиленного поноса может понизиться АД, проявиться тахикардия и тремор верхних и нижних конечностей.
Может возникнуть тремор конечностей
В редких случаях отмечаются частые позывы к дефекации со спазматическим состоянием живота, при этом выделяются водянистые каловые массы зеленоватого окраса.
Дополнительные признаки
При осмотре языка у пациента, наблюдается сильный белый налет. Поверхность языка настолько покрыта налетом, что по краям можно заметить отпечатки зубов.
Сильный налет на языке и отпечатки зубов
Помимо визуальных признаков, следует обратить внимание на сильное вздутие живота. Во время пальпации слепой кишки возникает плеск. Данный признак в медицинской практике определяется, как симптом Образцова.
Пальпация по Образцову
Если говорить о внекишечных признаках, то стоит отметить синдром мальабсорбции. Он подразумевает патологическое всасывание необходимых веществ в кишечнике, что поступают в организм. Таким образом, питательные вещества всасываются не полноценно, возникает гиповитаминоз, железодефицитная анемия. Не исключено белковое голодание организма.
Причины мальабсорбции
Диагностика
На консультации гастроэнтеролог занимается сбором анамнеза, выясняет все моменты симптоматики у пациента. Затем пальпирует брюшную область и проводит перкуссию стенки брюшины. Этих действий вполне достаточно для постановки первичного диагноза.
Как проводится перкуссия
Далее следует второй этап – комплексная диагностика. В первую очередь, необходимо проведение копрограммы. Путем микроскопических исследований выясняют количественный показатель мышечных волокон, жиров в каловых массах. При патологических состояниях изменениям подвергается кислотно-щелочной уровень.
Копрограмма кала
Берутся функциональные пробы. Они подтверждают нарушение процесса всасывания.
Диагностика с помощью еюноперфузии
Поскольку первопричиной развития энтерита может быть кишечная инфекция, то необходимы бактериологические исследования каловых масс. Помимо того, обязательно проведение биохимического анализа крови. Благодаря ему определяют симптомы синдрома мальабсорбции, лейкоцитоз.
Необходимо сдать анализ крови
В комплексную диагностику входит рентгеновское обследование. В кишечник вводят контрастное вещество. Таким образом, выявляется патологическое изменение структуры. Также посредством рентгеновского обследования выявляется наличие язвенных поражений кишечника, опухолевидные образования.
Рентген кишечника проводят с применением контрастного вещества
Методы лечения
В зависимости от формы, в которой протекает заболевание, определяют курс терапии. Категорически противопоказано самостоятельно подбирать лекарственные средства и при отсутствии терапии блокировать болевой синдром околопупочной зоны обезболивающими препаратами. Самолечение может повлечь серьезные последствия, угрожающие жизни больного.
Заглушать боль обезболивающими препаратами, при отсутствии необходимой терапии, нельзя
Таблица. Лечение энтерита
| Данную форму энтерита устраняют только в стационаре. В зависимости от причины, по которой был спровоцирован недуг, определяется отделение. Пациенту назначают определенную диету (основа диеты предусматривает минимальное количество жиров и углеводов), постельный режим (полностью исключаются любые физические нагрузки), применяется гидратационная терапия.Общий курс лечения назначает врач, исходя из клинической картины пациента. | Если произошло обострение данной формы энтерита, то больного также направляют на стационарное лечение. В первую очередь переводят на диетическое питание Стол №4 (по Певзнеру). Только минимальное количество углеводов и жиров должно присутствовать в рационе. Напротив, нужно отдать предпочтение пище, богатой белком. Для стимуляции абсорбции врач подбирает терапевтическое лечение (обязательно содержащие нитраты). Дополнительно назначаются протективные средства (в данном случае отлично подойдет экстракт расторопши. Если пищеварительная система нуждается в ферментах, то применяют «Фестал» (по одной таблетке до четырех разва день), «Панкреатин» (по одному грамму препарата до трех раз в день).Обязательно нужно подавить активную моторику кишечника, для этого используют «Лоперамид» (схему приема определяет врач). |
При длительной диарее нужно принять абсорбенты, например, «Полисорб»
Разновидности энтерита по этиологии
Таблица. Виды энтерита
| Аллергический | При попадании в организм аллергена-провокатора возникает аллергическая реакция, обусловленная энтеритом. |
| Ишемический | Развивается заболевание на фоне дисфункции процесса снабжения кровью тонкой кишки. |
| Токсический | Заболевание наблюдается после воздействия на организм тяжелых металлов, медикаментов, радиации. |
| Инфекционный | Энтерит возникает впоследствии попадания в организм вирусной, грибковой либо бактериальной инфекции. |
В качестве лечения и профилактических целях используют фитотерапию. Хорошо воздействует на организм при энтерите зверобой, ромашка, ольховые шишечки.
Зверобой применяют для лечения энтерита
Очень важно обратить внимание пациента, что острая и хроническая форма при правильно назначенном лечении заканчивается устранением заболевания.
Видео — Энтерит: симптомы и лечение у взрослых
Энтерит
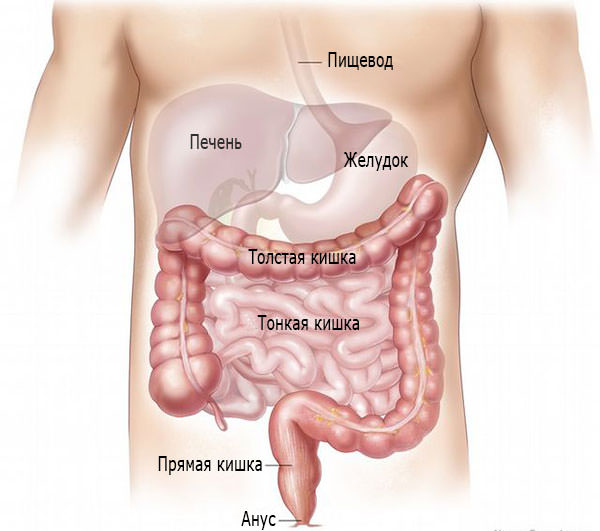
Энтерит – воспалительный процесс в тонком кишечнике, сопровождающийся нарушением его функций и дистрофическими изменениями слизистой оболочки.
Характеризуется симптомами расстройства стула, который приобретает жидкий или мазевидный характер, вздутием живота, урчанием, болями в области пупка. Нарушается общее самочувствие, больной худеет.
В тяжелых случаях могут развиться дистрофические изменения, гиповитаминоз, надпочечниковая недостаточность.
Энтериты – это целая группа воспалительных заболеваний слизистой оболочки тонкого кишечника.
Энтериты чаще всего развиваются как следствие инфицирования кишечника бактериями, простейшими паразитами, гельминтами, воздействия агрессивных химических агентов, алиментарных нарушений. Энтерит различается по характеру течения на острый и хронический.
Обратите внимание
В большинстве случаев хронический энтерит является следствием нелеченного или леченного недостаточно острого энтерита.
Помимо непосредственно раздражающих кишечную стенку факторов в патогенезе воспалительных процессов тонкого кишечника могут играть роль различные функциональные расстройства органов пищеварения и нарушения ферментативной системы, болезни обмена и аутоиммунные состояния.
Причинами возникновения острого энтерита может служить острая кишечная инфекция бактериального или вирусного происхождения (холера, сальмонеллез, брюшной тиф), отравление токсическим веществом (мышьяком, сулемой) или ядовитыми продуктами (бледной поганкой, косточковыми плодами, органами и частями некоторых рыб, несъедобными ягодами и т. д.), переедание острой, пряной, жирной пищи, употребление крепкого алкоголя), аллергия на пищевые продукты или лекарственные вещества.
Хронические энтериты могут развиваться как следствие заселения кишечника простейшими или гельминтами, вредных пищевых привычек (склонность к грубой, острой пище, алкоголю), хронического отравления тяжелыми металлами, едкими веществами. Энтерит может стать результатом длительного приема лекарственных препаратов, развиться при лучевой болезни.
Факторами, способствующими возникновению энтерита, является курение, почечная недостаточность, атеросклероз, склонность к аллергиям, аутоиммунные процессы, энзимопатии, воспаление сосудов брыжейки. Энтерит может присоединяться к другим заболеванием органов ЖКТ, быть следствием генетически обусловленных нарушений всасывания, хирургических операций на кишечнике и желудке.
По причине возникновения различают инфекционный, паразитарный, токсический, медикаментозный, алиментарный, послеоперационный, радиационный энтериты, энтерит при врожденной аномалии кишечника или энзимопатии, при недостаточности большого дуоденального сосочка и илеоцекального клапана, вторичные энтериты.
По локализации различают воспаление тощей кишки (еюнит) и подвздошной кишки (илеит), а также выделяют тотальный энтерит, когда воспаление затронуло все отделы.
В зависимости от характера морфологических изменений различают энтерит без атрофии, с умеренной парциальной и субтотальной атрофией ворсин.
Важно
Энтерит может протекать в легкой, средней степени тяжести и в тяжелой форме, хронический энтерит может пребывать в фазе обострения или ремиссии.
Также отмечают характер функциональных нарушений работы тонкого кишечника: наличие синдрома мальабсорбции, мальдигестии, энтеральной недостаточности, экссудативной энтеропатии. Если в процесс вовлечена слизистая оболочка толстого кишечника, то говорят об энтерите с сопутствующим колитом. А также отмечают сопутствующие внекишечные патологии.
Острый энтерит начинается обычно поносом, тошнотой и рвотой, возникновением боли в животе. Может отмечаться повышение температуры, головная боль. Стул бывает до 10-15 раз в день, обильный, водянистый. Общее состояние: слабость, бледность, сухость кожи, белый налет на языке. Живот вздут, отмечается бурчание в кишечнике.
При продолжительных поносах развивается клиническая картина обезвоживания, в тяжелых случаях вплоть до возникновения мышечных судорог, синдрома диссеминированного внутрисосудистого свертывания. Могут отмечаться симптомы геморрагического диатеза (повышенная кровоточивость, склонность к тромбообразованию). Хронический энтерит характеризуется энтеральными и внекишечными проявлениями.
К энтеральной симптоматике относят диарею, метеоризм, боль схваткообразного характера в верхней части живота, вокруг пупка, урчание, бурление в животе. Симптоматика обычно более выражена в период наибольшей активности пищеварительной системы – во второй половине дня.
Стул при хроническом энтерите жидкий или кашицеобразный, содержащий непереваренные остатки пищи, с частотой около 5-ти раз в день, дефекация, как правило, сопровождается возникновением слабости, обессиливанием. После этого может отмечается резкое падение артериального давления, тахикардия, головокружение, тремор конечностей (вплоть до развития коллапса).
Иногда отмечаются мучительные, сопровождающиеся бурлением и спазмами в животе позывы к дефекации, с выделением зеленоватого цвета водянистого скудного стула. Язык при энтерите обложен белым налетом, по краям видны отпечатки зубов. Живот вздут, пальпация слепой кишки отзывается шумом и плеском (симптом Образцова).
Внекишечные проявления хронического энтерита связаны с развитием синдрома мальабсорбции – нарушения всасывания питательных веществ в тонком кишечнике.
Совет
Длительно существующий недостаток поступающих в организм веществ ведет к многочисленным гиповитаминозам, недостаточностям минеральных компонентов (железодефицитная анемия, остеопороз вследствие недостаточности кальция и т. п.
), белковому голоданию. Прогрессирует снижение массы тела, дистрофия.
Тщательный опрос и сбор анамнеза больного дает гастроэнтерологу достаточно информации для постановки первичного диагноза, дополнительным подтверждением являются данные общего осмотра, пальпации и перкуссии брюшной стенки.
В качестве лабораторных методов диагностики применяют копрограмму, при макроскопическом исследовании отмечают консистенцию, цвет, запах. Микроскопическое исследование показывает присутствие больших количеств мышечных волокон (креаторея), крахмала (амилорея), жира (стеаторея). Обычно изменяется кислотно-щелочной показатель.
Функциональные пробы для диагностики нарушений всасывания в тонком кишечнике (абсорбционные тесты): определение в крови, моче, слюне углеводов и других веществ, принятых перед анализом (проба с D-ксилозой, йодо-калиевая). Методика еюноперфузии помогает выявить нарушения кишечного пищеварения на клеточном и молекулярном уровне.
Бактериологическое исследование кала проводят для выявления дисбактериоза или кишечной инфекции. В крови обнаруживают признаки анемии (железодефицитной, В12-дефицитной, смешанной), лейкоцитоз, иногда – нейтрофилез, ускоренную СОЭ. Биохимический анализ крови длительно протекающего хронического энтерита позволяет отметить признаки синдрома мальабсорбции.
Эндоскопическое исследование тонкого кишечника представляет значительную трудность.
Доступностью для введения эндоскопа обладают только терминальные отделы: постбульбарная часть двенадцатиперстной кишки и краевой участок подвздошной.
При проведении эндоскопического обследования производят забор биоптата слизистой для гистологического анализа. Как правило, отмечают дистрофические и атрофические явления со стороны эпителиальных клеток и кишечных ворсин.
Обратите внимание
Рентгенологическое обследование кишечника с введением контрастного вещества позволяет отметить изменение складчатой структуры, выявить сегментарные поражения и опухолевые образования, язвы. Также есть возможность оценить состояние моторной функции кишечника.
Острый энтерит лечат в стационаре. Острый токсический энтерит лечат в отделениях гастроэнтерологии, инфекционные энтериты являются показанием для госпитализации в инфекционный бокс.
Больным назначают постельный режим, диетическое питание (механически и химически щадящая пища, ограничение содержания углеводов и жиров), обильное питье (при необходимости меры гидратационной терапии), симптоматическое и общеукрепляющее лечение.
При развитии тяжелого дисбактериоза производят медикаментозную коррекцию кишечной флоры, диарею купируют вяжущими средствами. В случае нарушения белкового обмена производят введение полипептидных растворов. Лечение острого энтерита, как правило, занимает около недели, выписку из стационара осуществляют после стихания острых симптомов.
Больных с тяжелым энтеритом, а также энтеритом токсического происхождения (дальнейшее течение которого определить в первые часы болезни трудно) обязательно госпитализируют. Больных с инфекционными энтеритами госпитализируют в инфекционные больницы.
Хроническая форма
Обострение хронического энтерита целесообразно лечить в условиях стационара. Пациентам назначается постельный режим и диетическое питание (диета №4).
В острый период пища должна быть максимально богата белками, жиры и углеводы лучше ограничить. Необходимо отказаться от грубой пищи, острого, кислого, от продуктов способных повредить слизистую пищеварительного тракта.
Исключают продукты, содержащие большое количество клетчатки, молоко. Количество жиров и углеводов постепенно увеличивают.
Важно
В период ремиссии рекомендована сбалансированная диета, содержащая все необходимые вещества, витамины и минералы в достаточных количествах.
Коррекцию недостаточности пищеварительных ферментов проводят помощью ферментных препаратов: панкреатина, панцитрата, фестала. Стимулируют абсорбцию препаратами, содержащими нитраты, желательно продолжительного действия.
Протективные средства (эссенциальные фосфолипиды, экстракт плодов расторопши) помогают восстановить функциональность клеточных мембран кишечного эпителия.
Лоперамид назначается для подавления избыточной пропульсивной моторики кишечника. Пациентам с тяжелой диареей рекомендованы вяжущие средства, обволакивающие и адсорбирующие препараты, антисептики. Можно применять для этих целей фитотерапию (отвары ромашки, шалфея, зверобоя, черемухи и плодов черники, ольховые шишки).
Дисбактериоз корректируют с помощью пробиотиков и эубиотиков. Внутривенная инфузия растворов аминокислот назначают при выраженных нарушениях абсорбции с тяжелым белковым дефицитом. При развитии симптомов энтерита на фоне новообразований тонкого кишечника (полипы, дивертикулы), необходимо их хирургическое удаление.
Легкое и среднетяжелое течение острого энтерита при адекватных лечебных мероприятиях заканчивается излечением в течение нескольких дней. Тяжелое течение, плохо поддающееся лечению, может вести к развитию осложнений (кровотечения, перфорации, тяжелой дегидратации, возникновению участков некроза), требующих принятия экстренных мер.
Хронический энтерит протекает с чередованием обострений и периодов ремиссии, постепенно прогрессируя (воспаление усугубляется, распространяется по желудочно-кишечному тракту, усиливаются признаки мальабсорбции).
При отсутствии должных лечебных мер длительное течение энтерита грозит летальным исходом от тяжелых нарушений внутреннего гомеостаза и истощения.
Совет
Также нелеченный хронический энтерит чреват развитием опасных для жизни осложнений, присоединением инфекций.
При легком и среднетяжелом энтерите трудоспособность обычно сохраняется, трудности вызывает тяжелая физическая нагрузка и частые психо-эмоциональные стрессы. Тяжелое течение ведет к снижению и утрате трудоспособности.
Профилактика воспалений тонкого кишечника включает в себя рациональное питание, соблюдение гигиенических рекомендаций, тщательную обработку пищевых продуктов, избегание употребления в пищу возможных токсических продуктов (несъедобные грибы, ягоды), осторожный прием лекарственных препаратов строго по показаниям. Также мерами предупреждения энтеритов является своевременное выявление и лечение заболеваний желудочно-кишечного тракта, обменных расстройств, эндокринных нарушений.