Что можно пить при хроническом колите кроме прибиотиков?
Колит — это местное воспаление, образующееся на слизистой толстого кишечника и нарушающее его функции всасывания, моторику.

Спастический колит характеризуется продолжительностью и болезненными спазмами кишки. Лечение колита медикаментами – важный этап терапии. Но лекарственные средства должны дополняться грамотно подобранной диетой и нормализацией образа жизни.
Применение медикаментов
При выборе препарата врач опирается на результаты анализов и причину, вызвавшую развитие заболевания. Без устранения первопричины ведение эффективной терапии не представляется реальным.
Например, если болезнь вызвали глистные инвазии, то медикаментозное лечение будет направлено на уничтожение этих простейших.
Когда в анамнезе присутствуют другие расстройства ЖКТ, занимаются их терапией. Часто лекарства при колите те же, что и при остальных недугах системы пищеварения человека.
Разумно ли применять лекарства?
Покупая таблетки, многие пациенты задумываются, насколько целесообразно их применение. Лекарства дают избавление от неприятных симптомов. Вызванное гнилостными бактериями газообразование ведет к раздуванию живота, человек ощущает распирающее действие газов.
Их состав является токсичным, поэтому происходит раздражение нервных окончаний в кишке и ее спазмирование. Такая реакция вызывает боль, имеющую схваткообразный характер. Часто у пациентов возникает понос.
Неразумно терпеть эти проявления. Лучше снять их при помощи современных методов, помочь кишечнику восстановить благоприятную микрофлору, остановить воспалительный процесс и избавиться от дискомфортных проявлений болезни.
Какие виды лекарств существуют
Способы терапии подбираются специалистом, назначать их себе самостоятельно не рекомендуется. Принимаются препараты строго под наблюдением гастроэнтеролога. Выбор методики терапии обусловлен рядом факторов: состав микрофлоры, характер воспалительного процесса, сопутствующие заболевания, возрастная категория больного и пр.
- Для устранения распирания живота и метеоризма применяют средства, содержащие активированный уголь, симетикон, экстракт фенхеля.
- Восстановление благоприятной флоры в кишечнике — задача биологических добавок.
- При затруднении дефекации используют слабительное.
- Когда у пациента расстройство кишечника, ему назначают прием противодиарейных медикаментов.
- Для уменьшения очага поражения и с целью снять воспаление врач выписывает противовоспалительные препараты.
Комплексное применение этих лекарств позволяет избавиться от проблемы и вернуться к нормальному образу жизни.
Применение антибиотиков
Назначение антимикробных средств очень неоднозначно, у многих врачей по этому поводу своя точка зрения. Порой такие вещества убивают полезные микроорганизмы, вызывая дисбактериоз и усугубляя картину колита.
Микрофлора кишечника гибнет, и лечение затягивается. Но бывает, что без назначения противомикробных лекарств не наступает эффекта выздоровления.
Если диагностирован спастический колит, то его терапия лучше проходит без антибиотиков. В остальных случаях противомикробные средства назначает лечащий врач.
Антибактериальная терапия
Когда патогенная среда быстро растет, приходится прибегнуть к антимикробным препаратам. Принимают их строго по схеме, рекомендованной гастроэнтерологом. В зависимости от состояния больного и стадии колита врач выбирает правильную методику.
Это могут быть медикаменты из группы сульфаниламидов. Например, фталазол или сульгин. Прием их ведется строго по назначению гастроэнтеролога по такой схеме:

- На стадии интенсивного лечения воспаления препарат принимается шесть раз в сутки. Количество дней определяется запущенностью болезни и собственными силами организма к восстановлению.
- Второй этап – угнетение остаточных патогенных организмов. Длится он два дня, прием ведется четыре раза в сутки.
- Третья ступень – закрепление эффекта. На нее отводится двое суток, с приемом лекарств три раза в день.
По результатам исследования микрофлоры пациента доктор может выписать антибактериальный препарат с узким спектром действия, направленный на уничтожение конкретного вида патогенных микроорганизмов.
Еще в практике колитов распространены антимикробные лекарства с оксихинолином (Интестопан и Энтеросептол). Это более тяжелые средства, их применение целесообразно, когда микроорганизмы выработали устойчивость ко многим антибиотикам.
Схема лечения зависит от стадии и запущенности заболевания. Продолжительность терапии медикаментами, содержащими оксихинолин, составляет около десяти дней.
Описание различных препаратов по их направленности
В терапии колита доктора пользуются различными лекарствами. Все их можно классифицировать по ожидаемому эффекту:
- Медикаменты класса сульфаниламидов (Сульфасалазин, Месакол). Их действие направлено на уничтожение патогенных микроорганизмов.
- Комплексные лекарства (Интестопан, Мексаза). Подавляют нежелательную флору, содержат ферменты.
- Биологические средства с полезными микроорганизмами и лекарства класса эубиотиков (Бифидумбактерин, Бифиформ, Линекс). Населяют кишечник лакто- и бифидобактериями.
- Препараты, содержащие ферменты (Панкреатин, Мезим, Панзинорм, Фестал). Улучшают пищеварение, чтобы в кишечнике не было гнилостных и бродильных процессов вследствие попадания туда неферментированной пищи.
- Медикаменты из разряда спазмолитиков (Но-шпа, Папазол, Белластезин). Снимают болевые ощущения, если это необходимо.
- Моноклональные антитела. Новшество в медицинской практике. Они позволяют организму самостоятельно справиться с воспалением, наделяя клетки иммунной системы способностью распознавать проблему и устранять ее.
Направленность действия лекарств и обзор популярных средств
Цель приема этих таблеток заключается в снятии симптомов болезни и устранении причины ее появления.
Сульфасалазин
Оказывает сильнейшее противовоспалительное действие. Оно основано на незамедлительном подавлении очага патогенных микроорганизмов путем нарушения метаболизма в их клетках.

Действующее вещество не позволяет цепочке ДНК размножаться. Сульфасалазин показан пациентам старше 16 лет по 1-2 граммам 3-4 раза в день на активной стадии. Далее — 500 мг вещества до окончания поддерживающего этапа. Лекарство имеет ряд побочных эффектов, поэтому назначается только специалистом.
Мекасол
Также противомикробный препарат с широким спектром воздействия. Производится в виде таблеток, которые следует употреблять за час до приема пищи 2-4 раза в сутки. Если нет побочных эффектов и отклонений в работе печени и почек, то доза составляет 50 мг на один килограмм массы тела пациента.
Интестопан
Лекарственное средство, подавляющее рост болезнетворных организмов. Быстро улучшает состояние пациента, устраняя вздутие, избавляя от расстройств кишечника.
На стадии обострения болезни принимают по 1-2 таблетки 5-6 раз в сутки непосредственно после еды. Длительность терапии составляет десять дней. Увеличение срока применения строго запрещено.
Мексаза
Имеет вид драже, запрещенных к дроблению и разжевыванию. Обладает ферментным и противомикробным действиями. Употребляют лекарство вместе с едой или непосредственно до приема пищи.
В сутки принимают трижды, по одному драже за раз. Продолжительность лечения составляет неделю. В крайних случаях лечащий врач может пролонгировать курс до четырех недель, но под строгим наблюдением за зрением пациента.
Бифидумбактерин
Средство, населяющее кишечник бифидобактериями. Схема назначения очень проста, поэтому пациенты часто выбирают его для приема. Две капсулы лекарства принимают до еды трижды в сутки, запивая парой глотков воды. Длительность терапии довольно большая, она составляет шесть недель.
Фестал
Ферментный препарат, разрешенный для длительного применения, вплоть до трех месяцев. Назначают по 20 мг действующего вещества трижды в сутки после приема пищи. Фестал способствует улучшению переваривания еды, не давая ей задерживаться в просвете кишечника.
Панзинорм
Это тоже средство ферментного класса. Его прием производится при каждом употреблении пищи. Две таблетки — с основной едой и одну с перекусом. Разрешается в день пить до 15 доз.

Но-шпа
Спазмолитик. Расслабляет гладкую мускулатуру кишечника, снимая болезненность. При хроническом колите принимают две таблетки по два раза в сутки, на острой стадии болезни разрешено увеличивать число приемов до трех раз. Обычно курс длится три дня, но при необходимости продлевается до пяти.
Белластезин
Обезболивающее. Прием — только в терапии у взрослых пациентов (возрастом от 14 лет). При любой форме заболевания выписывают 1 капсулу три раза в день. Максимальный курс приема – пять дней.
Недорогие лекарства при колите
Терапия колита обходится недешево. Многих интересует, есть ли препараты, цена на которые не кусается. Вот некоторые из них:
- Недорогой аналог Но-шпы – Дротаверин. Он оказывает спазмолитическое действие, если это необходимо больному.
- Вазелиновое масло. Применяют для смягчения анального сфинктера, позволяя каловым массам мягко выходить наружу.
- Лоперамид. Назначается при поносе, принимается после каждого акта дефекации.
- Бификол. Относительно недорогая добавка для заселения кишечника полезной флорой.
Разница в лечении препаратами у взрослых и детей
Детям разрешены к применению далеко не все таблетки, поэтому лечением ребенка должен заниматься педиатр. Терапия направлена на уничтожение возбудителя. Основным средством терапии при восстановлении слизистой оболочки является лечебное питание. Помимо диеты, назначаются препараты с ферментами, пребиотики, энтеросорбенты.
Отличие от лечения взрослого человека заключается в назначении антибиотиков только по строгим показаниям.
Сколько длится лечение медикаментами?
Продолжительность терапии колита в острой стадии занимает от трех дней до нескольких недель. Это зависит от метода лечения и выраженности симптомов. Хроническая форма недуга лечится дольше, но симптомы не так сильно беспокоят пациента.
Для выбора терапии нужно обращаться к специалистам. Они назначат индивидуальное курс, учитывая все особенности организма.
Какими медикаментами можно вылечить колит кишечника?
Колит – воспаление кишечника, различающееся по течению, клиническим признакам, степени поражения слизистой. Препараты для лечения колита кишечника подбираются врачом по индивидуальному плану на основе результатов анализов и аппаратных обследований. Направленность терапии – снятие воспаления, нормализация работы кишечника, облегчение симптомов заболевания.
Читайте также: Пайпель-биопсия эндометрия с гистологическим исследованием: показания и ограничения, подготовка к процедуре, порядок проведения
Антимикробные средства при колите
Лечение колита кишечника медикаментами начинается с назначения антимикробных препаратов. В распоряжении врачей обширный перечень средств от колита:
- сульфаниламиды;
- нитрофураны;
- хинолоны;
- антибиотики.
Лечение колита медикаментами преследует цель – устранить причину воспаления (патогенных и условно-патогенных микробов). Каждый вид микробов чувствителен к определённому препарату. Поэтому для выбора самого эффективного средства проводят анализ чувствительности бактериальной флоры к медикаментам.
Сульфаниламиды
Терапию Фталазолом, Фтазином, Сульгином проводят при язвенном колите, дизентерии, обсеменении кишечной палочкой. Таблетки медленно всасываются из кишечника при пероральном приёме, создавая высокую концентрацию антимикробного средства. Противопоказаны сульфаниламиды беременным, кормящим, детям до 3-х лет, людям с больными почками.
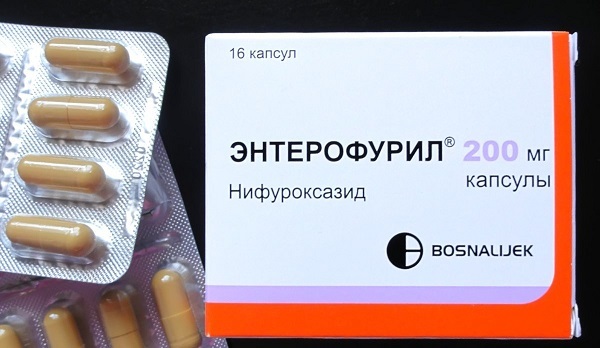
Нитрофураны
Антибактериальная активность нитрофуранов распространяется на лямблии, шигеллы, клостридии, сальмонеллы, холерный вибрион. Капсулы Энтерофурила помогут при антибиотик-ассоциированном колите.
Они подавляют развитие клостридий – возбудителей псевдомембранозного колита. Разрешён Энтерофурил детям с 1 месяца в форме суспензии. Капсулы 200 мг назначают взрослым по 4 раза за сутки на протяжении недели.
Беременным и кормящим рекомендуется применять по веским показаниям.
Хинолоны
Хинолоны – сравнительно новая группа противомикробных средств. Микроорганизмы пока не выработали устойчивость к хинолонам. Медикаментозное лечение колита этой группой препаратов избавляет от сальмонелл, шигелл, холеры, стафилококков. Применяются в лечении хронического колита Нолицин, Софазин, Медоциприн.
Антибиотики при колите нужны с широким спектром действия. Новое поколение препаратов – полимиксины. Полимиксин В принимают для устранения сальмонелл, шигелл, клебсиелл, холеры. Лечение у взрослых колита Полимиксином В происходит в условиях стационара.
Для домашней антибиотикотерапии врач назначает:
- Левомицетин – помогает избавиться от острого и хронического воспаления, вызванного кишечной палочкой, сальмонеллой, стрептококками, стафилококками. Пьётся лекарство за полчаса до еды 3 раза за сутки. Курс лечения – 8 дней. Детям до 2-х лет, будущим и кормящим мамам не назначают.
- Неомицин – лекарственный препарат из группы аминогликозидов. При приёме внутрь плохо всасывается, влияя преимущественно на микрофлору в кишечнике. Неомицин употребляют по рецепту врача из-за большого числа побочных действий.
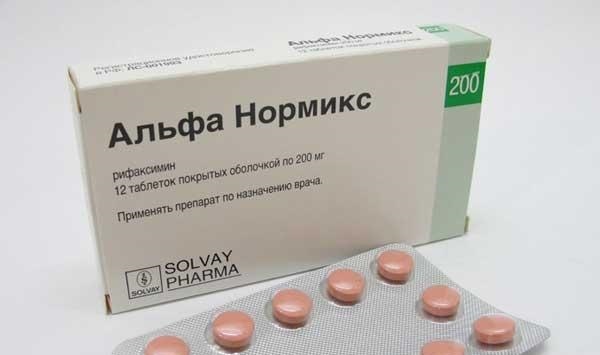
- Альфа-Нормикс – лекарство устраняет избыточный рост патогенных бактерий, так как практически всё остаётся в тонкой и толстой кишке. Можно лечить колит кишечника у женщин во время беременности и лактации. Пить лекарство взрослым и детям от 12 лет показано по 1 таблетке через каждые 8 часов. Применяют антибиотик на протяжении недели.
Лечение колита медикаментами, особенно антибиотиками, происходит под контролем врача-гастроэнтеролога. Дозировка препаратов, длительность лечения колита, подбор эффективных медикаментов осуществляется строго индивидуально. Бессистемное употребление антибиотиков грозит осложнением воспалительного процесса антибиотик-ассоциированным колитом (ААК).
Антигельминтные средства при колите
Случается, воспаление кишечника вызывают паразитические черви – нематоды, острицы, аскариды. Выгнать паразитов можно применением медикаментов Немозол, Вермокс.
Применяют средства от глистов у взрослых и детей с 2-3 лет по одной таблетке однократно, при необходимости повторяют через неделю. Средства от глистов токсичны для печени.
Нельзя одновременно с противогельминтной терапией употреблять жирную еду, пить алкоголь, пользоваться слабительными.
Снятие боли и спазмов
Если антибиотики влияют на причину болезни, то спазмолитики устраняют болезненные спазмы воспалённого кишечника. Действие лекарств направлено на расслабление гладкой мускулатуры кишечника.
Но-Шпа – наиболее известный спазмолитик на базе дротаверина. Таблетки Но-Шпы используют после приёма пищи при приступах спастических болей в животе по 1-2 штуки до 3-х раз за сутки. Лечение продолжается максимум 2-3 дня. Если боль не стихает, обращаются к врачу.
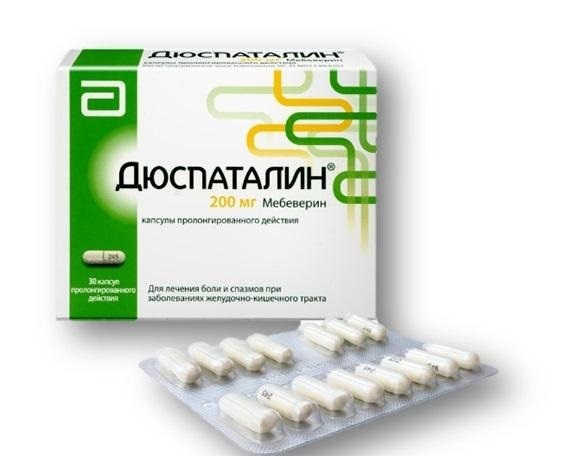
Дюспаталин – влияет на мускулатуру кишечника напрямую, в большей мере действуя на толстый кишечник. Перистальтика не страдает, кишечник работает в нормальном режиме.
Не проникает в грудное молоко, не оказывает токсичного действия на плод. Принимают утром и вечером за 20 минут до еды, запивая водой.
Дюспаталин влияет на способность управления автомобилем и другие виды деятельности с повышенной концентрацией внимания.
Бускопан – используют при болях в животе различного генеза. Выпускается в таблетках и ректальных суппозиториях. Плохо всасывается из кишечника, оказывая преимущественное влияние на органы пищеварения. По 1 таблетке или суппозитории трижды за день снимают боль и спазм в кишечнике. Нельзя использовать более 2-х дней подряд.
Нормализация стула
Колит проявляется как запорами, так и диареей. Оба симптома малоприятны и нуждаются в специфической терапии.
Что делать при диарее
Нарушение пищеварения в виде диареи появляется от воспаления слепой и восходящей ободочной кишки. При язвенном колите, антибиотик-ассоциированной диарее, псевдомембранозном колите запрещён приём медикаментов на основе лоперамида.
Остановят диарею при воспалении слизистой толстого и тонкого кишечника средства:
- Тансал окажет вяжущее и противовоспалительное действие при колите. Содержит салицилат и танальбин. Принимают по таблетке 3 раза за день;
- Аллилсат – спиртовая вытяжка из чеснока. Подавляет гнилостные явления в кишечнике, нормализует стул. По 10-15 капель Аллилсата добавляют в 30 мл молока и выпивают до еды трижды в день;
- Смекта остановит диарею и впитает микробные токсины. Разрешена к использованию у грудничков, беременных, кормящих. Пакет порошка растворить в стакане воды и выпить 3-4 раза в день;
- Бевисал – содержит салицилат, соль висмута и экстракт красавки. Оказывает комплексное антимикробное, расслабляющее, противовоспалительное и вяжущее действие. Принимают по таблетке трижды в сутки.

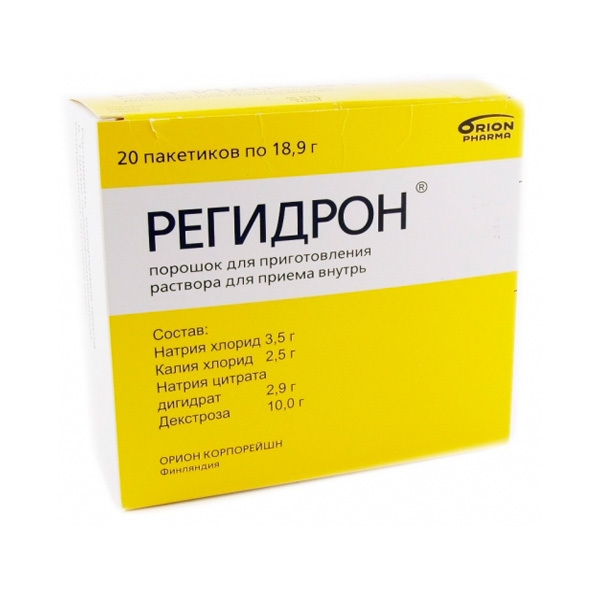
Опасное осложнение диареи – обезвоживание. Больному требуется обильное тёплое питьё – слабый чай, отвар шиповника, компот, чистая вода. Хорошо восполняют утрату влаги солевые регидранты – Регидрон, Хумана, Оралит. Пакетик порошка растворяют в литре воды и выпивают за 3-4 приёма.
Что делать при запоре
Левосторонний хронический колит проявляется периодическими запорами. На помощь придут фармакологические средства:
- ректальные суппозитории Бисакодил, Дульколакс, а также свечи с ревенем, облепихой, глицерином;
- капли Гутталакс, Регулакс, Слабикап;
- слабительное Форлакс или Фортранс;
- сиропы с лактулозой;
Слабительные средства нельзя применять постоянно, запоры только усугубятся, а опорожнение без медикаментов станет невозможным.
Заживление слизистой кишечника
При колите, особенно в хронической стадии, страдает слизистая кишечника. Для её заживления используют свечи с облепихой, прополисом. Растительный препарат Регесол содержит экстракты более 50 целебных трав. Под его влиянием происходит затягивание ран, ускоряется регенерация, останавливается капиллярное кровотечение. Пьют по таблетке Регесола дважды в день в течение месяца.
Компания Эвалар предлагает общеукрепляющее средство «Зелёный овёс» для восстановления работы ЖКТ, снятия воспаления и регенерации тканей кишечника. Необходимо включить в ежедневный рацион больных колитом по одному порошку «Зелёного овса». Пакетик средства смешивают с тёплым супом или кашей.

Лактовит Форте заботится о восстановлении слизистой кишечника после дисбактериоза, антибиотик-ассоциированного и язвенного колита. Фолиевая кислота и цианкобаламин стимулируют регенерацию, укрепляют сосуды. Капсулу средства употребляют утром и вечером за 30 минут до еды в течение месяца.
Восстановление микрофлоры
Важным пунктом в вопросе, чем лечить колит кишечника, является состояние микробного сообщества толстой кишки. Для восстановления полезной микрофлоры кишечника большое значение имеют пробиотики и пребиотики. Пробиотики – препараты с живыми культурами нужных для пищеварения бактерий.
В аптечных сетях присутствуют:
- Эубикор;
- Энтерол;
- Аципол;
- Бактисубтил;
- Флорин Форте;
- Линекс;
- Хилак Форте;
- Бифифиформ;
- Бифидумбактерин;
- Пробифор.
Полезные бактерии из пробиотиков проникают в кишечник, колонизируют его, вытесняя патогенных микробов. Таким образом, восстанавливается естественный эубиоз и нормальное пищеварение.
Пребиотики – пищевые волокна, являющиеся питательным субстратом для полезных бактерий. Это растительная клетчатка, инулин, крахмал. Существуют комбинированные средства – синбиотики, содержащие пробиотик и пребиотик. К ним относятся: Бифилар, Мультифлора, Пропионикс, Максилак. Их употребление повышает эффективность лечения колита кишечника.
Диета при колите
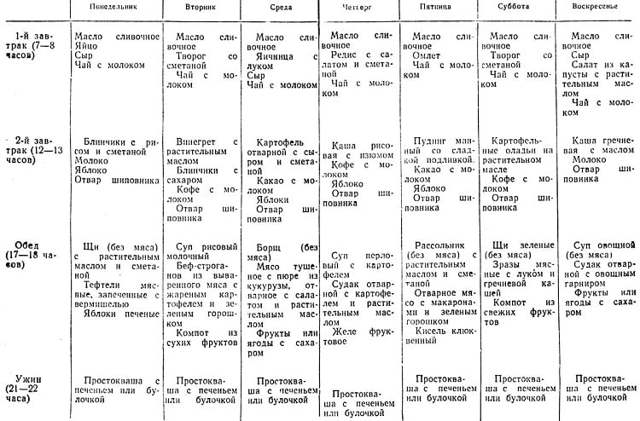
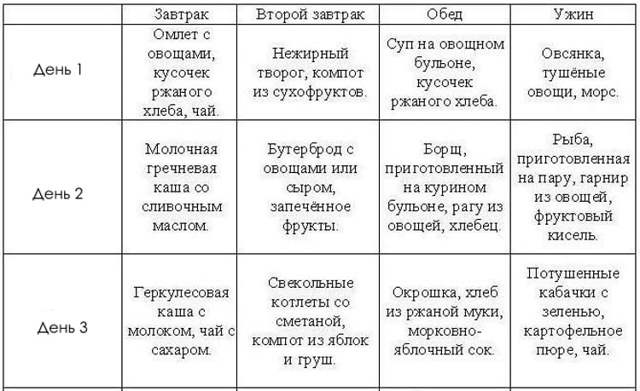
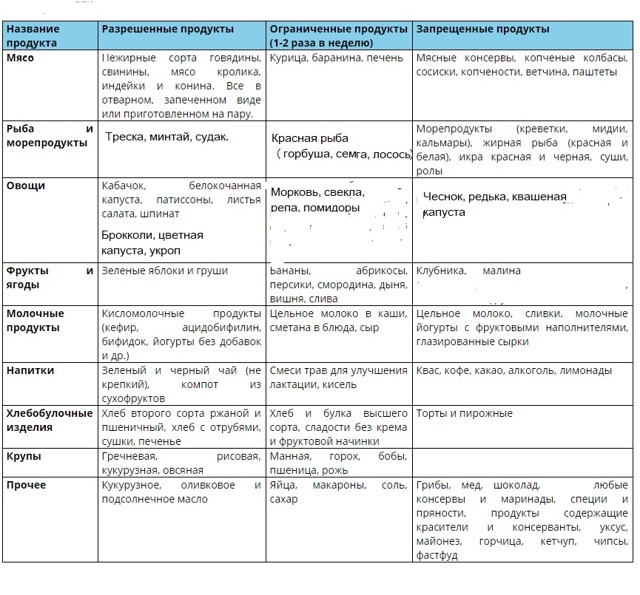
Ни один медикамент не излечит от колита, если пренебрегать советами по питанию. Диета при колите состоит из протёртых вегетарианских супов, разваренных каш на воде, парового омлета, отварного нежирного мяса и рыбы без кожи. Продукты питания готовят максимально щадящим способом – варкой, запеканием, тушением в воде.
Питаются тёплой пищей до 6 раз в сутки, исключая переедание, ограничивая горячие и холодные блюда. Из рациона убирают жирное, жареное, острое, копчёное, солёное. Отказываются от газообразующих продуктов – капусты, редиса, винограда, чёрного хлеба, сладостей. Пить нужно чистую воду, слабый чай, минералку без газа.
Необходимо полностью отвергнуть алкоголь, курение и другие вредные привычки.
Медикаменты для лечения колита кишечника включают антимикробные, антигельминтные, симптоматические средства. В процессе лечения восстанавливается микрофлора кишечника, регенерируется слизистая.
Параллельно медикаментозному лечению проводится диетотерапия для повышения эффективности фармакологических препаратов.
Грамотно составленный план лечения позволит избавиться от колита или перевести болезнь в стадию длительной ремиссии.
Читайте также: Рентген и КТ головы при головных болях: проведение процедуры, ее преимущества и недостатки
Информация на нашем сайте предоставлена квалифицированными врачами и носит исключительно ознакомительный характер. Не занимайтесь самолечением! Обязательно обратитесь к специалисту!

Румянцев В. Г. Стаж 34 года.
Гастроэнтеролог, профессор, доктор медицинских наук. Назначает диагностику и проводит лечение. Эксперт группы по изучению воспалительных заболеваний. Автор более 300 научных работ.
Рекомендуем: Лечение язвы 12 перстной кишки народными средствами
Подход к лечению колита кишечника медикаментозными средствами
Лечение колита медикаментами.Колит — это воспаление толстого кишечника (от латинского kolon — толстая кишка). Главный симптом заболевания — боли в нижней части живота. Причиной выступают отравления, инфекции, некачественная пища, стрессы, аллергия и паразиты.
Колит бывает острый — протекает быстро с сильными болями, тошнотой и диареей, и хронический — постоянный дискомфорт с постоянным ощущением тяжести, потерей аппетита и тошнотой. Чтобы избежать сложностей и последствий, которые предполагают хирургическое вмешательство (например, ишемия кишечника), лучше сразу озаботиться состоянием здоровья и начать лечение.
1. Применение медикаментов
Терапия кишечного колита помогает предотвратить серьёзные осложнения — это главная причина, по которой стоит сразу предупреждать развитие болезни.
Лечебный комплекс обычно составляют:
- гормональные препараты (кортикостероиды);
- противовоспалительные препараты;
- антигистаминные препараты;
- успокоительные;
- анальгетики;
- препараты от диареи;
- антибиотики;
- витамины и пробиотики.
2. Разумно ли применять лекарства?
Лечение воспаления толстого кишечника должно быть комплексным, потому специалистами назначаются несколько медикаментов.Лекарства — единственный разумный вариант при возникновении воспаления толстого кишечника. Запущение колита грозит ишемией кишечника, дивертикулёзом, перитонитом и микроколитом.
Можно было бы понадеяться на народные средства, но это только полумеры, которые не смогут принести быстрого результата, если вообще в чём-то смогут помочь.
Последователи народных средств говорят о том, что настои и травы щадят кишечник, но того же результата можно добиться при совместном применении лекарств и пробиотиков.
Только лекарства могут справиться с ситуацией, поскольку нет надобности делать операцию.
3. Направленность действия лекарств и обзор самых эффективных средств
Только использование полного лекарственного комплекса поможет быстро справиться с колитом и теми осложнениями, которые он вызывает.
Каждый тип препарата решает индивидуальные задачи:
- Противовоспалительные препараты направлены на снятие воспаления, которое вызывает вздутие живота и дискомфорт.
- Антибиотики и кортикостероиды и противоаллергенные лекарства отвечают за устранение инфекции, болезнетворных бактерий и аллергии. Они выполняют самую важную функцию при лечении колита — устраняют первоисточник заболевания.
- Анальгетики помогают справиться с больюю
- Лекарства от диареи устраняют побочные эффекты — тошноту и жидкий стул.
- Успокоительные помогают нормализовать состояние нервной системы, которая находится в раздражённом состоянии из-за проблем с кишечником.
- Витамины восстанавливают уровень полезных веществ в организме, которые вымываются диареей, а пробиотики нормализуют микрофлору кишечника при помощи полезных бактерий.
Фестал
Используется при острых расстройствах кишечниках: язвенном и кишечном колите, панкреатите. Действующее вещество — панкреатин — помогает усвоению питательных веществ и насыщает желчью, что нормализует общее состояние кишечника. Применяется при резекции желудка. Хорошо сочетается с антибиотиками, витаминами и анальгетиками. Назначается врачом, когда главный симптом — диарея.
Панзинорм
Панзинорм — ферментный препарат. обычно их назначают при ферментной недостаточности на фоне дисбактериоза. В случае с колитом дисбактериоз будет сопровождать заболевание, поэтому принимать его необходимо. Помогает справиться с запорами.
Но-шпа
Лекарство особенно хорошо при хроническом колите, поскольку его главная функция — быстро снять спазм, который сопровождает хроников. Именно потому что спазм может появиться в любой момент, лекарство применяется повсеместно.
Но-Шпа устраняет болезненные ощущения из области кишечника и желудка.
Сульфасалазин
Действующее вещество — сульфаперидин — накапливается в соединительной ткани кишечника, что позволяет избавиться от стрептококков, гонококков, кишечной палочки и других бактерий, которые могут спровоцировать колит. Кроме того, обладает противовоспалительной активностью.
Белластезин
Входящие в состав бензокаин и экстракт красавки густого позволяют устранить спазмы и уменьшить уровень кислотности, который провоцирует воспаление кишечника.
Бифидумбактерин
Входящие в состав бифидобактерии устраняют диарею и тошноту и нормализуют микрофлору кишечника.
Средство, населяющее кишечник бифидобактериями.
4. Лечение заболевания
Лекарственная терапия должна быть назначена врачом-гастроэнтерологом и проводиться под его контролем.
Тем не менее, есть основные правила, о которых нельзя забывать:
- принимать антибиотики и пробиотики в разное время;
- принимать лекарства строго по времени;
- соблюдать назначенную врачом диету;
- отказаться от алкоголя и курения;
- не есть кисломолочные продукты во время приёма антибиотиков.
Антибиотики прописываются, если колит был спровоцирован кишечной инфекцией. Врачи рекомендуют принимать антибактериальные препараты именно при наличии инфекции. Если у заболевания другая причина, антибиотики могут только навредить кишечнику и желудку, что никак не ускорит процесс выздоровления.
Три типа инфекций провоцируют колит:
- Бактериальная инфекция.
- Паразитная инфекция.
- Вирусная инфекция.
- Часто колит провоцирует сальмоналла и шигелла, затем развивается саломонеллёз и риск развития шигеллезной дизентерии.
Видео — как восстановить организм после антибиотиков?
Антибактериальная терапия
Есть два типа антибиотиков, которые применяются при колите : сульфаниламиды и антибиотики «широкого спектра действия». Сульфаниламиды выписываются, когда заболевание протекает в рамках лёгкой и средней тяжести.
Если лечение продолжается долго и пациенту назначаются сразу несколько препаратов, это провоцирует дисбактериоз — процесс, когда полезная микрофлора желудка и кишечника оказывается уничтоженной. В таких случаях показан приём прибиотиков и пробиотиков.
Обычно применяются такие лекарства:
Обезболивающие
Существует мнение, что обезболивающие препараты сами провоцируют желудочный колит (ибупрофен, аспирин, напроксен), поскольку пагубно воздействуют на желудок и кишечник, нарушая микрофлору и разрушая саму их структуру. Тем не менее, без их применения не обойтись из-за сильных болей.
Примерный список помогающих анальгетиков:
Помогает Лоперамид, поскольку это опиоидное средство против диареи при воспалительных заболеваниях кишечника. Из-за снятия воспаления будет уменьшаться.
Ректальные свечи
Ректальные суппозитории легко вводятся в ректальное пространство и начинают действовать практически сразу после растворения.Многие врачи назначают ректальные свечи, поскольку при пероральном приёме препаратов, уровень действенности падает, поскольку они оказываются в желудке.
При попадании в прямую кишку, действующие вещества быстро всасываются и не теряют в эффективности.
- Салофальк;
- Клотримазол;
- Гино-певерил;
- Циклопирокс.
Восстановление микрофлоры
Использование обезболивающих лекарств и антибиотиков, особенно после долгого лечения, грозит дисбактериозом. Чтобы вернуть желудок и кишечник в здоровое состояние, строго необходим приём пробиотических средств, которые восстановят бактериальный уровень.
Можно обращаться к таким средствам:
- Энтерол;
- Флувир;
- Хилак Форте;
- Линекс;
- Аципол;
- Хилак;
- Лактобактерин;
- Олин.
Нормализация моторики
Колит постоянно вызывает спазмы и болевые ощущения, с которыми нельзя свыкнуться. Часть спазмы продолжаются после успешной терапии. Это вызвано условно-рефлекторным действием ЖКТ, когда происходит сокращение «по привычке».
Чтобы привести в норму системы желудочно-кишечного тракта и не беспокоиться из-за этого, воспользуйтесь следующими препаратами из группы прокинетиков и спазмалитиков:
6. Употребление витаминов
Чтобы восстановить баланс в ЖКТ и активизировать восстановительный процесс в слизистой оболочке толстой кишки, нужно присутствие в ней нужного количества БЖУ (белков, жиров, углеводов), минеральных солей (натрий, кальций, фосфор, магний, йод) и витаминов B, F, PP, P, D, E и прочих.
Функции нормальной микрофлоры.Можно использовать как чистые витамины, продающиеся в аптеке, либо витаминные комплексы:
- Супрадин;
- Мульти-табс;
- Дуовит;
- Витрум;
- Центрум;
- Алфавит.
Хорошо для быстрого восстановления подойдут витамины Optimum Nutrition. Есть разделение для мужчин и женщин. Данный витаминный комплекс обладает высокой концентрацией витаминов и достаточно очищен для лучшего усваивания организмом.
7. Сколько длится лечение медикаментами?
Поскольку колит — не рядовое заболевание, лечение проходит достаточно долгое время. Успех может быть достигнут только при полном соблюдении инструкций лечащего врача.
Итак, лечение может длится от месяца до полугода, после чего необходимо в течение долгого времени поддерживать свой организм на витаминах и пробиотических добавках, которые будут обеспечивать здоровое состояние желудочно-кишечного тракта.
Видео — Лечение колита кишечника медикаментами
8. Заключение
Колит — воспалительное заболевание кишечника, которого грозит организму более опасными осложнениями, чем спазмы и диарея. Чтобы с ним справиться, необходимо следовать назначениям врача.
Вот 7 простых пунктов, которые мы бы вам рекомендовали соблюдать:
- Пить лекарства по времени.
- Соблюдать диету.
- Не пить одновременно антибиотики и пробиотики.
- Не злоупотреблять анальгетиками.
- Не тянуть с походом к врачу.
- Стараться придерживаться режима дня.
- Не комбинировать традиционную и народную медицину.
Не забывайте о том, что ваши кишечник и желудок определяют общий уровень вашего здоровья и часто сигнализируют о том, что с системами организма что-то не так. Прислушивайтесь к себе и старайтесь обращать внимание любые беспокойства.
Хронический колит
Хронический колит, определение, причины возникновения
Колит (colitis; греч. kolon толстая кишка + -itis) — воспалительное или воспалительно-дистрофическое поражение толстой кишки. Процесс может локализоваться во всех отделах толстой кишки (панколит) или отдельных ее частях (сегментарный колит).
Читайте также: Перелом фаланги пальцев кисти руки: виды травм, симптомы, диагностика и лечение
Хронический колит — заболевание полиэтиологическое, то есть выелить какую-либо одну причину развития заболевания невозможно.
В большинстве случаев его возникновение связывают с кишечным дисбактериозом, развивающимся обычно в результате острых кишечных инфекций и усугубляющимся вследствие длительного приема некоторых лекарственных препаратов, главным образом антибиотиков.
Ведущая роль нарушений нормальной микрофлоры в развитии колита связана с многочисленными функциями микроорганизмов нормофлоры, участии бактериальных метаболитов в энергетическом обмене эпителиоцитов, в регуляции процессов регенерации и репарации.
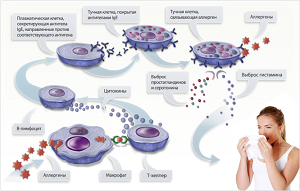
Причиной хронического колита могут быть паразитарные инвазии, хронические интоксикации промышленными ядами (свинцом, мышьяком и др.). Хронический колит может возникать при заболеваниях других отделов пищеварительной системы, а также других органов и систем организма.
Описан хронический колит аллергической природы. В развитии хронического колита определенную роль играют иммунные расстройства.
Хронический колит, признаки, диагностика
При проведении колоноскопии хронический колит характеризуется изменением слизистой оболочке толстой кишки обнаруживают гиперемию, изменение сосудистого рисунка, иногда эрозии, геморрагии, в ряде случаев выявляют ее бледность и атрофические изменения.
Ведущим признаком хронического колита является расстройство стула; характерны поносы, особенно при левостороннем колите При обострении болезни стул может учащаться до 10—15 раз в сутки; кал жидкий или кашицеобразный, количество его невелико, он содержит много слизи; позывы на дефекацию иногда имеют императивный характер.
У некоторых больных позывы на дефекацию возникают при приеме пищи (гастроилеоцекальный, или желудочно-кишечный рефлекс). Возможны и запоры (чаще при правостороннем колите). Стул может быть неустойчивым: поносы сменяются запорами и наоборот.
Этот тип расстройств стула следует отличать от так называемых ложных, или запорных, поносов (разжижение каловых масс вследствие раздражения ими слизистой оболочки толстой кишки), возникающих периодически у лиц, страдающих упорными запорами.
Постоянным симптомом хронического (особенно правостороннего) колита являются боли в животе, которые локализуются преимущественно в его нижних отделах, реже по всему животу; при левостороннем колите — в левой подвздошной области, при правостороннем — в правых отделах живота.
Чаще боли бывают ноющими, монотонными, реже приступообразными, иногда больные жалуются на чувство распирания, нарастающее к вечеру. Боли могут усиливаться после еды, особенно после употребления некоторых овощей, молока. При присоединении мезаденита отмечается усиление болей после дефекации, клизм, при резких движениях, тряской езде.
Поражение прямой кишки сопровождается тенезмами, болями в этой области после дефекации. Больные хроническим колитом жалуются на метеоризм, повышенное отхождение газов, урчание и ощущение переливания в животе. Общий вид больных не изменен, значительного похудания не отмечается.
Часто наблюдаются невротические расстройства, признаки дисфункции вегетативной нервной системы (быстрая утомляемость, раздражительность, лабильность пульса, гипергидроз подмышечных впадин и др.). Живот умеренно вздут. При пальпации выявляют болезненность всей толстой кишки или отдельных ее сегментов, стенка кишки утолщена. При вовлечении в процесс серозной оболочки и образовании спаек подвижность кишки уменьшается.
Диагноз устанавливают на основании анамнеза, клинической картины, а также результатов инструментального и лабораторного исследований.
Хронический колит, обследования для подтверждения диагноза
Широкое распространение при хроническом колите получило рентгенологическое исследование. Ведущим методом при этом является ирригоскопия, а также заполнение толстой кишки контрастной массой через рот (последнее применяют в основном для оценки ее моторной и эвакуаторной функций).
С помощью рентгенологических методов определяют локализацию и протяженность поражения (панколит, право- или левосторонний колит, трансверзит), характер патологических изменений (эрозивный, с явлениями перивисцерита) и их выраженность, преобладающую форму сопутствующей дискинезии толстой кишки.
Особую диагностическую ценность представляет исследование рельефа слизистой оболочки толстой кишки. При колите складки набухают, приобретают подушкообразную форму, могут исчезать совсем; направление складок беспорядочное, иногда поперечное; характерно появление мелких подвижных дефектов наполнения.
Важное значение имеют рентгенологические признаки обычно сопутствующей дискинезии (синдром «раздраженной кишки»), проявляющейся интенсивными сегментарными сокращениями толстой кишки, доходящими до резкого спазма. Кишка приобретает вид шнура, контуры ее в области спастических сокращений имеют зубчатую форму.
Функциональные нарушения толстой кишки проявляются изменением скорости прохождения по ней контрастной массы. Гипермоторная дискинезия характеризуется быстрым (через 8—12 ч) опорожнением толстой кишки.
Иногда усиление моторики наблюдается лишь в некоторых сегментах толстой кишки, в других ее отделах контрастная масса может задерживаться на 48 ч и более. При гипомоторной дискинезии (запорах) отмечается замедление (иногда на несколько суток) пассажа содержимого по толстой кишке.
Хронический колит, лечение, диета
При лечении хронического колита, которое можно проводить как амбулаторно, так и в условиях стационара, большое значение имеет диета, которую назначают в зависимости от фазы болезни и характера расстройства стула.
В период обострения при выраженных поносах показана механически и химически щадящая пища, рекомендуются белые сухари, обезжиренные некрепкие мясные и рыбные бульоны, паровое мясо и рыба в рубленом виде, протертые каши, нежирный протертый творог, кисели.
Исключаются цельное молоко и продукты, плохо переносимые больным. По мере улучшения самочувствия диета расширяется, однако в период ремиссии из рациона по-прежнему исключают пищу, раздражающую слизистую оболочку кишечника (крепкие напитки, специи, маринады).
При преобладании запоров в рацион включают вареные овощи, компоты из сухофруктов, частично фрукты и овощи в свежем виде, хлеб «Здоровье».
Хронический колит, медикаментозная терапия, физиотерапия, фитотерапия
При обострении хронического колита назначают короткими курсами антибактериальные или антипаразитарные препараты — антибиотики (ампициллин, тетрациклин, эритромицин и др.), плохо всасывающиеся в кишечнике сульфаниламиды (фталазол, сульгин и др.
), салазосульфаниламиды (сульфасалазин, салазопиридазин), бисептол, производные 8-оксихинолина (интестопан, нитроксолин и др.), производные нитрофурана (фуразолидон, фурадонин), невиграмон, метронидазол (трихопол).
При выборе препарата учитывают его переносимость больным, а также характер дисбактериоза (например, при преобладании в кишечной микрофлоре стафилококка показаны препараты нитрофуранового ряда, при преобладании протея — невиграмон, бисептол).
Одновременно для восстановления микрофлоры кишечника обязательно необходимо назначение бактериальных препаратов — колибактерин, бификол, бифидумбактерин. Наиболее эффективны препараты на основе жидких концентратов бифидо- и лактобактерий, к которым относятся препараты Бифидум БАГ и Трилакт.
Данные препараты отличаются от сухих пробиотиков тем, что содержат бактерии в физиологически активном состоянии; не содержат в своем составе красителей, консервантов, наполнителей и каких — либо других вспомогательных веществ. Удобная жидкая форма позволяет применять препараты как внутрь, так и в форме микроклизм.
Микроклизмы с жидким концентратом бифидобактерий Бифидум БАГ позволяют заселить бифидобактерии непосредственно в толстый кишечник; обладают противовоспалительным и регенерирующим действием, что позволяет быстро купировать воспалительные явления и восстановить слизистую. Жидкий концентрат бифидобактерий Бифидум БАГ по количеству живых бифидобактерий (титру) не имеет аналогов в мире (см.
сравнение пробиотиков). Что позволяет не только восполнить количество бифидобактерий, но и восстановить пристеночную микрофлору, биопленку на поверхности слизистой.
Применяют ферментные препараты, при болях — холинолитические (атропин, препараты белладонны, метацин и др.) и спазмолитические (папаверин, но-шпу, галидор и др.) средства.
При поносах показан имодиум, адсорбирующие средства, карбонат кальция, подогретые минеральные воды (Ессентуки №№4 и 20, Березовская), а также настои и отвары из лекарственных трав, обладающих вяжущим и противовоспалительным действием (плоды черники, черемухи, кора дуба, листья шалфея, соплодия ольхи и др.).
При запорах эффективны сорбит, минеральные воды (Ессентуки №17, Баталинская, Смирновская, Славяновская); послабляющим действием обладают лист сенны, кора крушины, плоды жостера, корень ревеня, морская капуста.
При упорных запорах рекомендуют отруби, которые перед употреблением заваривают крутым кипятком и настаивают, затем принимают в чистом виде или добавляют к пищевым продуктам, начиная с чайной ложки и доводя дозу до 1—2 столовых ложек 3 раза в день. При выраженном метеоризме в сборы лекарственных трав включают цветки ромашки, семена укропа, плоды тмина, стебли золототысячника и др.
В комплексе лечебных мероприятий важное место занимают седативные средства, психотерапия, иглоукалывание, а также физиотерапия (согревающие компрессы на живот, электрофорез хлористого кальция, новокаина, папаверина, грязелечение и др.).
- Хронический колит, санаторно-курортное лечение
- Санаторно-курортное лечение проводят в местных санаториях и на бальнеологических курортах (Друскининкай, Кавказские Минеральные Воды, Трускавец, Феодосия).
- Хронический колит, прогноз, профилактика
Прогноз при хроническом колите благоприятный. Однако длительный процесс с упорными запорами является фактором риска в отношении развития рака толстой кишки.
Профилактика включает предупреждение и своевременное лечение кишечных инфекций и интоксикации, рациональное применение антибактериальных средств при лечении различных заболеваний; профилактическое применение пробиотических препаратов при проведении лекарственной терапии.