Будесонид для ингаляций: инструкция по применению. отзывы, аналоги
Применение будесонида для ингаляции, инструкция к употреблению препарата
Будесонид – это препарат (из разновидностей гормональных), который используется для лечения заболеваний верхних дыхательных путей (бронхиальной астмы и болезни лёгких в более тяжёлой форме). Что же представляет собой данное лекарство?
Будесонид выпускается в нескольких формах, благодаря чему препарат очень удобен в применении:
Кроме того, в комплектацию входит ингалятор.
Действие Будесонида
Лекарство имеет противоаллергическое, успокаивающее действие, снимает воспаление раздражённых оболочек дыхательных путей.
После начала применения лекарственного средства на протяжении 24 часов могут наблюдаться приступы астмы. Первоначальный чётко выраженный эффект пациент ощущает после семи дней регулярного приёма медикамента.
Обратите внимание
Максимальный эффект Будесонида, наступает спустя несколько недель применения (по назначенной инструкции).
Данное лекарство быстро «выходит» из лёгких и пищеварительного тракта (около девяноста процентов выводится через печень). В кровеносную систему попадает не более двадцати процентов вещества. Наиболее сильный эффект ощущается через тридцать – пятьдесят минут после применения.
Как принимать Будесонид?
Препарат можно принимать только по назначению врача (после обследования и сдачи необходимых анализов). Дозировка лекарства и правила приёма зависят от состояния здоровья, возрастной категории пациента. Будесонид можно применять разными способами: как капли в нос, в виде ингаляций, вовнутрь и как наружное лекарство.
После того как наступило наиболее сильное действие лекарства (спустя несколько дней после постоянного лечения), нужно уменьшить количество приёмов до такого «уровня», чтобы поддерживать достигнутый эффект.
Оптимальным считается регулярное (в одно и то же время) принятие Будесонида один раз на двадцать четыре часа (лучше вечером, по 200–400 мкг).
Стандартная схема применения Будесонида (следуя инструкции) составляет 0,2 или 0,8 мг на сутки для взрослых (рассчитана на количество ингаляций от двух до четырёх). Для детей от шести лет разрешается 0,2 мг лекарства (не более, чем дважды в сутки).
Принимая Будесонид в виде ингаляции, нужно обязательно следовать указаниям доктора и назначенной им дозировке и частоте приёма.
Самостоятельно использовать данное лекарство нельзя, поскольку нужно учитывать препараты, которые принимались ранее (до Будесонида), непереносимость его отдельных компонентов (например, лактозы), совместимость с другими медикаментами, наличием противопоказаний и стадии сложности заболевания.
Использование Будесонида в виде ингаляций для детей
Количество варьируется в зависимости от сложности протекания заболевания. Также Будесонид можно применять как в форме порошка, так и суспензии.
При бронхиальной астме (приём лекарства дважды на протяжении суток):
- возраст от одного месяца до двух лет – не больше, чем 50–100 мкг;
- от двух до двенадцати лет – 100–200 мкг;
- от двенадцати до восемнадцати лет – 100–400 мкг;
Если присутствуют осложнения, то Будесонид применяют в таких дозах:
- до 200 мкг, если деткам до двух лет;
- не более 400 мкг – до двенадцати лет;
- не больше 1000 мкг для возрастной категории до восемнадцати лет.
В виде суспензии взрослым пациентам можно принимать не более чем 1000–2000 мкг (за двадцать четыре часа), а деткам от трёх месяцев до двенадцати лет – максимум 250-1000 мкг.
Следует описать правила использования Будесонида для малышей. В инструкции при нарушениях дыхания у малышей (даже новорождённых) применяют данный препарат в виде ингаляции:
- по 400 мкг дважды в сутки для новорождённых деток (ингаляции проводятся с помощью аэрозоля);
- по 500 мкг два раза в сутки (если для ингаляций используется небулайзер).
При применении Будесонида для ингаляций нужно помнить об осторожности и действовать строго по указанию врача.
Как правильно пользоваться ингалятором?
Для эффективного лечения необходимо придерживаться некоторых правил:
- прежде всего открыть упаковку с препаратом;
- далее, заполнить ингалятор нужным количеством лекарства (объем его зависит от длительности ингаляции, использования ингалятора, особенностей здоровья пациента).
- перед проведением ингаляции несколько раз струхнуть ингалятор для равномерного распределения лекарства внутри;
- один раз распылить порошок перед началом приёма;
- занять спокойное, удобное положение (сесть или стоять);
- делать глубокие, равномерные вдохи из ингалятора, чтобы лекарство поступало в органы дыхательной системы;
- не выдыхать в ингалятор (только вне его), если получился такой выдох, то легонько постучать им по столу;
- после окончания процедуры вытереть ингалятор сухой чистой тряпочкой и сложить в коробку.
При необходимости ингалятор и все его элементы моют чистой водой с использованием специальных средств (предусмотренных именно для такого рода приборов и чётко следуя инструкции по использованию).
Процедуры ингаляции лучше проводить до приёма пищи (приблизительно за час). Это снижает риск появления инфекций в ротовой полости и глотке (например, грибковых инфекций). Если грибок все же появился, то не следует прерывать процесс лечения. В таком случае помогут противогрибковые медикаменты.
После ингаляции обязательно нужно помыть лицо (особенно если использовалась маска), пополоскать рот (это делается для того, чтобы уменьшить риск раздражения слизистых оболочек рта и горла – хрипоты, кашля, ощущения сухости), почистить ингалятор.
Передозировка
При использовании Будесонида для ингаляций передозировка встречается очень редко. Такое возможно, если делать процедуры больше назначенного в инструкции количества раз и не придерживаться правил пользования приборами для ингаляции. Симптомы передозировки могут проявляться в виде нестандартных реакций организма на составляющие компоненты Будесонида:
- повышается риск «подхватить» различные инфекции (ослабевает иммунная защита организма);
- происходят гормональные сбои (нарушается выработка гормонов и соответственно их функции).
При появлении признаков передозировки нужно обратиться к врачу. Обычно специального лечения не требуется. Если необходимо, приём препарата можно продолжать, но уже придерживаясь правильных доз и количества (в сутки). Неприятные симптомы проходят через несколько дней.
Возможные побочные реакции
При лечении Будесонидом могут наблюдаться побочные действия (что случается редко). При возникновении каких-либо нестандартных реакций нужно прекратить приём лекарства и незамедлительно обратиться к своему лечащему доктору.
Среди негативных реакций на данный препарат выделяют:
- аллергическая (раздражённая) реакция слизистых оболочек органов дыхательных путей (рот, нос, трахея, горло);
- нарушение речи;
- симптомы простудных заболеваний (грипп, ОРВИ);
- раздражение кожных покровов (дерматит, экзема, прыщи);
- возможны отеки нижних и верхних конечностей, лица;
- заболевания глаз (глаукома);
- заболевания органов пищеварительного тракта (воспаление желудка – гастрит или язва);
- нарушения стула (запор или расстройство желудка);
- нарушения в работе нервной системы (изменчивое настроение – от депрессии, тревожности, апатии до чрезмерной радости);
- утомляемость, раздражённость;
- сонное состояние, упадок сил;
- бессонница, частые головные боли;
- сбои в гормональной системе (нарушения функций некоторых гормонов, менструальных циклов);
- уменьшение темпа роста (особенно это касается детей и подростков);
- потеря сознания;
- бывают кровотечения из носа;
- повышение давления;
- нарушение сердечного ритма (аритмия);
- развитие тромбоза;
- нарушение функций иммунной системы;
- диабет;
- увеличение веса.
При использовании Будесонида в виде ингаляций передозировка практически невозможна, так как в ингаляторе есть специальный дозатор, что уменьшает до минимума возможность каких-либо чрезмерных употреблений лекарства.
Приём вместе с другими лекарствами
Приём Будесонида и потребление алкогольных напитков (как указано в инструкции к лекарству) строго запрещено и опасно для здоровья, поскольку может спровоцировать кровотечения и острое воспаление органов пищеварительного тракта.
Будесонид вступает во взаимодействие с другими лекарствами. Поэтому начиная его принимать, нужно помнить об этом и обязательно ставить в известность лечащего врача. В первую очередь это касается медикаментов, действие которых направлено на лечение заболеваний глаз, опорно-двигательной системы (ломкость костей, отложение солей), органов пищеварения.
Важно
Не желательно комбинировать данное средство вместе с лекарствами от повышенного артериального давления, от нарушения функций печени, почек, при наличии проблем органов мочеполовой системы. Также следует учитывать риски и возможные последствия при одновременном приёме с антидепрессантами и иммунодепрессантами, есть риск нервных расстройств и повышения восприимчивости к различным инфекциям).
Не рекомендовано при лечении Будесонидом делать иммунизацию, поскольку при взаимодействии составляющих уменьшается эффективность прививки (организм недостаточно активно реагирует на введённую вакцину, соответственно выработка антител тоже нарушается).
Противопоказания для приёма Будесонида
Для данного лекарственного средства существует ряд противопоказаний.
К ним относятся:
- заболевания печени почек (цирроз, недостаточность);
- непереносимость организмом отдельных компонентов препарата;
- болезни кишечника, вызванные различными инфекциями;
- туберкулёз (в открытой форме);
- некоторые заболевания глаз;
- болезни опорно-двигательного аппарата;
- период беременности и кормления грудью;
- возраст детей до семи лет.
При перечисленных болезнях данное лекарство не разрешается, поскольку его составляющие действуют на процесс протекания болезни (симптомы обостряются, заболевание может протекать в более тяжёлой форме и труднее «поддаваться» лечению).
При воспалении лёгких – туберкулёзе (как в открытой, так и закрытой форме), приём Будесонида нежелателен. Но если врач принимает решение о лечении данным лекарством, то одновременно с Будесонидом принимаются и медикаменты для лечения туберкулёза.
Если диагностированы какие-либо болезни, вызванные инфекциями, в том числе и грибками, то лечение данным лекарским средством комбинируется с медикаментозным лечением противогрибковыми препаратами.
Если возникает необходимость приёма Будесонида (например, для беременных или кормящих мам, деток), только врач может назначить дозировку, длительность с учётом возможных рисков и потребности в употреблении данного средства.
Приём препарата в период беременности и лактации
При беременности и кормлении грудным молоком принимать данное лекарское средство нежелательно. Это обусловлено тем, что не проводились детальные исследования по этому вопросу. Будесонид может быть назначен беременным женщинам или кормящим мамам только доктором, если будет такая необходимость, а польза для мамы будет больше, чем возможный риск для малыша.
Если говорить об обычных дозах при применении Будесонида, то они не несут практически никакой опасности для будущей мамы и плода. При назначении больших доз (обострение заболевания) возможны (процент возникновения очень мал) такие побочные реакции, как: недостаточная масса тела будущего ребёнка, задержка развития, нарушение функций плаценты.
В грудном молоке при ингаляторном приёме наличие лекарства не обнаруживалось. Это свидетельствует о том, что при приёме Будесонида его возможное количество в молоке очень низкое.
Совет
Будесонид для ингаляций – достаточно действенное лекарственное средство. Спектр его действия широк. Оно выпускается в разных формах (спреи, порошок для ингаляций, раствор, таблетки, капли).
Это даёт возможность доктору подобрать наиболее оптимальный и качественный вариант лечения для пациента.
Данное лекарство влияет на органы дыхательной системы, используется для лечения бронхиальной астмы и заболеваний лёгких.
Будесонид назначается при более тяжёлых стадиях заболеваний. Применяться может только по назначению лечащего врача и со строгим соблюдением указанных в инструкции норм дозировки препарата. Лекарство имеет побочные эффекты, противопоказания, правила комбинирования с другими медикаментами разного действия (на различные органы и системы).
По сравнению с другими вариантами (формами) Будесонида, применение его в виде ингаляции имеет наименьшее количество возможных побочных эффектов, случаев передозировки. Кроме того, большое значение имеет и возраст пациента (в первую очередь это касается детей и людей старшего, пожилого, возраста).
Будесонид для ингаляций инструкция по применению
Будесонид — ингаляционный глюкокортикостероид, который оказывает местное противовоспалительное, антиэкссудативное и противоаллергическое действие. Применяется при болезни Крона, бронхиальной астме и обструктивной болезни легких хронического типа.
Международное название препарата: Будесонид (Budesonide)
Фармакотерапевтическая группа: Ингаляционный глюкокортикостероид
Действующее вещество: Будесонид
Производители препарата: «Орион Корпорейшн ОРИОН ФАРМА» 02200 Эспоо, Финляндия, ООО «Фармакор Продакшн»
Состав
Каждая доза содержит 0,2 мг активного вещества – будесонида.
Вспомогательное вещество: моногидрат лактозы – 7,8 мг
Форма выпуска
Будесонд выпускается в виде дозированного порошка для ингаляций. В одной дозе содержится 200 мкг (0,2 мг) будесонида. В картонной пачке находиться 1 ингалятор из полимерного материала и 200 доз в ламинированных пакетах, сделанных из алюминиевой фольги.
Лечебный эффект препарата
Будесонид оказывает местное антиэкссудативное, иммунодепрессивное, противоаллергическое и противовоспалительное действие на слизистую оболочку дыхательных путей.
Препарат улучшает контроль течения бронхиальной астмы. Могут происходить приступы астмы в пределах 24 часов с момента начала терапии этим препаратом.
Максимальный терапевтический эффект достигается спустя несколько недель непрерывного применения препарата.
Назначение препарата
Препарат назначается при бронхиальной астме легкой, средней и тяжелой формы. Применяется ингалятор в качестве безопасной терапии, при недостаточном эффекте бета20адреностмуляторов и кетотифена, а так же для снижения дозы пероральных ГКС.
Будесонид принимается для терапии хронической обструктивной болезни легких.
Интраназально препарат применяется в период сезонного или же круглогодичного ринита аллергического характера.
Противопоказания препарата
- гиперчувствительность или индивидуальная непереносимость активного вещества, лактозы и других вспомогательных веществ препарата;
- заболевания органов дыхания грибкового происхождения;
- туберкулез на стадии активности;
- детский возраст до 6 лет;
С предельной осторожностью и только по рекомендации врача назначают препарат:
- при циррозе печени;
- при глаукоме;
- при гипотиреозе;
- при герпесе губ и глаз;
- лицам, страдающим от остеопороза;
- при сахарном диабете;
- при вирусных инфекциях дыхательных путей;
- при гипертрофической обструктивной кардиомиопатии;
- пациентам, страдающим от ишемической болезни сердца;
- при хронической декомпенсированной сердечной недостаточности;
- при тяжелой форме артериальной гипертензии;
- в период лактации;
- на всех этапах беременности;
- при аневризме;
- при тахиаритмии;
- при выраженном феохромоцитозе.
Инструкция по применению Будесонида
Схему приема препарата назначает специалист в зависимости от типа заболевания и возраста пациента.
Обычно ингаляционный Будесонид применяется взрослыми по 200-800 мкг в сутки за 2-4 ингаляции. Дети старше 6 лет принимают по 1 ингаляции (200 мкг) в день, максимально разрешается 2 ингаляции в сутки.
Основные правила пользования ингалятором:
Предостережения и рекомендации
При терапии порошком Будесонидом для ингаляций следует соблюдать особые указания:
- избегать попадания препарата в глаза;
- детям принимать с осторожностью и под присмотром врача, т.к. высокие дозы препарата могут замедлить скорость роста и уменьшению гидрокортизона. Рекомендуется контролировать эти показания;
- после применения Будесонида рекомендуется полоскать ротовую полость водой для снижения риска развития кандидозного стоматита;
- при пропуске дозы необходимо применить ингаляцию как можно скорее, оставшиеся дозы использовать в тот же день, разделяя прием на равные промежутки времени;
- Будесонид нельзя подвергать воздействию прямых лучей солнца или замораживать. Соблюдать все правила обращения с баллоном и его утилизации;
- при охлаждении баллона рекомендуется достать его из полимерного корпуса и согреть в руках, поскольку при низкой температуре эффективность препарата снижается;
- после отмены препарата необходимо длительное наблюдение за пациентом и его функцией дыхания.
Побочные эффекты
В большинстве случаев Будесонид для ингаляций хорошо переносится организмом, но существуют данные о появлении таких нежелательных эффектов:
- тахикардия;
- тремор;
- мышечные судороги;
- кашель;
- головная боль и головокружения;
- раздражения слизистой рта и глотки;
- оральный кандидоз;
- беспокойство;
- хрипота;
- тошнота;
- нарушение сна;
- при повышенной чувствительности к составу препарата возникали синяки и кровоподтеки;
- в редких случаях возникал кожный зуд, бронхоспазм, депрессия, крапивница, катаракта, экзантема, повышение давления глазного яблока, задержка роста у детей.
Если начинают беспокоить вышеперечисленные симптомы, то необходимо срочно прервать лечение Будесонидом и обратиться за рекомендацией к врачу.
Передозировка препаратом
Токсические реакции при передозировке Будесонидом отмечаются кране редко. Но при длительном приеме препарата в высоких дозах может разиться системная реакция на глюкокортикостероиды:
- чувствительность к инфекциям;
- развитие гиперкортицизма;
- снижение функции надпочечников;
- атрофия коры надпочеников.
Совместимость Будесонида для ингаляций с другими препаратами и алкоголем
Информация о взаимодействии препаратов с ингаляционной формой Будесонида отсутствуют. Хотя следует ожидать, что Фенобарбитал, Фенитоин, Рифампицин и другие подобные препараты снижают эффективность действия Будесонида. Эстрогены и метандростенолон усиливают действие Будесонида.
Условия хранения и сроки годности
Будесонид для ингаляций необходимо хранить в сухом месте вдали от доступа детей. Температура воздуха не должна превышать 30 градусов Цельсия. Защищать баллончик от замораживания или прямого попадания солнечных лучей. Срок годности – 3 года с момента выпуска, после открытия необходимо использовать препарат в течение 6 месяцев.
Будесонид для ингаляций аналоги
Структурные аналоги препарата Будесонид порошок для ингаляций: Бенакорт, Пульмакорт Турбухалер, Циклокапс, Тафен Новолайзер, Цикортид, Новопульмон Е Новолайзер.
Будесонид цена
Средняя цена препарата Будесонид порошок для ингаляций – 1100 рублей.
Будектон: инструкция, отзывы, аналоги, цена в аптеках
Будектон – препарат для ингаляционного применения для лечения бронхиальной астмы. Будесонид является синтетическим глюкокортикостероидом (ГКС) для ингаляционного применения, практически не обладающим системным действием. Будесонид оказывает противовоспалительное, противоаллергическое и иммунодепрессивное действие.
Повышает продукцию липокортина, являющегося ингибитором фосфолипазы А2, тормозит высвобождение арахидоновой кислоты, угнетает синтез продуктов метаболизма арахидоновой кислоты – циклических эндоперекисей и простагландинов.
Предупреждает краевое скопление нейтрофилов, уменьшает воспалительную экссудацию и продукцию цитокинов, тормозит миграцию макрофагов, снижает выраженность процессов инфильтрации и грануляции, образование субстанции хемотаксиса (что объясняет эффективность при «поздних» реакциях аллергии); тормозит высвобождение из тучных клеток медиаторов воспаления (немедленная аллергическая реакция). Увеличивает количество «активных» β-адренорецепторов, восстанавливает реакцию больного на бронходилататоры, позволяя уменьшить частоту их применения, уменьшает отек слизистой оболочки бронхов, продукцию слизи, образование мокроты и уменьшает гиперреактивность дыхательных путей. Повышает мукоцилиарный транспорт.Время начала терапевтического эффекта после ингаляции одной дозы препарата составляет несколько часов. Максимальный терапевтический эффект достигается через 1-2 недели после начала терапии. При регулярном применении у пациентов с бронхиальной астмой будесонид уменьшает выраженность хронического воспаления в легких, и таким образом улучшает легочную функцию, течение бронхиальной астмы, снижает гиперреактивность бронхов и предупреждает обострения заболевания.
Фармакокинетика
Будесонид быстро и полностью абсорбируется после ингаляции, при этом максимальная концентрация в плазме крови достигается через 30 минут после начала ингаляции. После ингаляции будесонида с учетом оседания препарата на слизистой ротоглотки абсолютная биодоступность составляет 73%.
Обратите внимание
Объем распределения составляет 3 л/кг. Связывание с белками плазмы составляет 88%. Системный клиренс ингаляционно введенного препарата – 0,5 л/мин.После всасывания будесонид подвергается интенсивной биотрансформации (более 90%) в печени с образованием метаболитов с низкой глюкокортикостероидной активностью.
Глюкокортикостероидная активность основных метаболитов 6β-гидроксибудесонида и 16α-гидроксипреднизолона составляет менее 1% глюкокортикостероидной активности будесонида. Будесонид обладает высоким системным клиренсом (около 1,2 л/мин) и коротким периодом полувыведения (2,8 часа).
Будесонид метаболизируется в основном с участием фермента CYP3A4.Выводится через кишечник в виде метаболитов – 10%, почками – 70%.Фармакокинетика будесонида пропорциональна величине вводимой дозы препарата.
Фармакокинетика в особых клинических случаяхКонцентрация будесонида в плазме крови повышается у пациентов с заболеваниями печени.
Показания к применению:
Показаниями к применению препарата Будектон являются:- бронхиальная астма, требующая поддерживающей терапии глюкокортикостероидами;- хроническая обструктивная болезнь легких (ХОБЛ).
Способ применения:
Будектон предназначен для ингаляционного применения. Препарат нельзя принимать внутрь. Препарат представляет собой капсулы, содержащие порошок для ингаляций, который следует применять только с помощью специального устройства, входящего в комплект упаковки. Из-за разрушения капсулы маленькие кусочки оболочки в результате ингаляции могут попасть в рот или горло. Для того, чтобы свести данное явление к минимуму, не следует прокалывать капсулу более 1 раза. Вынимать капсулу из блистерной упаковки следует непосредственно перед применением.1 доза препарата (200 мкг или 400 мкг) соответствует 1 ингаляции.
Дозы подбираются индивидуально, в зависимости от тяжести заболевания и реакции пациента. Обычная рекомендуемая доза Будектона составляет 200-1600 мкг в сутки.
После стабилизации состояния пациента необходимо подобрать поддерживающую дозу, которая должна соответствовать самой низкой эффективной дозе.
Взрослым и детям в возрасте от 12 лет: по 200 мкг будесонида 1-2 раза в сутки. Максимальная суточная доза – 1600 мкг будесонида.Детям в возрасте от 6 до 12 лет: по 200 мкг будесонида 1-2 раза в сутки. Максимальная суточная доза – 800 мкг будесонида, разделенная на несколько приемов. Прием препарата необходимо осуществлять только под контролем взрослых.
Препарат выявляет противовоспалительное действие, поэтому его следует применять постоянно и регулярно даже после улучшения состояния пациента. Как правило, Будектон назначается для длительного курса лечения, который определяется индивидуально.Иногда из-за большого количества секрета бронхов доступ препарата в зону воспаления может быть затруднен.
В таких случаях рекомендуется предварительное проведение короткого курса лечения ГКС для перорального применения. Ингаляции проводят после постепенного снижения дозы пероральных ГКС.Если пациент принимает ГКС для перорального применения, его переводят на лечение препаратом Будектон в стабильной фазе заболевания. Отмену ГКС проводят постепенно.
В течение 7-10 дней необходимо сочетать пероральный прием ГКС в подобранной дозе и ингаляции препаратом Будектон в высоких дозах (до 1600 мкг в сутки). Затем дозу ГКС постепенно снижают на 2,5 мг преднизолона каждые 1-2 недели.
Важно
При обострении клинической симптоматики во время острых респираторных заболеваний дыхательных путей следует назначить антибиотикотерапию. Может также понадобиться коррекция дозы препарата Будектон или пероральное назначение ГКС.Хроническая обструктивная болезнь легких: рекомендуемая доза будесонида составляет 400 мкг 2 раза в сутки.
Пациентам, имеющим позитивный ответ на лечение в течение первых 3-6 месяцев терапии Будектоном, препарат применяют на протяжении длительного времени.Правила проведения ингаляцийУ детей и подростков ингаляции Будектона следует проводить под наблюдением взрослых. Необходимо убедиться, что ребенок правильно выполняет технику ингаляции.
Полоскание ротовой полости водой после ингаляции будесонида может предотвратить раздражение слизистой рта и глотки, а также снизить риск развития системных нежелательных явлений.
Инструкция по применению устройства для ингаляций
1. Снять колпачок с устройства для ингаляций.2. Крепко держать устройство для ингаляций за основание и повернуть мундштук в направлении стрелки.3. Поместить капсулу в ячейку, находящуюся в основании устройства для ингаляций (она имеет форму капсулы). Следует помнить, что вынимать капсулу из блистерной упаковки нужно непосредственно перед проведением ингаляции.4. Повернув мундштук, закрыть устройство для ингаляций.5. Держа устройство в строго вертикальном положении, один раз надавить до конца на красные кнопки, имеющиеся по бокам. Затем отпустить их.На данном этапе при прокалывании капсулы она может разрушиться, вследствие чего маленькие кусочки оболочки могут попасть в рот или горло. Для того, чтобы капсула не разрушалась полностью, следует выполнять следующие требования: не прокалывать капсулу более одного раза; соблюдать правила хранения; вынимать капсулу из блистера только непосредственно перед проведением ингаляции.6. Сделать полный выдох.7. Взять мундштук в рот и слегка откинуть голову назад. Плотно обхватить мундштук губами и сделать быстрый, равномерный, максимально глубокий вдох. При этом пациент должен услышать характерный дребезжащий звук, создаваемый вращением капсулы и распылением порошка. Если характерного звука не было, то надо открыть устройство для ингаляций и посмотреть, что произошло с капсулой. Возможно, она застряла в ячейке. В этом случае нужно аккуратно извлечь капсулу. Ни в коем случае не пытаться высвободить капсулу путем повторных нажатий на кнопки по бокам.
8. Если при вдыхании слышен характерный звук, следует задержать дыхание как можно дольше. В это же время вынуть изо рта мундштук. Затем сделать выдох.
Открыть устройство и посмотреть, не остался ли в капсуле порошок.
Если в капсуле остался порошок, проделать повторно действия, описанные в пунктах 6-8.9. После окончания процедуры ингаляции открыть устройство, вынуть пустую капсулу, закрыть мундштук и закрыть устройство колпачком.
Для удаления остатков порошка следует протереть мундштук и ячейку сухой тканью. Можно также пользоваться мягкой кисточкой.
Побочные действия:
Со стороны эндокринной системы: редко – подавление функции коры надпочечников, синдром Кушинга, гиперкортицизм, задержка роста у детей и подростков.Со стороны органа зрения: редко – катаракта, глаукома.Аллергические реакции: редко – реакции гиперчувствительности, сыпь, крапивница, ангионевротический отек, зуд.
Со стороны ЦНС: редко – необычное поведение, включая депрессию (описано у детей).Со стороны костно-мышечной системы: снижение минеральной плотности костной ткани.
Совет
Со стороны дыхательной системы: часто – кашель; редко – парадоксальный бронхоспазм, кандидоз слизистой оболочки полости рта и гортани, раздражение глотки, дисфония, исчезающая после прекращения терапии будесонидом или снижения дозы препарата.
Противопоказания:
Противопоказаниями к применению препарата Будектон являются: повышенная чувствительность к любому компоненту препарата; активная форма туберкулеза; детский возраст до 6 лет.
Беременность:
Применение препарата Будектон у этой категории пациентов возможно только в случае, если ожидаемая польза терапии для матери превышает потенциальный риск для плода или грудного ребенка.
Взаимодействие с другими лекарственными средствами:
В результате очень низкой концентрации в плазме крови, что достигается ингаляционным приемом, клинически существенное взаимодействие с другими лекарственными средствами в целом маловероятно.
Однако применение препарата Будектон вместе с ингибиторами CYP3A4 (например, итраконазолом, кетоконазолом, ритонавиром, нелфинавиром, амиодароном, кларитромицином) может привести к снижению метаболизма будесонида и повышению его системной концентрации.
При назначении будесонида вместе с ингибиторами CYP3A4 следует регулярно контролировать функцию коры надпочечников и при необходимости изменять дозу будесонида.
При применении будесонида вместе с препаратами, индуцирующими CYP3A4 (например, рифампицином, фенобарбиталом, фенитоином), возможно повышение метаболизма будесонида и снижение его системной концентрации.Метандростенолон, эстрогены усиливают действие будесонида.
Передозировка:
При лечении в соответствии с инструкцией по применению острая передозировка препаратом Будектон, которая требует мер по ее устранению, фактически невозможна.Однократная ингаляция большого количества препарата может привести к временному подавлению функции гипоталамо-гипофизарно-надпочечниковой системы, что не требует экстренной терапии. При передозировке будесонидом лечение может быть продолжено в дозах, достаточных для поддержания терапевтического эффекта.
Условия хранения:
Хранить в защищенном от влаги месте при температуре не выше 25ºС.Хранить в недоступном для детей месте!
Форма выпуска:
Будектон – капсулы с порошком для ингаляций.10 капсул в блистере.6 блистеров вместе с листком-вкладышем и с устройством для ингаляций в картонной коробке.
Состав:
Будектон 200 мкг капсула содержит активное вещество: будесонид 200 мкг.Вспомогательное вещество: лактозы моногидрат.Состав капсулы: желатин, железа оксид красный, титана диоксид.
Будектон 400 мкг капсула содержит активное вещество: будесонид 400 мкг.
Вспомогательное вещество: лактозы моногидрат.Состав капсулы: желатин, железа оксид черный, железа оксид красный, титана диоксид.
Дополнительно:
Следует проинформировать больных о том, что препарат предназначен не для купирования приступов, а для регулярного ежедневного профилактического применения даже при отсутствии симптомов бронхиальной астмы.
При развитии парадоксального бронхоспазма следует сразу же прекратить применение Будектона, оценить состояние пациента и при необходимости назначить терапию другими лекарственными препаратами.
Парадоксальный бронхоспазм необходимо немедленно купировать с помощью β2-адреномиметика короткого действия. Пациенты должны всегда иметь в распоряжении ингалятор с β2-адреномиметиком короткого действия для купирования резких обострений бронхиальной астмы.Следует проинформировать больных о необходимости обращения к врачу при ухудшении состояния (повышении потребности в бронходилаторах короткого действия, усилении приступов одышки). В таких случаях необходимо провести обследование пациента и рассмотреть вопрос о возможности увеличения дозы ингаляционных или пероральных ГКС.Для снижения риска развития кандидозной инфекции полости рта и глотки пациент должен тщательно полоскать рот водой после каждой ингаляции препарата. При развитии кандидозной инфекции полости рта и глотки возможно проведение местной противогрибковой терапии без прекращения лечения Будектоном.Необходимо регулярно контролировать динамику роста детей и подростков, получающих длительную терапию ингаляционными ГКС. При задержке роста следует рассмотреть необходимость снижения дозы ингаляционных ГКС (назначение в минимальной эффективной дозе) и направления ребенка на консультацию к аллергологу. Отдаленные последствия задержки роста (влияние на окончательный рост взрослого) у детей, получающих терапию ингаляционными ГКС, не изучены.При назначении ингаляционных ГКС в высоких дозах или в течение длительного периода времени возможно развитие системных нежелательных явлений (однако реже, чем при применении пероральных ГКС).При переводе пациентов с системных ГКС на ингаляционную терапию Будектоном могут проявляться такие реакции, как аллергический ринит, экзема, заторможенность, боль в мышцах и суставах, иногда тошнота и рвота, которые раньше подавлялись приемом системных ГКС. Лечение указанных реакций следует проводить антигистаминными препаратами или местными ГКС.Данные о влиянии препарата Будектон на способность к управлению автотранспортом и/или другими механизмами отсутствуют.Препарат не рекомендуется назначать детям в возрасте до 6 лет.
Будесонид-натив для ингаляций: инструкция по применению

Будесонид — это глюкокортикостероид, который назначается для осуществления ингаляций при болезни Крона, астме по бронхиальному типу и обструкционных заболеваниях дыхательного аппарата. Препарат борется с воспалениями, препятствует образованию жидкости и нейтрализует симптомы аллергии. Этот гормональный медикамент применяют строго по инструкции.
Состав и форма для применения
В состав входят:
По внешнему виду это прозрачная жидкость с легким желтым оттенком. Иногда присутствует опалесценция.
Если покупное средство имеет другие характеристики, то его нельзя использовать.
Будесонид выпускается как порошок для ингаляционного использования. К каждой единице продукции прилагается полимерный ингалятор. При его помощи можно дозировать расход активного вещества.
Показания к применению
Budesonide применяют в достаточно редких нарушениях работы легких. Лекарство применяют для лечения следующих патологических процессов:
- Бронхиальная астма. Активное вещество помогает снять отек слизистых структур бронхов, предупреждает выделение мокроты, что дает возможность больному свободно осуществлять дыхание благодаря чистого просвета в бронхах. Если болезнь находится в острой стадии, либо протекает с множественными осложнениями, то из-за плохой абсорбции Будесонид не справляется со спазмом. Поэтому медикамент применяют только при легких стадиях астмы.
- Бронхит с хроническим течением. Данное заболевание отличается повышенной продукцией жидкости и отеком тканей бронхов. Препарат снимает воспалительные процессы, нормализует воздухообмен внутри бронхиального просвета. Будесонид назначают в комплексе с отхаркивающими средствами и медикаментами с антибактериальной активностью.
- Бронхоэктатическая болезнь. При этой разновидности нарушения работы дыхательного аппарата присутствует процесс воспаления, и происходит выделение большого количества слизи с примесями гноя. Эти признаки можно диагностировать при откашливании. Ингаляция позволяет облегчить общее состояние пациента и снять процесс воспалительного характера.
При таких патологических процессах легочного аппарата, как пневмония крупозного типа с инфекционной этиологией или поражениях обоих легких, советуют назначать препараты влияющие на патогенные микроорганизмы и купирующие отек слизистой.
Побочные эффекты и ограничения
Все лекарственные препараты имеют ограничения к использованию. Будесонид также не является исключением. Его нельзя применять в следующих случаях:
- высокая чувствительность к веществам в составе;
- микозы, локализованные в дыхательном аппарате;
- возраст до шести лет.
Осторожность необходимо соблюдать, если больной входит в группу риска и у него диагностированы такие заболевания, как:
- сбои в работе печени;
- глаукома;
- снижение функции щитовидной железы;
- вирус герпеса в крови;
- остеопороз;
- диабет по сахарному типу;
- острые вирусные инфекции;
- заболевания сердечной мышцы;
- гипертоническая болезнь с тяжелым течением;
- вынашивание ребенка или период лактации;
- неустойчивый пульс;
- заболевания надпочечников.
Если у пациента имеется одно из вышеперечисленных заболеваний, то перед применением нужно проконсультироваться с врачом.
Побочные действия
После использования медикамента иногда могут возникнуть следующие нежелательные проявления:
- приступы кашля;
- осиплость голоса;
- спазм бронхов;
- чувство тошноты и позывы к рвоте;
- изменения восприятия вкусовых качеств пищи;
- краснота на кожных покровах;
- у детей может повлиять на рост и поведение.
Вероятность появления этих осложнений на ингаляционное средство намного ниже, чем для других форм. Наполнителем служит лактоза, которая содержит молочные белки. Они могут привести к развитию аллергической реакции, если пациент страдает ее непереносимостью.
Все осложнения после приема приведены по частоте их возникновения у больных после использования.
Как использовать ?
Будесонид применяют в соответствии со всеми приведенными рекомендациями производителя, которые обозначены в инструкции. Нужно аккуратно открыть флакон с препаратом и заполнить небольшим количеством небулайзер. Далее процесс ингаляции осуществляют по указаниям к используемому прибору.
Объем прохождения зависит от некоторых факторов:
- времени проведения манипуляции;
- наполненности камеры небулайзера и его показателей;
- использование больным маски или другого оборудования;
- физиологических данных пациента.
Для обеспечения желаемого эффекта и снижения риска появления осложнений, важно соблюдать рекомендации:
- после каждой процедуры прополаскивать рот водой;
- при использовании маски нужно проверять плотность ее прилегания к лицу;
- по завершении манипуляции нужно хорошо мыть лицо;
- части ингалятора, которые прилегают к лицу, обрабатывают после использования.
Если средство в порошке, то необходимо его правильно разводить. Как это сделать написано в инструкции.
Будесонид для ингаляций необходимо использовать по инструкции к применению. Обычно назначают не более двух процедур по 1-2 дозы. Максимальная доза в сутки 1,6 мг для взрослых, 0,4 мг для детей.
Это ориентировочные данные для ознакомления. Схему лечения врач подбирает в зависимости от заболевания и общего состояния организма. Разводить необходимо строго по этим показаниям
Использование препарата для вдыхания
Препарат был разработан для лечения патологий легких, поэтому его используют особым образом. Ингаляционных средств известно достаточно много, но все они схожи по типу действия.
Все препараты данной группы вводятся небулайзером. Этот аппарат помогает контролировать концентрация и объем. Для купирования приступа легочных заболеваний хватает одной порции средства.
Обратите внимание
Будесонид натив для ингаляций в этом случае применять удобнее. Эта форма запатентована российскими производителями. Будесонид натив содержит порошок активного вещества. В небулайзер необходимо загрузить кассету с ингредиентом, при вдыхании средство доходит до легких.
Некоторые изготовители предлагают медикамент в виде аэрозоля. Название, присваиваемое им, может отличаться, но во всех средствах активным действующим веществом служим глюкокортикостероид. Поэтому важно помнить о максимальной дозировке Будесонида. В ином случае может возникнуть передозировка препаратом.
Продолжительность терапии
Взрослым разрешается применять будесонид около 15 дней. Но только если это интенсивное лечение, которое заключается в нейтрализации отека тканей и восстановлении обмена газами в дереве бронхов. После такого лечения пациенту нужно воздержаться от ингаляций 10 дней. После чего можно провести профилактическую терапию с применением невысоких концентраций средства.
Детям
Пациентам, не достигшим 16 лет, раствор Будесонида для вдыхания не назначают. После достижения этого возраста можно осуществлять процедуры с дозами в интервале от 0, 25 до 0, 5 мг средства.
Беременным
Женщинам, которые вынашивают ребенка, нельзя применять раствор для вдыхания совсем. Можно это сделать только в экстренной ситуации, когда имеется угроза жизни матери и плода и нельзя использовать безопасные аналоги. Для таких ситуаций применяют 02, 25 -1 мг средства.
Нельзя самостоятельно подбирать дозу и длительность лечения детям и беременным. Срок терапии препаратом составляет обычно не более 10 дней.
Условия хранения
Хранить препарат Будесонид необходимо в изолированном от солнечных лучей с низкой влажностью, недоступном для детей. Температура не должна подниматься выше 25 градусов.
Срок годности
Будесонид порошок для ингаляций применяется в течении 3 лет с момента изготовления. Позже даты, приведенной на упаковке budesonide нельзя применять.
Как отпускается
Фармацевт имеет право отпускать препарат только по рецепту от врача.
Цена
Цена варьируется в каждой аптечной сети. Средняя стоимость составляет примерно 1100 рублей.
Отзывы
Среди подобных средств для ингаляций будесоноид является самым назначаемым. В большинстве случаев отзывы о его использовании положительного характера.
Несмотря на то, что больные астмой полностью не излечиваются, они после курса лечения чувствует значительное облегчение. Препарат помогает добиться продолжительной ремиссии.
Местное применение Будесонида снижает частоту появления побочных эффектов, которые возникают часто при лечении глюкокортикостериодами, к минимуму.
Препарат иногда можно применять и женщинам в период ожидания ребенка при жизненной необходимости.
Единственным минусом является цена, которая немного выше аналогов.
Итоги
По всем характеристикам этот препарат обходит аналоги. Но риск развития осложнений присутствует. Поэтому лечение Будесонидом назначает врач.
Будесонид для ингаляций, инструкция по применению

Под воздействием Будесонида происходит уменьшение бронхиальной обструкции. Действие препарата обусловлено его способностью угнетать высвобождение медиаторов аллергии и воспаления, а также способствовать уменьшению реактивности дыхательных путей. Будесонид значительно уменьшает одышку, кашель, снижает количество приступов удушья.
Форма выпуска, состав
В инструкции по применению к препарату для ингаляций Будесонид указано, что данное лекарственное средство выпускается в форме:
- Раствора для ингаляций (0,025 мг/мл, 0,5мг/мл), во флаконах по 2 мл. Препарат представляет собой бесцветную или бледно желтую жидкость с примесями опалесценции.
- Дозированного порошка для ингаляций (200 мг), по 200 доз в ингаляторе, изготовленном из полимерных материалов. На дозирующей части ингалятора есть крышка с фиксатором, на боковой – счетчик, который показывает оставшееся количество лекарства. В самом ингаляторе находится порошок, окрашенный в белый цвет.
- Также существует суспензия для ингаляций Будесонид, которая представлена в аптеках под торговым названием Буденит Стери-Неб. Данное средство представляет собой мелкодисперсную суспензию, окрашенную в белый цвет, запах отсутствует.
Фармакологическое действие
При местном использовании Будесонид способствует оказанию противовоспалительного воздействия на слизистые оболочки дыхательных путей.
Первый положительный эффект проявляется спустя несколько часов/сутки после применения препарата, максимального терапевтического воздействия удается достичь спустя 7-14 дней регулярного использования лекарства.
Активный компонент будесонид также оказывает следующие фармакологические эффекты:
- Предотвращает высвобождение арахидоновой кислоты (медиатора воспалительного процесса).
- Способствует уменьшению воспалительной экссудации и восстановлению реакции бронхов на воздействие бронходилататоров (лекарственных средств, расслабляющих мышечные стенки бронхов и увеличивающих их просвет), снижая потребность пациента в их использовании.
- Способствует уменьшению отека слизистых оболочек, продукции слизи с последующим выделением мокроты, а также гиперактивности дыхательной системы.
- Помимо этого, использование лекарства способствует оказанию иммунодепрессивного и противоаллергического воздействия.
Осуществление ингаляций предотвращает приступы бронхиальной астмы, но не купирует острые приступы бронхоспазмов.
Действующее вещество отличается низкой абсорбцией. После проведения процедуры ингаляции чуть больше 20% препарата попадает в мелкие бронхи. Другая часть активного компонента попадает в желудочно-кишечный тракт и в дальнейшем трансформируется в печени до неактивных метаболитов. Максимальной концентрации удается достичь спустя 15-45 минут после проведения процедуры.
Период полувыведения составляет 3 часа, выведение осуществляют преимущественно почки, в незначительной степени – кишечник.
Показания
Будесонид используют в ходе комплексного лечения таких заболеваний:
- Бронхиальная астма, требующая продолжительного использования кортикостероидов.
- Хроническая обструктивная болезнь легких.
Перед началом использования препарата необходимо обязательно проконсультироваться с врачом.
Противопоказания
Раствор Будесонид не рекомендовано использовать при индивидуальной непереносимости компонентов препарата, в также в ходе терапии пациентов младше 16 лет.
Порошок для ингаляций не используют при:
- непереносимости активного или вспомогательных компонентов;
- лечении пациентов младше 6 лет;
- редких наследственных патологиях (непереносимости лактозы, дефиците лактазы, глюкозо-галактозной мальабсорбции, поскольку в состав препарата входит лактоза).
Особой осторожности для всех лекарственных форм Будесонида требует лечение пациентов с туберкулезом, грибковыми, бактериальными или вирусными инфекциями органов дыхания, циррозом печени, глаукомой, гипотиреозом, остеопорозом.
Использование в период беременности
Использование Будесонида в период беременности и грудного вскармливания осуществляют с особой осторожностью. Препарат может быть рекомендован врачом только в том случае, если предполагаемая польза для матери превышает потенциальный риск для ребенка.
Побочные действия
Наиболее часто сообщалось о развитии кашля, сухости во рту, охриплости голоса, дисфонии, раздражения слизистых оболочек ротовой полости и глотки, кандидозного стоматита, тошноты, головной бои, сухости слизистой оболочки глотки.
В редких случаях поступали жалобы о кровоподтеках, истончении кожных покровов, неприятных вкусовых ощущениях, парадоксальных бронхоспазмах (для профилактики их развития рекомендовано дополнительное задействование бета2-адреномиметиков), эзофагальном кандидозе.
При использовании высоких дозировок препарата возможно развитие системных побочных реакций, связанных с истощением коры надпочечников, артериальной гипертензии, гипергликемии.
Способ применения
Раствор для ингаляций Будесонид следует использовать в соответствии с рекомендациями производителя, описанными в инструкции к лекарству. Необходимо открыть флакон с лекарством и залить необходимое количество через верхнее отверстие небулайзера. Дальнейший процесс ингаляции следует проводить в соответствии с указаниями к применению для прибора, который использует пациент.
Объем активного компонента, который поступает в легкие, зависит от ряда факторов:
Для того чтобы обеспечить оказание должного терапевтического эффекта и снизить вероятность развития осложнений, следует принимать во внимание следующие рекомендации:
- После каждой процедуры необходимо тщательно ополоснуть ротовую полость простой водой.
- Если в процессе ингалирования пациент использует маску, необходимо удостовериться, что она плотно прилегает к лицу. После каждой процедуры необходимо тщательно умывать лицо.
Особое внимание необходимо уделять очищению камеры небулайзера, маски и мундштука: их промывают теплой водой с использованием мягких моющих средств, учитывая рекомендации производителя.
Дозировка
Дозировку препарата подбирают в индивидуальном порядке.
Раствор
Начальная доза раствора для ингаляций Будесонид подбирается в зависимости от возраста пациента:
- Для взрослых при терапии бронхиальной астмы и хронической обструктивной болезни легких доза составляет 1-2 мг препарата в сутки. В дальнейшем может быть рекомендована поддерживающая дозировка: 0,5-4 мг/сутки.
- Пациентам старше 16 лет может быть рекомендована дозировка 0,25-0,5 мг/сутки, которая, в случае необходимости, может быть увеличена до 1 мг/сутки. Поддерживающая дозировка может составлять 0,25-2 мг/сутки.
После того как удалось достичь желаемого терапевтического эффекта, может быть рекомендован переход на минимальную эффективную дозу, которая требуется для стабильного самочувствия пациента. Для пациентов, в ходе терапии которых требуется быстрое достижение лечебного воздействия, может быть рекомендовано увеличение дозировки.
Порошок
Рекомендации относительно дозирования порошка для ингаляций Будесонид:
- Начальная дозировка для взрослых, пожилых и пациентов старше 12 лет в ходе терапии бронхиальной астмы легкой формы (2 ступень), а также в ходе терапии детей от 6 до 12 лет составляет 200-400 мкг/сутки. В случае необходимости, дозировка может быть увеличена до 800 мкг/сутки.
- В ходе терапии пациентов со среднетяжелой (3 ступень) и тяжелой (4 ступень) формой бронхиальной астмы начальная доза может составлять до 1600 мкг/сутки.
- При хронической обструктивной болезни легких дозировку подбирает врач в индивидуальном порядке, учитывая тяжесть течения болезни. Начальная доза может составлять 100-400 мкг дважды в сутки. Максимальная рекомендованная дозировка – 800 мкг дважды в день.
Подбор поддерживающей дозировки осуществляют с учетом течения болезни и оказанного терапевтического воздействия препарата. Дозировку корректируют до тех пор, пока не удается достичь стойкого фармакологического воздействия. После этого ее следует постепенно уменьшить до минимальной эффективной.
Если пациент использует препарат 1 раз в сутки, и у него наблюдаются проявления ухудшения самочувствия (при повышенной частоте использования бронходилататорами или в случае сохранения негативных проявлений со стороны органов дыхания), то может потребоваться увеличение дозировки кортикостероидов путем перехода на их применение дважды в сутки. При обнаружении такого состояния пациенту следует как можно скорее обратиться за консультацией к лечащему врачу.
Суспензия
Рекомендованная доза для взрослых и детей старше 12 лет составляет от 1 до 2 мг, разделенных на 2 использования. Поддерживающая дозировка подбирается индивидуально и может составлять от 0,5 до 4 мг в сутки.
Дозировка для детей от полугода до 12 лет составляет 0,25-0,5 мг препарата дважды в сутки. Поддерживающая – 0,25-2 мг в сутки.
Если рекомендованная дозировка не превышает 1 мг, то препарат можно использовать 1 раз в течение дня.
Лекарственное взаимодействие
Не рекомендовано использовать Будесонид одновременно с препаратами на основе кетоконазола, итраконазола, ритонавира, нелфинавира, циклоспорина, этинилэстрадиола, олеандомицина.
Подобное сочетание компонентов может повышать концентрацию активного вещества в плазме крови.
Для короткого курса лечения (7-14 дней) такое изменение концентрации может не иметь значительного клинического воздействия, однако, на фоне длительной терапии его необходимо учесть.
Важно
Если нет возможности избежать подобного сочетания лекарственных средств, необходимо как можно больше увеличивать промежутки времени между приемом препаратов и рассматривать возможность уменьшения дозировки препарата для ингаляций Будесонид.
При сочетании с фенобарбиталом, рифампицином, фенитоином наблюдается снижение эффективности кортикостероидов для системного воздействия.
У пациенток, которые одновременно с кортикостероидами принимали эстрогенные или стероидные контрацептивы, может наблюдаться повышение концентрации будесонида. Однако подобная фармакологическая реакция не наблюдается при сочетании этого препарата с низкими дозами комбинированных пероральных противозачаточных средств.
Дополнительные рекомендации
Употребление спиртных напитков во время терапии Будесонидом противопоказано. Алкоголь может способствовать снижению эффективности терапии при повышенном риске развития нежелательных побочных реакций со стороны органов желудочно-кишечного тракта.
Будесонид может быть использован в ходе терапии пациентов, которые, в силу различных причин, не могут использовать другие лекарственные формы ингаляционных кортикостероидов.
Для того чтобы снизить вероятность развития кандидозной формы стоматита, после применения Будесонида необходимо прополоскать рот водой. Нельзя допускать попадания Будесонида в глаза.
Если происходит переход с внутреннего приема кортикостероидов на Будесонид, уменьшение дозировки системных ГКС должно осуществляться очень медленно, с особой осторожностью и под наблюдением врача.
У пациентов, которые на протяжении длительного времени принимали системные кортикостероиды, может наблюдаться развитие синдрома псевдоревматизма. В таком случае может потребоваться временное увеличение дозировки кортикостероидов для внутреннего приема.
В некоторых случаях возможно развитие симптомов в виде головной боли, повышенной утомляемости, тошноты и рвоты. После того как произошла полная отмена приема кортикостероидов, пациенты должны находиться под наблюдением врача из-за риска развития недостаточности надпочечников. Также требуется провести оценку функционирования внешнего дыхания.
Будесонид не предназначен для самолечения. Приобрести лекарство можно после предъявления рецепта от лечащего врача.
Аналоги
Аналогами препарата Будесонид являются следующие лекарственные средства:
- Буденит (суспензия, ампулы для ингаляций).
- Бенакорт (порошок для ингаляций).
- Буденофальк (капсулы).
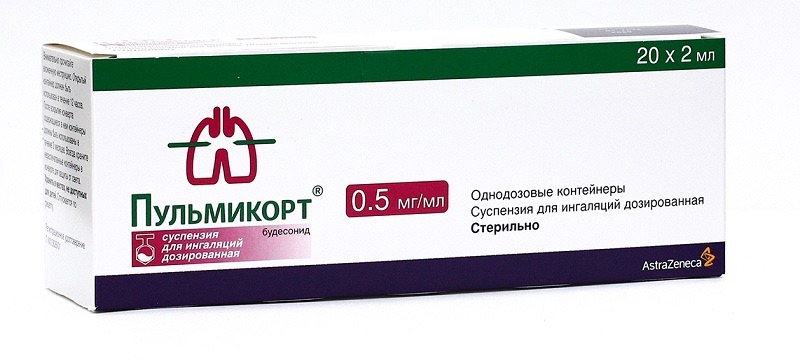
- Пульмикорт (суспензия, порошок для ингаляций).
При необходимости подбора замены рекомендовано предварительно проконсультироваться с врачом, согласовывая дозировку, кратность и продолжительность применения лекарства.
Будесонид для ингаляций не предназначен для терапии обострений астмы или бронхоспазмов. Для устранения этих состояний рекомендовано задействовать соответствующие схемы лечения.
Для того чтобы достичь желаемого лечебного воздействия, препарат необходимо использовать регулярно и без пропусков, в соответствии с рекомендациями производителя. Даже если пациента не беспокоят симптомы бронхиальной астмы, препарат следует использовать постоянно. Резкая отмена использования Будесонида для ингаляций не рекомендована.