Функциональная диарея
Диарея. Причины, типы и лечение диареи

Диарея (Понос) — расстройство функции кишечника, выражающееся в появлении жидких и обычно частых испражнений.
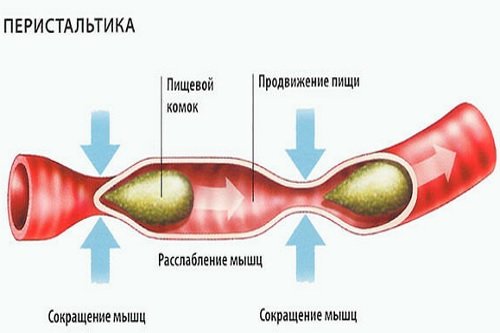
Диарея возникает от нарушений двигательной (перистальтики), всасывательной или секреторной (выделение пищеварительных соков) функций кишечника.
При диарее происходит увеличение в кале воды. При этом вес испражнений за сутки превышает 200г (или 200мл), что обусловливает увеличение частоты актов дефекации.
Больные под диареей (поносом) иногда понимают только увеличение частоты стула или эпизоды недержания кала.
При усиленной кишечной перистальтике испражнения будут более частые и жидкие, так как жидкое содержимое кишок при быстром движении не успевает всасываться в кровь.
Усиленная кишечная перистальтика может происходить при совершенно здоровом кишечнике: при чрезмерном волнении или страхе (т.наз.
«медвежья болезнь»), а также может возникать в зависимости от количества или качества пищи, которая рефлекторно вызывает усиление перистальтики.
Грубая растительная пища, дающая много неперевариваемых остатков (овощи, фрукты, особенно их кожура, хлеб с отрубями), жирная, трудно перевариваемая пища, недоброкачественная, с продуктами гниения, возбуждает кишечную перистальтику, в результате чего часто возникает диарея.
Иногда диарея вызывается недостаточным перевариванием пищи в желудке (например, при отсутствии в желудочном соке соляной кислоты).
При пониженной секреторной функции желудка, поджелудочной железы и печени недостаточно переваренная пища раздражает кишечник, усиливает его перистальтику и ведет к возникновению диареи.
В некоторых случаях диарея является защитно-приспособительной реакцией, при помощи которой из организма быстро выводятся вредные для него продукты (напр. при отравлениях недоброкачественной пищей, свинцом и др.).
Диареи могут быть Острыми и Хроническими. К хроническим, как правило, относят диареи, продолжающиеся более 2 месяцев или имеющие рецидивирующее течение.
При хронических поносах необходимо исключить болезни толстой кишки.
Причины диареи.
Частые причины рецидивирущей и постоянной диареи:
- Гастроэнтериты вирусные (rota, echo),
- Бактериальные (Salmonella,Campilobactersp),
- Паразитарные (Lamblia),
- Обусловленные токсинами (E.coli, Shigella sp.),
- Синдром раздраженного кишечника,
- Лекарства (антибиотики, магнийсодержащие антациды, бета-блокаторы, нестероиды),
- Колоректальный рак,
- Язвенный колит.
Менее частые причины диареи:
Редкие причины диареи:
- Нейропатия с поражением вегетативной нервной системы,
- Тропическая спру,
- Ишемический колит,
- Болезнь Аддисона,
- Гипопаратиреоз,
- Амилоидоз,
- Болезнь Уипля,
- Мастоцитоз,
- Карциноидный синдром (опухоль), Рак щитовидной железы и др.
Механизмы Диареи.
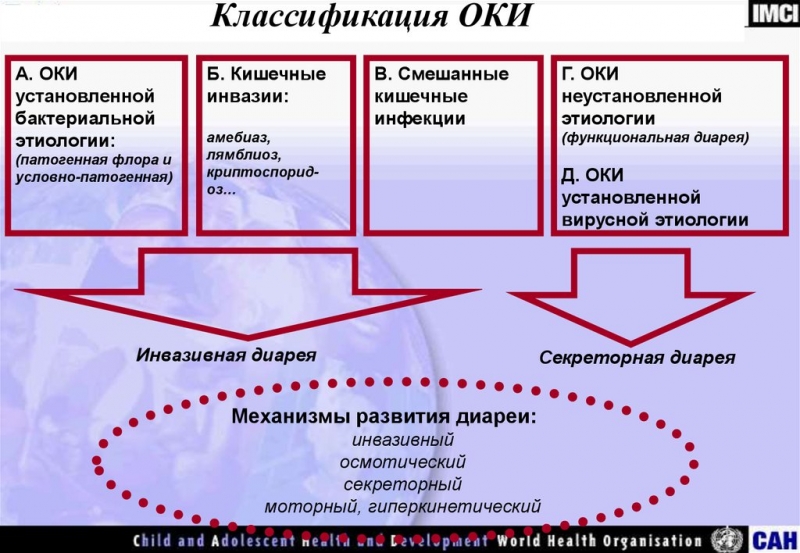
С учетом патогенеза выделяют осмотическую, секреторную, моторную, смешанную (комбинированную) диареи.
- При Осмотической диарее следует иметь в виду гиполактазию, лекарства (соли магния, лактулоза) и нарушения всасывания.
- При Секреторной диарее нужно учитывать токсины( E.coli, Vibrio cholerae, Staphylococcus aureus, Cl. Perfringens).
- При Моторной диарее причинами могут являться раздраженный кишечник и лекарства (сенна, фенолфталеин и др.)
- При Смешанной (комбинированной) диарее возможны язвенный колит и целиакия.
Осмотическая диарея.
Пища, жидкость и кишечный сок за сутки образуют обьем в среднем равный 7л. Из них у здоровых 5л адсорбируется в тонкой и 1,5-2,0л в толстой кишке. При этом образуется 100-200 г испражнений, выделяемых в виде кала.
Снижение абсорбции жидкости на 10% удваивает обьем испражнений.
Однако толстая кишка имеет резерв всасывательной способности, который компенсирует поступление увеличенного количества жидкости при осмотических и секреторных ее нарушениях и, если адаптационные возможности толстой кишки ситощаются, то развивается диарея.
Осмотические диареи (ОД) обусловлены нарушением всасывания осмотически активных субстанций, таких как углеводы или пептиды, задержкой воды в просвете тонкой кишки.
Осмотическая диарея может возникнуть, если поступление секрета в толстую кишку превышает ее всасывательную способность.
Такая диарея при наличии дефицита лактазы в сочетании с болезнью Крона толстой кишки может приобретать интермиттирующее течение.
Для ОД характерно значительное повышение осмотического давления в кале. При этом удваивается сумма концентрации Калия и Натрия.
Диагноз ОД подтверждает прекращение диареи после 48-72 часового голодания, но с сопутствующим возмещением потерянной жидкости.
Секреторная диарея.
При секреторной диарее (СД) избыточная секреция связана с ее стимуляцией токсинами (напр.холерным) или пептидом (напр.вазоактивным интестинальным полипептидом – ВИП) и определена циклическими нуклеатидами. Диарея «путешественников» обычно обусловлена энтеротоксином E.coli. Для СД является харктерным обьем испражнений, превышающий 400мл в сутки при голодании.
Моторная диареясвязана с нарушением перистальтики кишечника. Возникновение моторной диареи связано с рядом механизмов, которые будут рассматриваться ниже.
Комбинированные механизмы диареи Диарея чаще обусловлена множественными факторами.
Например, при язвенном колите она связана с расстройством моторики, нарушением всасывания натрия в связи с повреждением слизистой оболочки, нарушением проницаемости клеточных мембран, изменениями ионного транспорта, обусловленными простогландином или коротокоцепочными жирными кислотами, уменьшением ректального резервуара, а также в связи с выделением в просвет кишки крови и слизи.
Клиника Диареи.
- Утренняя диарея может быть проявлением синдрома раздраженной толстой кишки, после приема алкоголя и более серьезных болезней толстой кишки, включая язвенный колит.
- Ночная диарея, наличие свежей или измененной крови в кале и потеря массы тела указывают на органическую причину.
- «Жирный кал» — наличие каплей жира на унитазе после смывания испражнений свидетельствует о стеаторее (избыточное выделение жира с испражнениями), частом симптоме при панкреатите.
- Недавние путешествия за рубеж, включая Европу, США, среднеазиатские страны дает основание предполагать о лямблиозе.
- Зловонный запах испражнений, наличие в них неперевареной пищи, схваткообразные боли в животе, вздутие живота, флатуленции, а также урчание в животе являются неспецифическими симптомами и встречаются при многих заболеваниях.
Физикальные исследования при диарее.
- Обратить внимание на наличие симптомов дегитратации, падения массы тела (МТ), кожные сыпи.
- «Барабанные палочки» (утолщение концевых фаланг пальцев) иногда выявляются при болезни Крона.
- Пальпация щитовидной железы для выявления ее увеличения и живота с целью исключения опухолевых образований.
- Пальцевое исследование прямой кишки имеет важное диагностическое значение и является обязательным.
- Исследования кала на яйца глистов, лямблии и другие паразиты, при иммунодефиците – Cryptosporidum.
- Посевы кала на Salmonella, Shigella, Campilobacter, Yersinia.
- Определение токсина Clostridium difficile, если ранее больной получал антибиотики (антибиотик-ассоциированная диарея).
- Исследования крови:Общий анализ крови, определение СОЭ, С-реактивный белок. исследование уровня альбуминов, иммуноглобулинов и тиреоидных гормонов. Необходимо исследовать уровень Калия в крови. Гипокалиемия (менее 3,5 ммоль/л) имеет место при тяжелой диарее, ворсинчатой аденоме толстой кишки, злоупотреблении слабительными.
- Анализ амилазы в крови и диастазы в моче позволяет диагностировать панкреатит, являющийся возможной причиной диареи.
Дополнительные диагностические исследования.
Проводятся, когда другими методами не удалось выяснить причину диареи.
- Ирригоскопия
- Дуоденоскопия с прицельной биопсией,
- Колоноскопия с множественной биопсией,
- Рентгеновское исследование тонкой кишки,
- УЗИ органов брюшной полости.
- Если же причина диареи все еще не выяснена, то следует провести Дыхательный тест с Лактулозой, являющейся неинвазивным методом выявления избыточного бактериального роста в тонкой кишке (контаминация), оценить характер моторных расстройств толстой кишки по этой причине.
ЛЕЧЕНИЕ ДИАРЕИ.
Адекватное лечение может быть назначено только тогда, когда известна причина диареи.
- Регидрационные растворы внутрь: Цитраглюкосолан (натрий хлорид 3,5г, калия хлорида 2,5г, натрия цитрата 2,9г, глюкозы 15г на 1000мл воды), Регидрон и др. Дают взрослым через каждые 5 минут по 50 мл в течение 3-5 ч.
- Кодеин фосфат назначают в первую очередь при поносе. Суточная доза 30-60 мг.
- Лоперамид (Имодиум) в первый раз назначается по 4 мг внутрь сразу же после жидкого стула, а затем по 2 мг после каждой дефекации. Нельзя назначать при острой дизентерии.Однако от приема антидиарейных препаратов целесообразно по возможности воздерживаться, особенно при инфекциях.
- Антибактериальные средства.Антибиотики показаны только при некоторых инфекциях (йерсиниозе, шигеллезе, микробной контаминации тонкой кишки).Неадектавная антибиотикотерапия может привести к бактерионосительству.Сульфаниламиды: бактрим, бисептол или сульфатон по 2 таб. 2 раза в день, а втяжелых случаях по 3 таблетки 2 раза в день.При микробной котаминации тонкой кишки возможно назначение Эубиотиков, обладающих широким спектром антибактериального и противогрибкового действия, но не влияющих на нормальную микрофлору (энтеросептол, мексаформ, мексаза, энтеро-седив, интетрикс по 1-2 таб. 3-4 раза в день).Антибактериальные средства назначаются обычно на 5-7 дней. Но при некоторых инфекциях может быть и более длительная антибактериальная терапия (E.coli, Salmonella sp, Shigella sp, Yersinia enterocolitica и др.).
Однако после перенесенной инфекции Диарея может сохраняться длительное время или периодически рецидивировать по следующим причинам:
- Постинфекционной лактазной недостаточности, возникающей после употребления молока и протекающей по типу хронической диареи.
- При обострении ранее существующей и скрыто протекающей патологии (язвенный колит, болезнь Крона, целиакия, илеоцекальный туберкулез).
- При постдизентерийном синдроме раздраженного кишечника, персистирующей инфекцией, в том числе в связи с избыточным ростом микробной флоры в тонкой кишке.А лечение этих заболеваний проводится соответственно (см. в соответствующих разделах).
Болезни желудочно-кишечного тракта
Понос у ребенка: лечение диареи у детей

Понос (медицинский термин – диарея) – расстройство стула у детей. Понос – это часто встречающееся расстройство пищеварения, которое возникает вследствие многих причин.
У детей первого года жизни, находящихся на грудном вскармливании, в норме кратность стула – 5-6 раз в сутки. Стул обычно желтого цвета, однородный, кашицеобразный, без патологических примесей (слизи, прожилки крови).
У грудничков, находящихся на искусственном вскармливании, стул – 3-4 раза в сутки, возможно с коричневым оттенком.
У детей с года до двух стул 1-2 раза в сутки, оформленный, коричневого цвета.
У старших детей – обычно 1 раз в сутки.
Анатомо-физиологические особенности пищеварительного тракта у детей предрасполагают к острым расстройствам пищеварения и быстрому развитию таких грозных осложнений поноса, как обезвоживание организма, нарушение электролитного баланса в организме. Любой понос, когда выделение стула в количестве более 10 г на кг веса ребенка в сутки – это уже клинические проявления нарушения всасывания воды и электролитов в кишечнике.
Поносы у детей могут быть вследствие инфекции бактериальной и вирусной природы и как осложнение после лечения антибиотиками. А также могут быть хроническими, это когда стул более 3-х раз и продолжительностью более 3-х недель.
Встречается функциональная диарея – это когда не нарушается состояние ребенка, не сопровождается нарушением физического развития (прибавки в весе и росте).
Так как у детей первых двух лет жизни поносы провоцируют обезвоживание необходимо при нарушениях стула быть внимательными к состоянию ребенка и своевременно обращаться к участковому педиатру.
В первую очередь при остром появлении поноса у ребенка, на фоне ухудшения самочувствия необходимо думать об острой кишечной инфекции.
Самые распространенные бактериальные инфекции, являющиеся причиной диареи – это сальмонелла (сальмонеллез), шигелла Зоне, Флекснера (вызывающие дизентерию), кишечная палочка с патогенными свойствами, кампилобактер, золотистый патогенный стафилококк (являющийся причиной пищевой токсической инфекции).
Путь заражения бактериальной инфекцией в основном фекально-оральный (грязные руки, продукты с истекшим сроком годности, контакт с больным острой кишечной инфекцией), возможен и водный путь.
Вирусная инфекция также может быть причиной поноса: это ротавирусная инфекция, встречается часто и повсеместно (около 80% поносов у детей провоцируют ротавирусы), протекает в форме гастроэнтерита.
Тяжело протекает ротавирусная инфекция у детей первых 2-х лет жизни, вследствие быстрого обезвоживания. Энтеровирусная инфекция у детей раннего возраста также является причиной тяжелых гастроэнтеритов.
Дети в основном заболевают диареей остро: понос, рвота, лихорадка, боли в животе, быстро развивается обезвоживание, могут быть судороги, потеря сознания.
Поэтому при появлении у ребенка поноса, даже при отсутствии других симптомов, необходимо сразу же (до прихода врача) приступить к введению жидкости орально, т.е. начать давать ребенку глюкозо-солевые растворы – «регидрон», «оралит» и др.
Их приготавливают путем растворения одного пакета в 1 литре свежекипяченой, охлажденной питьевой воды. Раствор годен к употреблению в течении суток, хранить раствор в холодильнике. Раствор давать дробно, небольшими глотками.
Количество жидкости необходимое для введения через рот:
| меньше 6 кг | от 6 до 10 кг | от 10 до 12 кг | от 12 до 19 кг |
| 200 – 400 мл | 400 – 700 мл | 700 – 900 мл | 900 – 1400 мл |
Необходимо сразу же обратиться к участковому педиатру для назначения лечения.
Хронические поносы наблюдаются при многих заболеваниях, нарушающих моторику кишечника. Условно их можно разделить на две группы:
Заболевания, при которых нарушается переваривание пищевых веществ в тонком кишечнике вследствие недостаточности пищеварительных ферментов:
- это недостаточность ферментов поджелудочной железы, сопровождает заболевания поджелудочной железы – кистозная поджелудочная железа, муковисцидоз, врожденная гипоплазия поджелудочной железы, хронический панкреатит, дефицит энтерокиназы, сахарный диабет;
- это дефицит желчных кислот ( может быть после оперативного вмешательства на тонком кишечнике, при болезни Крона);
- это дисбактериоз.
Заболевания, при которых нарушается всасывание пищевых веществ в тонкой кишке:
- это нарушение всасывания углеводов – лактазная недостаточность, глюкозо-галактозная недостаточность, фруктозная недостаточность;
- это поражение кишечного тракта при пищевой аллергии;
- это заболевание Целиакия, при котором повреждается слизистая тонкой кишки белком, содержащимся в злаковых ( рожь, пшеница, овес, ячмень) – глютен.
Понос более 2-х -3-х недель, отставание ребенка в весе – это серьезные симптомы заболеваний, вызывающих хроническую диарею, при которых важно – ранняя диагностика и своевременно начатое лечение, так как понос сопровождается потерей не только жидкости, что жизненно важно, но и потерей белка, электролитов, минералов и других жизненно необходимых компонентов. Поэтому необходимо как можно раньше при таких расстройствах организма ребенка обращаться за квалифицированной медицинской помощью.
Встречается еще расстройство стула на фоне благоприятного состояния организма, когда не меняется общее самочувствие, ребенок не отстает в весе, отсутствуют другие расстройства. Чаще у детей от 1 года до 4-х лет, понос почти после каждого приема пищи (3-5 раз в сутки), часто продолжительно.
Стул коричневого цвета, содержит не переваренные частицы пищи, отсутствуют патологические примеси.
Подобные поносы чаще связаны с избыточным употреблением фруктовых соков, газированных напитков, а также прием пищи с недостатком жиров и белков и с избытком углеводов, таких как: пряники, печенье, торты (дети до трех лет не должны их употреблять в пищу), конфеты и тому подобное!
Лечение функционального поноса у детей
Это нормализация употребляемого объема жидкости до 90мл/кг веса в сутки, в основном снижение объема соков, газированной воды, уменьшение приема выше перечисленных углеводов, с заменой их на натуральные фрукты и овощи. А также добавление в рацион питания ребенка белков и жиров.
У 10-15% детей в подростковом возрасте встречаются поносы с периодически повторяемыми болями в животе, связанными с нарушением моторики кишечника и индивидуальными особенностями подростка. Подобные расстройства чаще встречаются при стрессах.
Боли чаще всего приступообразного характера, в околопупочной области, сочетающиеся с расстройствами стула до 3-х раз в сутки. Характерно стихание болей после дефекации. Состояние и самочувствие ребенка не страдает, в весе дети не отстают.
После исключения инфекционного фактора, органических причин поноса, в данном случае родители вместе с доктором должны выяснить у ребенка причину подобного состояния. И возможно в питании ограничить молоко, жиры, клетчатку.
Принимать ферментные препарата (дигестал, энзистал и др.). При сильных болях Но-шпа, папаверин. При частом стуле – лоперамид( имодиум). Лечение проводить только после осмотра и обследования у врача и по его рекомендациям.
Необходимо помнить, что острый понос – это болезнь грязных рук и употребление в пищу некачественной пищи с истекшим сроком годности. Поэтому давать в пищу ребенку только доброкачественную пищу. И с раннего возраста прививайте детям элементарные навыки личной гигиены.
Диарея (понос)- причины, острая, хроническая, домашние средства, лечение
В медицине термин диарея, или как ее называют в быту понос, означает частое или однократное опорожнение кишечника с выделением жидких каловых масс.
Причины этого расстройства настолько разнообразны, что практически каждый человек хоть однажды может пострадать от него. В медицине различают 4 типа диареи, отличающиеся механизмом развития этого недуга. В зависимости от причин, вызывающих понос, диарея бывает острой и хронической.
О диарее во время беременности читайте в этой статье.
Острая форма
Диарея (понос) называется острой, когда дефекация происходит чаще двух раз в день, стул жидкий и она продолжается не более 2-3 недель. При этом в истории болезни отсутствует повторяемость таких явлений.
Причины острой диареи
Существует огромное количество факторов, вызывающих диарею. Основными являются следующие:
Инфекционная диарея
Для острой инфекционной диареи характерны следующие симптомы:
- общее недомогание
- лихорадка
- отсутствие аппетита
- рвота.
Среди болезней кишечника, в которых доминирующим признаком является острая диарея являются дизентерия, холера, сальмонеллез, иерсиниоз.
Рвота в основном появляется при пищевых токсикоинфекциях, вызванных стафилококками. Для больных сальмонеллезом и дизентерией не характерно ее появление.
Наиболее распространенными возбудителями острой диареи являются норовирус и ротавирусная инфекции. Они заразны и передаются как от человека к человеку, так и через предметы быта, грязные продукты.
Одноклеточные и многоклеточные кишечные паразиты могут также привести к диарее. Одноклеточные живые существа называются в зоологии простейшими. К ним относятся, например, амебы или лямблии. Другими кишечными паразитами, которые вызывают понос, являются глисты.
Если в жидком стуле появляется кровь, это может указывать на повреждение слизистой оболочки кишечника патогенными микробами типа шигелл, Campylobacter jejuni, эшерихии коли с энтеропатогенными свойствами. Следует иметь в виду возможность венерического заболевания прямой кишки.
Острая кровавая диарея может быть первым проявлением язвенного колита и болезни Крона. При этом возникают сильные боли в животе и тяжелое клиническое состояние.
Диарея от антибиотиков
Понос при приеме антибиотиков вызывается нарушением бактериальной флоры кишечника. Как правило, он не ухудшает общего состояния человека и прекращается после отмены лекарств. Однако иногда при антибактериальной терапии может развиться псевдомембранозный колит, который характеризуется внезапным сильным водянистым поносом с высокой температурой, возможно появление крови в кале.
Диарея путешественников
Чаще всего диарея путешественников выявляется у лиц, посещающих страны с неблагоприятной эпидемиологической обстановкой.
Заболевание обусловлено употреблением загрязненных фекалиями пищи и воды. Возбудителями чаще всего являются эшерихия коли, энтеровирусы, реже — шигеллы, амебы и лямблии.
Заболевание не передается непосредственно от одного человека другому. Источниками заражения являются мясо, яйца, молоко, кулинарные изделия, вода.
Диарея путешественников начинается остро. Сразу проявляются такие симптомы как
- тошнота
- рвота
- урчание
- переливание
- боли в животе
- диарея.
В случае вирусного поражения заболевание сопровождается головной и мышечной болью.
В качестве лечения необходима щадящая диета с исключением, в первую очередь, сырых овощей и фруктов. Следует принять кишечные антисептики. Важно квалифицированно определить дозу препаратов, чтобы не вызвать синдром раздраженного кишечника.
В качестве профилактики необходимо строго соблюдать правила личной гигиены, тщательно мыть продукты, не покупать продукты с рук, не пить сырую воду.
Что делать, если болит живот и понос?
Если понос не сопровождается температурой и заметным ухудшением состояния, то часто достаточно изменить режим питания, выпить травяных вяжущих отваров или принять противодиарейный препарат. Питание и домашние средства от поноса будут описаны в статье далее.
Но важно не пропустить начала серьезного заболевания, поэтому при диарее с высокой температурой или наличием крови в кале необходимы бактериологические исследования стула и ректороманоскопия. Это позволит определить, не является ли причиной поноса дизентерия, язвенный колит или это псевдомембранозный колит, являющийся осложнением при приеме антибактериальных препаратов.
Хроническая форма
Диарея является хронической, если продолжается более 3 недель. Говорят о хронической форме и в случае слишком обильного стула, более 300 г в сутки. Хотя если человек потребляет много растительных волокон, то такая масса может быть в норме.
При хроническом поносе организм постоянно теряет жидкости, электролиты и другие питательные вещества.
Поэтому при этом многие люди страдают от недостаточного веса, дефицита витаминов и микроэлементов и связанных с этим осложнений. Очень важно быстро найти причину диареи и начать лечение.
Особенно важно быстро поставить диагноз у детей, так как хронический понос у детей может вызвать отставание в развитии.
Причины
В основном причинами хронического поноса являются не только заболевания желудочно-кишечного тракта, но и ряд других факторов.
Основные причины:
- злоупотребление слабительными средствами
- системные заболевания
- хирургические вмешательства
- хронический алкоголизм
- глисты и паразиты
- заболевания ЖКТ
- опухоли.
Системные заболевания и диарея
Поносы сопровождают такие заболевания как диабет, эндокринные нарушения, склеродермия. Это связано с нарушением моторной функции тонкой кишки. Иногда понос является первым ярко проявившемся признаком этих заболеваний. Поэтому важно поставить точный диагноз.
Например, при гипертериозе основным проявлением болезни на первых этапах также могут быть длительные поносы, при этом основные признаки заболевания (постоянное ощущение жара, раздражительность или потеря массы тела при хорошем аппетите) могут отступить на второй план и не учитываться больным.
Хирургические вмешательства
Причиной хронической диареи у больных, перенесших резекцию желудка или кишечника может быть бактериальное обсеменение тонкой кишки и нарушение ее моторной функции.
После удаления поджелудочной железы возникает диарея, как и при хроническом алкоголизме и при частых обострениях хронического панкреатита. Это связано с дефицитом всех ферментов поджелудочной железы.
Заболевания ЖКТ и диарея
Диарея сопровождает болезнь Крона и язвенный колит. Жидкий стул у таких больных обычно обильный, дурно пахнущий, с плавающим жиром. Если ранее были трещина прямой кишки или парапроктит, то возможно предположить болезнь Крона. При этих заболеваниях могут быть такие внекишечные проявления, как артрит или поражения кожи.
Диареей могут сопровождаться и такие заболевания как хронический гастрит желудка, заболевания поджелудочной железы, гепатобилярной системы, эндокринных желез, а также при аллергических реакциях и гипо- и авитоминозах. Причиной могут стать и воспаления дивертикулов при дивертикулезе.
Опухоли и диарея
Опухоли прямой и ободочной кишки также могут проявляться диареей. Отсутствие других причин этого расстройства у старых пациентов и наличие крови в кале подтверждают это предположение.
У больных с карциноидным синдромом заболевание может сопровождаться случаями обильной водной диареи. При достаточно большой опухоли и отсутствии метастазов в печень это может быть единственным симптомом заболевания.
Обследование
При хронической диарее необходимо провести обследование для определения степени обезвоженности организма и выявления связи с системными заболеваниями. Причем необходима как комплексная диагностика органов, так и макро- и микроскопические исследования кала. В современной медицине существуют четкие алгоритмы диагностики при острой и хронической диарее.
Функциональная диарея
Существуют и функциональные расстройства кишечника, которые проявляются хронической диареей без органических и биохимических поражений. Считается, что существенную роль в возникновении функциональной диареи играют наследственность и психоэмоциональные стрессы.
Основные признаки, позволяющие установить функциональную диарею:
- отсутствие диареи в ночное время
- утренний стул (как правило после завтрака)
- сильные неконтролируемые позывы на дефекацию.
Итак, основным отличительным признаком этого расстройства является четкая зависимость ритма дефекации от времени суток.
Как правило это неоднократное опорожнение в утренние часы или в первой половине дня. При этом при первом стуле кал может быть более плотным и объемным, потом уменьшается его объем и он становится жидким.
Нередко акт дефекации сопровождается ощущением неполного опорожнения кишечника.
Диагноз ставится методом исключения других причин, вызывающих диарею. Именно такой вид диареи характерен для синдрома раздраженного кишечника.
Когда следует обратиться к врачу?
Если диарея не сопровождается значительным ухудшением общего состояния организма, то можно обойтись домашними средствами. Однако в некоторых случаях обращение к врачу обязательно:
- диарея у детей до 12 лет и пожилых людей старше 75 лет
- диарея во время беременности
- диарея у людей с ослабленной иммунной системой
- диарея как побочный эффект или непереносимость лекарств
- лихорадка
- кровавый понос
- жалобы в течение трех месяцев после поездки за границу
- если диарея продолжается более трех дней.
Диета
При заболеваниях кишечника, сопровождающихся поносами, необходимо соблюдать режим питания, который будет способствовать торможению перистальтики, уменьшению секреции воды и электролитов в просвет кишки.
Перистальтика обычно заботится о том, чтобы пища, попадающая в кишечник продвигалась вперед и переваривалась по мере продвижения. Во время процесса пищеварения из пищи изымается все больше и больше воды, и стул приобретает нормальную плотную консистенцию.
При диарее кишечник часто „гиперактивный“ – он сокращается слишком много, чтобы быстрее вывести болезнетворные бактерии, вирусы или токсины из организма. При этом и пищевой ком проходит слишком быстро, вода не успевает всасываться, и в кишечнике остается слишком много воды. Это является причиной водянистого поноса.
Кроме того, при этом не успевают всасываться питательные вещества из пищи.
Для восстановления перистальтики в первую очередь необходима механически и химически щадящая пища. Этим требованиям отвечает диета № 4б. Ее назначают в период обострения.
Когда острый период заканчивается, назначается диета № 4в. Эта диета аналогична № 4б, но все продукты даются в неизмельченном виде. При этой диете допускается запекание продуктов в духовке. Дополнительно разрешаются спелые помидоры, салат со сметаной, сладкие ягоды и фрукты в сыром виде.
Как избавиться от поноса в домашних условиях?
Для восстановления перистальтики можно принять пробиотики или медицинский уголь. При большой потере воды, если нет аптечных средств для удержания жидкости в организме, можно выпить подсоленную воду.
Соблюдение простых правил поможет нормализовать стул.
- К проверенным средствам от поноса относятся мелко протертые с кожурой, сырые яблоки. Содержащийся в них пектин связывает воду и токсины в кишечнике.
- Морковный суп: при варке моркови разрушаются клеточные структуры и появляются инградиенты, предотвращающие попадание кишечных бактерий на слизистую кишки. Кроме того, соль в супе и морковь содержат важные минеральные вещества. Помочь может и морковный сок и тертая сырая морковь.
- Бананы являются особенно ценным домашним средством против диареи – они как и яблоки содержат пектин. Кроме того, они обеспечивают организм минеральными веществами такими, например, как калий и магний. Бананы перед едой необходимо тщательно размять.
- Черный или зеленый чай: при заваривании более 3 минут в чае появляется достаточное количество дубильных веществ, которые оказывают успокаивающее действие на кишечник.
- Нежирный прозрачный бульон или отвар: возвращает организму энергию и минеральные вещества. Можно в нем сварить до мягкости небольшое количество макарон, риса или картошки. Пить бульон необходимо маленькими глотками.
- Отвары трав и сушеных ягод: от 2 до 3 чайных ложек сушеной черники, ромашки, листьев ежевики или семян укропа залить четвертью литра кипятка и довести до кипения. Они помогают защитить слизистую кишечника от патогенов.
- Кроме того, жидкости выравнивают гидробаланс.
- Лучше всего подходят негазированная вода и травяные чаи. Охлажденные напитки плохо переносятся кишечником. Жидкость должна быть, по крайней мере, комнатной температуры. Но особенно благотворно влияет на желудок и кишечник теплый чай.
Что нельзя есть при поносе?
Существует список продуктов, которые не рекомендуется есть при поносе:
- сырые овощи (кроме моркови)
- продукты, вызывающие газообразование, например, лук, фасоль, лук-порей, капуста
- жирные колбасы, например, салями
- жиры, жирные молочные продукты
- жареные блюда
- продукты, содержащие кислоты, например, плоды цитрусовых, уксус
- кофе
- алкоголь.
Часто после ответа на вопрос: „Что едят при поносе?“, следует вопрос: « Когда можно поесть нормально?».
После устранения инфекции, можно постепенно переходить на свой привычный рацион, как только кишечник не создает больше никаких проблем (понос, тошнота и рвота).
При хронической диарее, вызванной алиментарными заболеваниями, диета соблюдается в долгосрочной перспективе. Это касается, например, целиакии, непереносимости лактозы или фруктозы.
data-matched-content-rows-num=”4,2″ data-matched-content-columns-num=”1,2″ data-matched-content-ui-type=”image_stacked” data-ad-format=”autorelaxed”>
Диарея функциональная

Диарея (понос) — учащенное или однократное опорожнение кишечника с выделением жидких испражнений (обычно более 200—300 г за сутки).
В основе диареи может лежать увеличение активной секреции кишечником натрия и воды, повышение осмотического давления в полости кишки (снижение всасывания воды и электролитов), нарушение перистальтики кишечника, повышение экссудации воды и электролитов в просвет кишечника.
Избыточная секреция в тонкой кишке развивается при обсеменении ее патогенными микроорганизмами например, холерным вибрионом (см. Холера), энтеропатогенными вирусами (см. Энтеровирусные болезни), при опухолях, выделяющих пептидные гормоны, синдроме Золлингера—Эллисона (вследствие повышенной продукции гастрина).
Избыточная секреция в толстой кишке возможна при нарушении всасывания в тонком кишечнике жирных кислот с длинными цепями, желчных кислот (например, при дисбактериозе).
Гиперосмолярная диарея развивается при мальабсорбции (например, целиакии), дефиците панкреатических ферментов (при хроническом панкреатите, раке поджелудочной железы) и желчных солей (при механической желтухе), под действием осмотических слабительных (сульфата магния, лактулозы).
Нарушения перистальтики кишечника возможны при синдроме раздраженной толстой кишки, под влиянием некоторых слабительных средств (экстракт сенны, бисакодил, касторовое масло).
Повышение экссудации воды и электролитов сопутствует экссудации белка в просвет кишки через поврежденную слизистую оболочку — при болезни Крона, язвенном колите, туберкулезе кишечника, кишечных инфекциях (дизентерия, сальмонеллез), при злокачественных опухолях и ишемических заболеваниях кишечника.
Симптоматика.
Частота стула бывает различной, испражнения — водянистыми или кашицеобразными. При гиперсекреторной диарее стул обильный, водянистый, при гиперосмолярной — преобладает полифекалия (увеличение количества испражнений за счет непереваренных остатков), при моторной диарее наблюдается необильный частый жидкий стул, при гиперэкссудативной стул жидкий, иногда с примесью гноя и крови.
Характер испражнений зависит от заболевания. Так, наличие свежей или измененной крови в кале указывает на патологию толстой кишки, появление гноя и слизи — на воспалительный процесс.
В частности, при дизентерии кал имеет сначала плотную консистенцию, потом становится жидким, скудным, в нем появляются слизь и кровь; при амебиазе — содержит стекловидную слизь и кровь, иногда кровь пропитывает слизь и испражнения приобретают вид малинового желе.
При заболеваниях поджелудочной железы отмечается «жирный» кал (после смывания испражнений на унитазе остаются капли жира).
Различают диарею острую (продолжительностью менее 2—3 нед) и хроническую (продолжительностью более 3 нед). Причинами острой диареи чаще всего являются инфекционные (дизентерия, сальмонеллез и др.
) и другие воспалительные заболевания кишечника (язвенный колит, болезнь Крона), прием лекарственных средств (слабительных, антибиотиков, содержащих соли магния антацидов и др.). Для острой инфекционной диареи характерны признаки интоксикации, лихорадка, анорексия, иногда — рвота.
Причиной диареи, продолжающейся после перенесенного острого гастроэнтерита могут быть персистирующая инфекция (лямблиоз, иерсиниоз), приобретенная лактазная недостаточность, синдром раздраженной толстой кишки, а также нераспознанная ранее болезнь (например, целиакия, язвенный колит).
Хроническая диарея может быть проявлением функциональных расстройств или органического заболевания кишечника, включая синдром раздраженной толстой кишки, опухоли кишечника, язвенный колит, болезнь Крона, синдром мальабсорбции и др.
Боль в гипогастрии может сопровождать понос при заболеваниях толстой кишки (дивертикулезе, болезни Крона, синдроме раздраженной толстой кишки, опухолях кишечника), в верхней половине живота — при панкреатате, синдроме Золлингера—Эллисона. Язвенный колит и дисбактериоз часто проявляются диареей без болевого синдрома.
Зловонный запах испражнений, наличие в них непереваренных остатков, ощущение урчания, переливания, вздутие живота — неспецифические признаки, встречающиеся при многих заболеваниях.
Легкие и недлительные поносы мало отражаются на общем состоянии больных, тяжелые и хронические приводят к дегидратации, потере электролитов (калия, натрия, магния), истощению, гиповитаминозам, выраженным изменениям в органах.
Диагностика.
Для установления причины диареи проводят копрологическое и бактериологическое исследования. При подозрении на холеру, сальмонеллез, пищевую токсикоинфекцию больные подлежат немедленной госпитализации в инфекционное отделение.
Функциональная диарея
Функциональная диарея – непрерывное или периодическое расстройство функций кишечника, проявляющееся учащением дефекаций до 3 или более раз в сутки с отхождением жидкого либо кашицеобразного стула. Боли в животе отсутствуют. Возможны императивные позывы, урчание, метеоризм и ощущение неполного опорожнения кишечника.
В кале нередко обнаруживаются примеси слизи. Функциональная диарея диагностируется на основании жалоб, истории болезни, эндоскопических и радиологических методов исследования, УЗИ, баллонографии, лабораторных анализов и других методик. Лечение – устранение провоцирующих факторов, диета, медикаментозная терапия, психотерапия.
Функциональная диарея – постоянное или эпизодическое учащение актов дефекации с отхождением недостаточно оформленного стула. Наряду с синдромом раздраженного кишечника (СРК), функциональными запорами, функциональным вздутием живота и неспецифическим расстройством кишечника функциональная диарея входит в группу функциональных кишечных расстройств.
Отличается от СРК отсутствием болей и дискомфорта в животе, связанных с актом дефекации. Как и другие функциональные расстройства, функциональная диарея характеризуется выраженностью психосоматического компонента и склонностью к упорному рецидивирующему течению.
Несмотря на отсутствие органической патологии, тяжело переносится больными из-за многообразия клинической симптоматики и неблагоприятного психоэмоционального фона.
Является широко распространенной патологией. Диагностируется у 1,5-2% жителей развитых стран. Может поражать людей любого возраста и пола. Функциональной диареей чаще страдают лица старше 40 лет.
Среди людей молодого и среднего возраста отмечается преобладание пациентов мужского пола. В пожилом возрасте половое распределение меняется, после 70 лет женщины болеют функциональной диареей чаще мужчин. Данные о заболеваемости у детей отсутствуют.
Лечение осуществляют специалисты в области гастроэнтерологии, проктологии и психотерапии.
Причины функциональной диареи
Причины развития данной патологии точно не выяснены. Установлено, что у пациентов с функциональной диареей отмечается усиление моторики кишечника, в результате которого кишечное содержимое быстрее продвигается по пищеварительному тракту.
Следствием ускоренного пассажа содержимого становится учащение дефекаций и ухудшение всасывания жидкости в нижних отделах толстой кишки. В норме в каловых массах содержится 60-70% воды.
У пациентов с функциональной диареей содержание воды в кале увеличивается до 75-90%, в зависимости от количества жидкости стул становится кашицеобразным, жидким или водянистым.
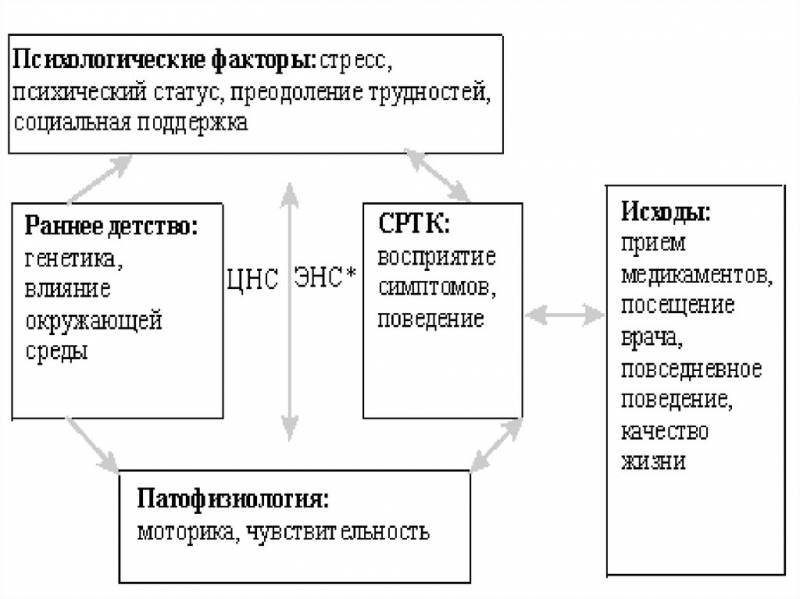
Специалисты считают, что усиление кишечной моторики и учащение актов дефекации, сопутствующие функциональной диарее, возникают в связи с двумя основными обстоятельствами: первое – расстройство нервной регуляции деятельности кишечника, обусловленное психологическим и эмоциональным напряжением (острыми и хроническими стрессами); второе – повышенная чувствительность нервных окончаний, расположенных в стенке кишечника, к давлению каловых масс.
У больных функциональной диареей даже незначительное растяжение кишечной стенки становится причиной возникновения позывов на дефекацию. При неблагоприятном психоэмоциональном состоянии пациента двигательная активность кишечника еще больше усиливается, а кишечная стенка становится еще более чувствительной к раздражителям.
В результате функциональная диарея возникает или становится более выраженной перед экзаменами, переходом на новую работу, в периоды трудностей в отношениях с родственниками и в других ситуациях, связанных с высоким уровнем неопределенности и сопровождающихся выраженной тревогой.
Толчком к развитию или обострению функциональной диареи могут стать как отрицательные, так и положительные переживания, например, свадьба, назначение на более высокую должность и т. д.
Симптомы функциональной диареи
Основными признаками данного заболевания являются увеличение частоты дефекаций и изменение консистенции стула.
Для постановки диагноза функциональная диарея необходимо, чтобы эти симптомы появились как минимум за полгода до начала диагностики, сохранялись как минимум в течение 3 месяцев, наблюдались в ¾ случаев дефекации и не сопровождались дискомфортом или болью в животе. Наряду с перечисленными клиническими проявлениями при функциональной диарее нередко наблюдаются урчание и метеоризм.
Стул жидкий или кашицеобразный, позывы обычно достаточно стабильно возникают по утрам и повторяются несколько раз в течение дня, сразу после еды. Реже желание испражниться появляется до приема пищи. В ночное время позывы отсутствуют.
В большинстве случаев дефекация при функциональной диарее учащается до 3-5 раз в сутки, реже – до 6-8 раз в сутки. Чем чаще возникает акт дефекации, тем меньше объем и ниже плотность каловых масс.
Ложные и императивные позывы обычно наблюдаются при значительном учащении дефекации, как правило, эти симптомы выражены незначительно или умеренно.
В кале больных функциональной диареей нередко выявляются примеси слизи. Слизь может перемешиваться с фекальными массами или располагаться в виде мазков на поверхности. В отдельных случаях возможно отхождение слизи почти без примесей кала.
Кровь и гной в каловых массах при функциональной диарее отсутствуют. Стеатореи не наблюдается. Определяются вздутие живота и умеренная болезненность при пальпации без четкой локализации боли.
Иногда зона максимальной болезненности находится в проекции сигмовидной кишки.
Диагностика функциональной диареи
При проведении детального опроса пациента предварительная диагностика функциональной диареи, как правило, не вызывает затруднений.
В процессе опроса врач выявляет наличие связи между обострением заболевания и стрессовыми ситуациями, определяет время появления позывов (после еды), отмечает отсутствие болевого синдрома перед началом и во время дефекации.
Копрограмма больного функциональной диареей свидетельствует об отсутствии воспаления толстого кишечника. Жир в кале не выявляется. Для постановки окончательного диагноза «функциональная диарея» необходимо исключить другие заболевания, сопровождающиеся или осложняющиеся поносами.
Из-за необходимости исключения большого количества различных патологических состояний план обследования при функциональной диарее включает в себя множество инструментальных исследований, в том числе – колоноскопию, гастроскопию, обзорную рентгенографию брюшной полости, ирригоскопию, допплерографию сосудов брюшной полости, УЗИ органов брюшной полости и баллонографию. В перечень лабораторных тестов входят общие анализы крови и мочи, биохимический анализ крови, копрограмма, анализы кала на дисбактериоз и на бакпосев и т. д.
План необходимых диагностических мероприятий составляется индивидуально.
Для выявления соматической патологии и уточнения перечня исследований пациента с подозрением на функциональную диарею направляют на консультации к эндокринологу, урологу и гинекологу.
Для определения значимости психоэмоционального компонента и оценки психического состояния больного назначают консультацию психотерапевта.
Дифференциальную диагностику функциональной диареи проводят с синдромом раздраженного кишечника, непереносимостью различных пищевых продуктов, инфекционными колитами, воспалительными заболеваниями толстого кишечника (неспецифическим язвенным колитом, болезнью Крона), побочным эффектом при приеме лекарственных препаратов, диареей при СПИДе и поносах, обусловленных эндокринными заболеваниями и нейроэндокринными опухолями.
Лечение функциональной диареи
Лечение осуществляется в амбулаторных условиях. Врач совместно с больным выявляет факторы, способствующие появлению и сохранению симптомов функциональной диареи, а затем составляет план устранения или уменьшения значимости этих факторов.
Может потребоваться коррекция диеты (состава пищи, частоты и регулярности употребления и т. п.) и прием пробиотиков для устранения дисбактериоза.
Важную роль играет снижение уровня тревоги и стресса, поэтому пациенту, страдающему функциональной диареей, предлагают по возможности устранить стрессогенные влияния и обратиться за помощью к психотерапевту.
При подборе диеты врач рекомендует больному полностью исключить продукты, вызывающие пищевую аллергию, провоцирующие усиление моторики кишечника и вздутие живота.
При функциональной диарее, отягощенной побочными эффектами приема лекарственных средств, гастроэнтеролог заменяет препарат, провоцирующий учащение стула, или направляет пациента к врачу соответствующего профиля для коррекции медикаментозной терапии того или иного заболевания.
При сохранении поносов пациенту с функциональной диареей назначают противодиарейные препараты (лоперамид и его аналоги), адсорбенты, антациды и пр. При неэффективности перечисленных лечебных мероприятий в некоторых случаях используют антидепрессанты.