Фурагин или Фурадонин при цистите различия препаратов, при беременности и ГВ, Фурамаг
Особые указания
Препарат должен храниться в сухом темном месте при температуре до +25º.
В случае симптомов передозировки (также для их профилактики) необходимо при приеме Фурагина выпивать большое количество воды. Если остро проявляются побочные эффекты — необходим прием антигистаминных препаратов.
Чтобы предотвратить развитие невритов — может назначаться прием витаминов группы В.
На странице представлена инструкция по применению Фурагина
. Он выпускается в различных лекарственных формах препарата (таблетки 50 мг), а также имеет ряд аналогов. Данная аннотация проверена специалистами. Оставляйте ваши отзывы по поводу использования Фурагина, которые помогут другим посетителям сайта. Препарат применяется при различных заболеваниях (цистит, пиелонефрит, простатит). Средство имеет ряд побочных эффектов и особенностей взаимодействия с другими веществами. Дозы препарата различаются для взрослых и у детей. Имеются ограничения по применению лекарства при беременности и в период кормления грудью. Лечение Фурагином может быть назначено только квалифицированным врачом. Длительность терапии может различаться и зависит от конкретного заболевания.
Инструкция по применению и дозировка
Внутрь, после еды, запивая большим количеством жидкости, — взрослым по 50-100 мг 3 раза в сутки в течение 7-10 дней, при необходимости — неоднократно с интервалом в 10-15 дней между курсами; детям — по 25-50 мг 3 раза в день, но не более 5 мг/кг в сутки. Для профилактики инфекций — взрослым 50 мг, детям — 25 мг, однократно за 30 мин до процедуры.
Местно — для спринцеваний и промываний используют раствор (1:13000 на физиологическом растворе).
Формы выпуска
Таблетки 50 мг.
Состав
Фуразидин + вспомогательные вещества.
Фурагин
— противомикробное средство, производное нитрофурана. Активен в отношении грамположительных и грамотрицательных микробов, патогенных штаммов Staphylococcus spp. и других микроорганизмов, резистентных к антибиотикам. Эффективен в отношении грамположительных кокков (Staphylococcus spp., Streptococcus spp.), грамотрицательных палочек (Escherichia spp., Salmonella spp., Shigella spp., Proteus spp., Klebsiella spp., Enterobacter spp.), простейших (Lamblia intestinalis).
Фармакокинетика
Абсорбция — в тонком кишечнике, путем пассивной диффузии. Метаболизируется в печени. Выводится почками 6%; среднее содержание концентрации фуразидина в моче превосходит содержание его бактериостатической концентрации.
Показания
- лечение инфекционно-воспалительных заболеваний мочевыводящих путей;
- лечение вторичных инфекционных осложнений после оперативных вмешательств на органах мочеполовой системы.
Противопоказания
- нарушение функции почек;
- нарушение функции печени;
- детский возраст до 1 года;
- беременность;
- лактация;
- повышенная чувствительность к производным нитрофурана.
Особые указания
Для предупреждения побочных эффектов назначают обильное питье.
Для профилактики развития невритов необходимо назначать витамины группы В.
Побочное действие
- тошнота, рвота;
- снижение аппетита;
- нарушение функций печени;
- головокружение;
- головная боль;
- развитие полиневритов;
- крапивница;
- кожный зуд.
Лекарственное взаимодействие
Аминогликозиды и тетрациклин усиливают противомикробную активность. Не следует применять одновременно с хлорамфениколом, ристомицином, сульфаниламидами (увеличивается риск угнетения кроветворения).
Аналоги лекарственного препарата Фурагин
Структурные аналоги по действующему веществу:
- Фурагин растворимый 10% с натрия хлоридом 90%;
- Фурагин ЛекТ таблетки 50 мг;
- Фурагина таблетки 0,05 г;
- Фуразидин;
- Фурамаг;
- Фурасол.
Применение у детей
Противопоказан детям в возрасте до 1 года.
Применение при беременности и кормлении грудью
Фурагин противопоказан при беременности. На время лечения следует прекратить грудное вскармливание.
В чем отличия таблеток от цистита
Фурадонин назначают при часто рецидивирующем цистите. Фурагин применяют в урологической практике у мужчин, когда воспаление мочевого пузыря сочетается с простатитом.
Существует разница между Фурагином и Фурадонином в противопоказаниях к использованию. Фурадонин не назначают при олигурии, анурии, хронической сердечной недостаточности, фиброзе легких, если цистит развился на фоне пиелонефрита (инфекционное воспаление почек). При наличии у пациента одного из перечисленных диагнозов, назначая лечение, делают выбор в пользу Фурагина.
Если стоит выбор, что назначить, Фурагин или Фурадонин при цистите у мужчины, учитывают влияние препаратов на функциональность половой системы. Фурадонин может привести к нарушению сперматогенеза у пациентов репродуктивного возраста.
Избегают назначения Фурагина при сопутствующих хронических заболеваниях дыхательной системы. Он может спровоцировать легочные реакции острой и хронической формы. При передозировке или невосприимчивости организмом химического вещества стремительно нарастают такие симптомы:
- одышка;
- непрерывный кашель с приступами удушья;
- боли в груди;
- прогрессирующая лихорадка.
Параллельно проявляются аллергические реакции. Такое состояние обусловлено реакцией гиперчувствительности, проявляется в течение первых часов после приема таблеток. При отмене препарата симптомы проходят самостоятельно без специфического лечения.
Хроническая легочная реакция развивается спустя время после терапевтического курса. Одышка у пациентов нарастает постепенно. В начале ее развития человек не обращает на этот признак внимания, так как он не влияет на качество жизни. Со временем дыхание становится частым, появляется кашель. Прогрессирование состояния неизбежно приводит к пневмониту ─ воспаление сосудов альвеол с последующим рубцеванием.
При выборе Фурадонина или Фурагина пациентам, в анамнезе которых есть бронхиальная астма, останавливаются на втором препарате. Фурадонин может обострить болезнь и спровоцировать очередной приступ.
Для выбора лекарственного средства анализируют такие показатели:
- вид возбудителя, вызвавшего цистит;
- первичная или рецидивирующая инфекция;
- тяжесть течения болезни;
- вовлечение в патологический процесс других органов мочеполовой системы;
- данные анамнеза;
- возраст пациента.
Какое лекарство назначить при цистите, определяет врач. Он рассматривает, в чем преимущества и недостатки Фурагина и Фурадонина с учетом индивидуальных особенностей каждого отдельного пациента. При соблюдении схем лечения и рекомендаций по приему оба средства безопасны для организма, эффективно устраняют проявления цистита.
Понравилась ли Вам статья?
Poll Options are limited because JavaScript is disabled in your browser.
Что выбрать
Фурагин или Фурадонин, что лучше при цистите? Этот вопрос всегда задают пациенты, которым ставится диагноз «цистит». Воспаления в мочевом пузыре снимают Фурагином, он имеет местное воздействие на мочеполовую систему. Этот препарат предотвращает размножение микробов и снимает воспаление.
В отличие от несистемных антибиотиков, Фурагин имеет направленное действие за счет его отношения к нитрофуранам. В отличие от многих других антибиотиков подобного действия, Фурагин не вызывает привыкания. Поэтому, в случае рецидива, его можно применять повторно.
Фурадонин тоже является эффективным препаратом при цистите. Его часто используют при воспалении мочевого пузыря бактериального происхождения. Его назначают пациентам, страдающим хронической формой цистита.
Стоит обратить внимание, что производятся препараты как в России, так и за рубежом, поэтому ценовая их политика будет отличаться. Отечественный препарат окажется дешевле, следовательно, доступнее
Выбирать какой-то препарат для себя самостоятельно не рекомендуется. Если уролог назначил какое-то конкретное лечение, лучше четко соблюдать предписание.
Воспаления мочеполовой системы беспокоят более 40 % населения России, включая детей и людей преклонного возраста. Для лечения заболевания производятся сотни препаратов. К таким лекарственным средствам относятся Фурагин и Фурадонин. Оба препарата из группы нитрофуранов, однако они имеют разный состав. Чтобы определить какое средство лучше, нужно сделать краткий обзор этих лекарств.
Фурадонин – синтетическое противомикробное средство группы нитрофуранов. Выпускается зарубежными компаниями «Олайнфарм» (Латвия), Борисовским заводом медицинских препаратов (Республика Беларусь) и отечественной фирмой «Авексима». Форма выпуска – таблетки, дозировка – 50 мг и 100 мг. Средство реализуется в аптеках, отпускается без рецепта. Без предварительной консультации врача принимать препарат нежелательно.
Таблетки Фурадонина имеют следующий состав:
- нитрофурантоин (действующее вещество);
- коллоидный кремний диоксид;
- крахмал;
- кальция стеарат.
Совет! Прежде чем употреблять лекарство, нужно изучить инструкцию, на один из компонентов у человека может развиться аллергия.
Фурадонин – антибактериальный препарат, который действует на такие штаммы бактерий:
- Streptococcus spp;
- Salmonella paratyphi A;
- Salmonella typhi;
- Salmonella paratyphi B;
- Escherichia coli;
- Enterobacter spp;
- Eroteus.
В инструкции написано, что употреблять таблетки желательно после еды, а также их нужно обильно запивать водой. Активное вещество быстро растворяется в желудке и всасывается в кровь, нитрофурантоин действует уже через 3-4 часа после применения. Выводится вместе с мочой.
Нитрофурантоин проникает в лимфатические каналы и блокирует распространение инфекции. После действующее вещество выборочно поражает вышеперечисленные виды бактерий и препятствует синтезу белка, за счет чего инфекция не развивается, пораженные клетки постепенно отмирают. В отличие от других антибиотиков Фурадонин не вызывает привыкания, поэтому его рекомендуют применять даже при рецидивах заболеваний мочеполовой системы.
Показания к применению:
- пиелонефрит;
- цистит;
- уретрит.
Лекарство назначают после перенесенных урологических операций или в качестве профилактики, после использования катетера или проведения цистоскопии. Фурадонин – антисептик, который устраняет воспаления в почках, уретре, мочевом пузыре.
Данное лекарство имеет много противопоказаний и побочных эффектов. По этой причине, прежде чем заниматься лечением, желательно обратиться к урологу или терапевту, а также сдать необходимые лабораторные анализы.
Противопоказания:
- индивидуальная непереносимость компонентов;
- заболевания печени, особенно цирроз;
- хронические заболевания почек и сердечная недостаточность (2, 3 стадий);
- хронический гепатит;
- беременность;
- риск развития гемолиза (недостатка глюкозо-6-фосфатдегидрогеназы);
- дети до 1 месяца.
При наличии одного из перечисленных противопоказаний назначить курс лечения Фурадонина может только врач после индивидуального обследования.
- аллергические реакции;
- дерматит;
- нарушения работы желудочно-кишечного тракта (тошнота, рвота, диарея).
Кроме перечисленных побочных эффектов, возможны нарушения работы дыхательной, пищеварительной и сердечно-сосудистой систем.
Характеристика препарата Фурадонин
Фурадонин ─ круглые таблетки желтого цвета или с зеленым оттенком. Активное вещество ─ нитрофурантоин, антибактериальное средство, производное нирофурана.
Отличительная особенность препарата ─ возможность создавать высокие концентрации действующего вещества в моче. Поэтому Фурадонин является эффективным уроантисептиком при цистите. Оказывает бактериостатическое действие относительно микроорганизмов, вызывающих воспаление мочевого пузыря:
- энтерококки;
- стрептококки;
- стафилококки;
- цитобактерии;
- эшерихии;
- протеи.
 Фурадонин при цистите не только останавливает размножение бактерий, но и приводит к их гибели путем разрушения цитоплазматической мембраны патогенной клетки (бактерицидное действие).
Фурадонин при цистите не только останавливает размножение бактерий, но и приводит к их гибели путем разрушения цитоплазматической мембраны патогенной клетки (бактерицидное действие).
Вещество беспрепятственно всасывается в ЖКТ, прием таблеток во время еды увеличивает его биодоступность (количество препарата в системном кровотоке). Концентрация в моче сохранятся 12 ч.
Фурадонин для лечения органов мочевыводящей системы назначают взрослым и детям с 12 лет. При остром цистите пьют по 1 табл. 2 утром и вечером в течение недели. При хронической инфекции с частыми рецидивами по 1 табл. 4 раза в день не более недели.
Борьба с циститом торговые названия наиболее эффективных медикаментов
Цистит – заболевание «с нехорошими последствиями», которое, тем не менее, при своевременном диагностировании поддаётся полному излечению. Среди результатов прогрессирующего недуга – пиелонефрит и пузырно-мочеточниковый рефлюкс (последний опасен тем, что ведёт к полной функциональной разбалансировке почек).
Для того чтобы остановить (замедлить) воспалительные процессы, вызванные инфекцией, пациентам в числе прочих медикаментозных средств (как правило, антибиотиков) назначают препараты на основе фуразидина – чаще всего это «Фурагин» или «Фурамаг». Стоит также отметить, что регресс болезни заметен и при комплексной терапии на базе «Нимесулида» и «Фурадонина».
Аналоги
У препарата существуют аналоги по фармакологическому действию:
- Фурадонин. В составе присутствует нитрофурантоин. Антибактериальный препарат применяют при уретрите, воспалении почечных лоханок и пиелонефрите. При циррозе печени, хроническом гепатите, почечной недостаточности и застойной сердечной недостаточности препарат противопоказан. Во время приема могут возникать побочные явления в виде диспепсии. Средняя стоимость — 160 рублей.
- Фурамаг. Активным компонентом является фуразидин калия. Фурамаг помогает вылечить инфекции мочевыводящих путей. Средство назначают при гинекологических инфекциях. Капсулы не принимают при тяжелой почечной недостаточности. Противопоказан прием беременным и кормящим женщинам, а также детям до 3 лет. Во время терапии может возникать тошнота, головная боль и снижение аппетита. Цена за упаковку — 550 руб.
- Монурал. Выпускают средство в виде гранул для приготовления раствора. Действующий компонент — фосфомицина трометамол. Препарат назначают для лечения и профилактики острых инфекций мочеполовой системы. При тяжелой почечной недостаточности и детям до 5 лет не назначают. Со стороны ЖКТ могут появиться побочные эффекты в виде поноса, изжоги и тошноты. Средство можно принимать беременным женщинам. Стоимость препарата — 500 руб.
- Цистон. В составе содержит экстракты лекарственных растений. Натуральное средство для лечения подагры, мочекаменной болезни и инфекций мочеполовой системы. При появлении острых болей в области почек или аллергии прием прекращают. Беременным и кормящим женщинам, а также лицам до 18 лет принимать средство противопоказано. Цена за упаковку — 500 руб.
- Нитроксолин. Активным компонентом является одноименное вещество. Принимать средство нужно пациентам с эпидидимитом, пиелонефритом, уретритом и циститом. Назначают перед проведением операции или диагностических манипуляций. Противопоказан прием при катаракте, беременности, лактации, тяжелых нарушениях функции печени и почек. Стоимость — 80 руб.
- Уролесан. В составе присутствует масло пихты и экстракты целебных растений. Средство уменьшает боль и выраженность воспалительного процесса. Оказывает антибактериальное действие. Применяется в комплексной терапии пиелонефрита, острого цистита, дискинезии желчевыводящих путей и холецистита. Прием запрещен при аллергии на компоненты и детям до 18 лет. Цена за упаковку — 400 руб.
https://youtube.com/watch?v=bd7-sx2jVTs
Перед заменой на аналог необходимо посетить лечащего врача и пройти обследование.
Чем схожи препараты
Фурадонин и Фурагин показан при цистите инфекционного происхождения. Их прописывают при острой и хронической форме воспалительного процесса.
Общие противопоказания к назначению противомикробных средств:
- индивидуальная непереносимость компонентов препаратов;
- аллергия к нитрофуранам;
- тяжелая форма почечной недостаточности;
- порфирия ─ генетическая патология печени, при которой нарушено продуцирование гемоглобина;
- нарушение обменных процессов ─ непереносимость галактозы, лактозы, дефицит сахараз;
- заболевания печени ─ функциональная недостаточность, хронический гепатит, цирроз;
- периферическая невропатия.
Определяясь, что лучше при цистите, рассматривают такие свойства лекарств, как передозировка и побочные эффекты. Сопоставляют с данными анамнеза и истории болезни.
При несоблюдении терапевтических схем таблетки вызывают тошноту, однократную рвоту, головокружения, головные боли. Реже развиваются реакции гиперчувствительности местного характера ─ сыпь на коже, зуд, шелушение эпителия, крапивница. Редко развивается ангионевротический отек, спазм бронхов разного калибра.
Какие побочные явления вызывают препараты:
- со стороны ЖКТ ─ снижение или потеря аппетита, повышенное газообразование, редко рвота, понос, воспаление поджелудочной железы;
- со стороны ЦНС ─ головные боли, смена настроения, эмоциональная нестабильность, возбуждение, спутанность сознания, расстройство внимания, непроизвольное ритмичное движение глазными яблоками (нистагм);
- со стороны иммунной системы ─ признаки местной аллергии (высыпания на коже, отек подкожной клетчатки, зуд, раздражение).
При соблюдении предписаний врача, правильном приеме лекарственных средств вероятность развития негативных последствий сводится к минимуму.
Таблетки Фурагин
Так же как и Фурадонин, Фурагин обладает синтетическим происхождением и относится к нитрофуранам. Данный препарат имеет синтетическое происхождение и обладает противомикробным и антибактериальным эффектом. Производят Фурагин в Латвии и РФ. Выпускается он в виде таблеток, порошка и капсул. Приобрести средство можно в аптеке, без специального рецепта по рекомендации уролога. Главное действующее вещество Фурагина – фуразидин.
Фурагин действует в клеточной оболочке микроорганизмов, устраняя все метаболические процессы. Это убивает все инфекции, и они перестают размножаться и всасываться в кровь человека, в результате чего наступает их полная ликвидация. Препарат всасывается в стенки желудка, а его активное действие продолжается в течение суток.
Назначают Фурагин при таких заболеваниях, как:
- Цистит.
- Пиелонефрит.
- Уретрит.
- Простатит.
Оба средства схожи в том, что их применяют в урологии, для устранения воспалительных процессов, а также предотвращают попадание инфекции в мочеполовую систему при медицинских манипуляциях.
Фурагин еще применяют для устранения гнойных поражений кожи.
Препарат имеет ряд таких противопоказаний:
- аллергия;
- порфирия;
- неправильная работа почек;
- Фурагин не назначают беременным и кормящим мамам.
Среди основных побочных эффектов:
- сбой в работе печени;
- высыпания на коже;
- слабость;
- тошнота, рвота.
Побочные эффекты
- Желудочно-кишечный тракт: рвота, тошнота, ухудшение аппетита, нарушение работы печени, диарея (или наоборот запор).
- ЦНС: головные боли, головокружение, полиневриты, сонливость, ухудшение зрения.
- Аллергическая реакция (сыпь, зуд).
- Недомогание, озноб, повышение температуры.
В случае передозировки может наблюдаться тремор (дрожание рук, головы, языка), (нарушение координации движений).
Чаще всего встречается «безобидное» проявление — головная боль. По статистике такой побочный эффект проявляется примерно в 1 случае из 100. Остальные симптомы при соблюдении дозировки проявляются реже.
Краткая характеристика препаратов
Механизм действующего вещества обоих препаратов основан на нарушении цикла жизни клетки микроорганизмов и разрушению их клеточной оболочки. При этом фуразидин относится к веществам, не подавляющим, а иногда даже укрепляющим иммунитет, что отличает его от многих других противомикробных препаратов.
Правила применения
Оба лекарственных средства применяются при лечении воспалительно-инфекционных процессов в мочевыводящих путях, таких как:
Кроме того, раствор фуразидина используется для промывания при хирургическом вмешательстве и ожогах с целью профилактики попадания инфекции, при использовании катетера и . Также он может использоваться при конъюнктивитах.
Противопоказания
Противопоказаниями для использования и препаратов являются:
- тяжелая хроническая почечная недостаточность;
- аллергия на нитрофураны (обычно это все лекарства, названия которых включает «фура-», в том числе Фурацилин и );
- дефицит глюкозо-6-фосфатдегидрогеназы;
- заболевания нервной системы.
Побочными эффектами могут быть явления диспепсии (тошнота, нарушения аппетита), головные боли, аллергические кожные реакции (особенно у детей при использовании фурагина), нарушения в работе нервной системы (полиневриты).
Основные характеристики Фурагин-Актифур
Это средство с противомикробным действием. Его главный действующий компонент – фуразидин.
Среди дополнительных составляющих необходимо отметить наличие:
- магния карбоната;
- кукурузного крахмала;
- кремния диоксида;
- кроскармеллозы натрия;
- талька.
Средство имеет одну форму – капсульную. В каждой из них может присутствовать 25 или 50 мг основного компонента.
Фурагин-Актифур помогает достигать нужных результатов по причине того, что он способен воздействовать на грамположительные и грамотрицательные бактерии, патогенные штаммы и прочие микроорганизмы, которые отличаются устойчивостью к антибиотикам. Резистентность к фуразидину если и вырабатывается, то это происходит достаточно медленно, при этом ее показатели остаются на низком уровне.
Препарат не только занимается нейтрализацией патогенной микрофлоры, а и благоприятным образом сказывается на состоянии иммунной системы. Подобными свойствами обладают лекарства, принадлежащие к группе нитрофуранов. Благодаря влиянию Фурагина-Актифура на возбудителей цистита сокращается выделение токсичных веществ. Таким образом, пациент ощущает облегчение еще до того, как рост бактерий будет приостановлен.
После приема капсул максимальное содержание фуразидина в крови наблюдается на протяжении от 3 до 8 часов. В урине главный компонент выявляется спустя 3-4 часа после употребления.
Кислотность мочи в процессе применения лекарства остается неизменной. Выведение вещества осуществляется почками.
Фурагин-Актифур капс показан больным, страдающим от:
- острых и хронических циститов;
- пиелонефрита;
- уретрита;
- инфекций половых органов.
Также прием препарата уместен при:
- урологических операциях;
- цистоскопии;
- катетеризации.
Информация о возможных побочных эффектах
Статистика свидетельствует о том, что чаще всего пациенты хорошо переносят лечение. Тем не менее вероятность развития побочных эффектов все же существует, а потому нужно изучить список возможных осложнений.
- Изредка терапия сопряжена с различными нарушениями процессов кроветворения, в частности, апластической анемией, тромбоцитопенией, агранулоцитоз.
- Иногда регистрируются нарушения со стороны нервной системы. Некоторые пациенты жалуются на сильную сонливость, периодические приступы головокружения. Нечасто, но все же регистрируется появление различных нарушений зрения, развитием периферической невропатии.
- Существует вероятность появлений острых и хронических легочных реакций. Если речь идет об острой форме, то она появляется внезапно и развивается очень стремительно. Присутствует лихорадка, тяжелая одышка, боли в области грудной клетки, кашель (как сухой, так и с выделением мокроты). Хроническая легочная реакция развивается медленно. Сначала появляются незаметные трудности с дыханием, затем одышка во время физической активности, а потом и в состоянии покоя. Стоит отметить, что подобные нарушения обратимы и в большинстве случаев проходят сами по себе сразу же после прекращения терапии.
- Регистрируются и случая нарушения функционирования органов пищеварения. Некоторые пациенты жалуются на снижение аппетита, периодически возникающую тошноту. Возможно появление диареи и рвоты. Крайне редко лечение с помощью данных таблеток заканчивается развитием острого панкреатита (воспаления тканей поджелудочной железы).
- К числу прочих побочных эффектов можно отнести боли в суставах, повышение температуры тела, слабость. Иногда моча пациента окрашивается в коричневый цвет. Существует вероятность развития гепатита и холестатической желтухи.
Разумеется, если на фоне терапии возникли какие-то осложнения, то об этом немедленно нужно сообщить лечащему врачу. Вполне вероятно, что от приема лекарства придется отказаться.
Как действуют эти препараты
Цистит вызывается несколькими видами патогенных микроорганизмов, сосуществующих рядом с человеком. Очевидно, что хороший уросептик должен обладать активностью в отношении именно этих штаммов. Кроме того, его действие должно быть сосредоточено на мочевыводящих путях, как можно менее затрагивая другие сферы организма. Это повышает его безопасность и эффективность.
Нитрофурановое производное фуразидин полностью удовлетворяет этим требованиям. После перорального приема он перераспределяется в теле таким образом, что его концентрация в моче выше, чем в крови. Например, если принять 2 таблетки препарата, то концентрация фуразидина в плазме будет около 1 мкг/мл, в то время как в моче она будет в 200 раз выше. Это означает, что большая его часть сосредоточена в мочевом пузыре, где он и осуществляет свою антисептическую функцию.
Вещество активно против многих грамотрицательных/грамположительных уропатогенов (стрептококков, стафилококков, кишечной палочки, энтерококков, клебсиелл), поскольку обладает множественным механизмом действия:
- препятствует размножению бактерий, повреждая процессы синтеза ДНК,
- повреждает рибосомальный механизм синтеза белков,
- разобщает углеводный метаболизм и клеточное дыхание.
В современной практике лечения циститов широко применяют кo-тримоксазол, фторхинолоны и производные 5-нитрофурана (фуразидин, нитрофурантоин). Выбор препарата зависит от многих факторов, включая терапевтическую эффективность, возрастные ограничения, индивидуальные особенности пациентов, фармакоэкономические показатели затрат на лечение и даже популярность и «раскрученность» лекарственного средства.
Несмотря на то что нитрофурановые производные известны уже более полувека, медики до сих пор не сбрасывают их со счетов. Более того, их популярность растет, поскольку:
- они относятся к «Перечню основных лекарственных средств ВОЗ», необходимых для здравоохранения стран мира;
- в 2011 г. Американское общество инфекционных болезней внесло их в протокол лечения неосложненной инфекции мочевыводящих путей в качестве лекарственного средства первой линии.
Это объясняется тем, что фармакокинетические свойства и спектр поражения бактерий у нитрофурановых производных сходен с другими антибиотиками, но устойчивость патогенов к ним вырабатывается в 20 раз медленнее. Кроме того, они достаточно безопасны и могут использоваться для лечения «уязвимых» групп пациентов.


 В отдельную категорию можно отнести паразитические инвазии. В таком случае, выраженное повышение АлАТ и АсАТ будет сочетаться с эозинофилией в общем анализе крови.
В отдельную категорию можно отнести паразитические инвазии. В таком случае, выраженное повышение АлАТ и АсАТ будет сочетаться с эозинофилией в общем анализе крови. наблюдается при:
наблюдается при:

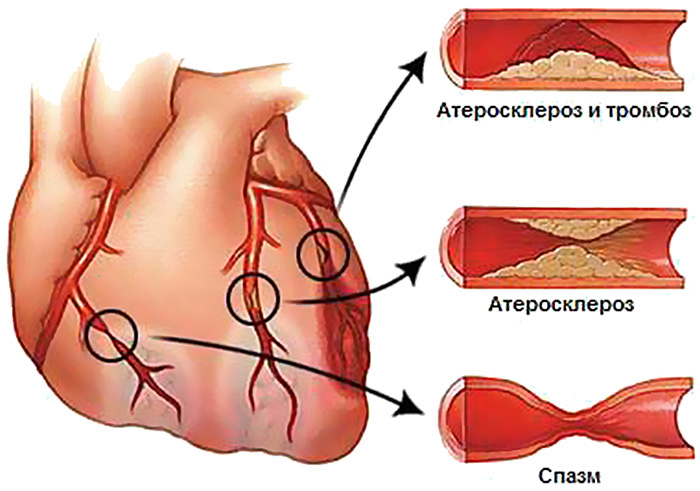
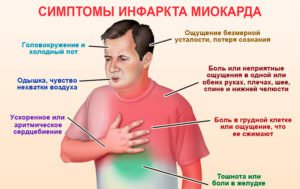

 При разложении алкоголя в печени подавляется синтез глюкозы, что особенно опасно для диабетиков, пьющих на пустой желудок или после тренировки.Если диабетик злоупотребляет спиртным, то у него начнет скакать давление, повышается вероятность развития гипогликемии, появляется болезненная симптоматика, онемение конечностей, нейропатические признаки. Подобная реакция на алкоголь при диабете — далеко не редкость. Но если принимать спиртное в строго ограниченном количестве и держать под контролем содержание инсулина, то вероятность осложнений минимизируется. С этой целью рекомендуется использовать полоски теста и глюкометр.
При разложении алкоголя в печени подавляется синтез глюкозы, что особенно опасно для диабетиков, пьющих на пустой желудок или после тренировки.Если диабетик злоупотребляет спиртным, то у него начнет скакать давление, повышается вероятность развития гипогликемии, появляется болезненная симптоматика, онемение конечностей, нейропатические признаки. Подобная реакция на алкоголь при диабете — далеко не редкость. Но если принимать спиртное в строго ограниченном количестве и держать под контролем содержание инсулина, то вероятность осложнений минимизируется. С этой целью рекомендуется использовать полоски теста и глюкометр. Когда вы пьете алкогольные напитки, алкоголь быстро переходит в кровь без переработки в желудке. Через пять минут после употребления, в вашей крови уже достаточно алкоголя. Алкоголь метаболизируется в печени, и для среднего человека, процесс занимает около двух часов, чтобы усвоить одну стопку крепкого напитка. Если вы употребляете алкоголь быстрее, чем ваш организм усваивает его, избыток алкоголя попадает через кровь в другие части вашего организма, в частности в головной мозг. Вот почему, после употребления алкоголя, отмечается “гул” в голове.
Когда вы пьете алкогольные напитки, алкоголь быстро переходит в кровь без переработки в желудке. Через пять минут после употребления, в вашей крови уже достаточно алкоголя. Алкоголь метаболизируется в печени, и для среднего человека, процесс занимает около двух часов, чтобы усвоить одну стопку крепкого напитка. Если вы употребляете алкоголь быстрее, чем ваш организм усваивает его, избыток алкоголя попадает через кровь в другие части вашего организма, в частности в головной мозг. Вот почему, после употребления алкоголя, отмечается “гул” в голове.
 Приёмы пищи должны быть равномерно распределены в течение дня. Рекомендуется от трёх до пяти приёмов в день. Каждый приём пищи должен состоять из различных видов пищевых продуктов.
Приёмы пищи должны быть равномерно распределены в течение дня. Рекомендуется от трёх до пяти приёмов в день. Каждый приём пищи должен состоять из различных видов пищевых продуктов. Из грибов может получиться хорошая закуска.
Из грибов может получиться хорошая закуска. Чем опасно употребление водки и коньяка для диабетиков 1 и 2 типа? Дело в том, что эти спиртные напитки обладают определенным сахар понижающим действием, так как они тормозят синтез глюкозы из запасов гликогена в печени. Если больной принимает инсулин или иные препараты, регулирующие уровень сахара, то доза лекарства может оказаться слишком большой и наступит гипогликемия.
Чем опасно употребление водки и коньяка для диабетиков 1 и 2 типа? Дело в том, что эти спиртные напитки обладают определенным сахар понижающим действием, так как они тормозят синтез глюкозы из запасов гликогена в печени. Если больной принимает инсулин или иные препараты, регулирующие уровень сахара, то доза лекарства может оказаться слишком большой и наступит гипогликемия. Интересно, насколько совместимы сахарный диабет и пиво? Напиток относится к довольно питательным продуктам, в его составе присутствуют углеводы. Разрешается ли употреблять пиво при диагнозе «сахарный диабет»? Для людей, не обремененных заболеванием, но с небольшим превышением сахара в крови, 300 мл пива не принесут вреда. Данное количество не способно спровоцировать резкий рост концентрации глюкозы, так как влияние углеводов нейтрализуется небольшим количеством спирта. Однако у больных диабетом пиво способно вызвать приступ гликемии из-за неблагоприятного сочетания с инсулином. В результате не исключено развитие коматозного состояния, нередко приводящего к смерти человека.
Интересно, насколько совместимы сахарный диабет и пиво? Напиток относится к довольно питательным продуктам, в его составе присутствуют углеводы. Разрешается ли употреблять пиво при диагнозе «сахарный диабет»? Для людей, не обремененных заболеванием, но с небольшим превышением сахара в крови, 300 мл пива не принесут вреда. Данное количество не способно спровоцировать резкий рост концентрации глюкозы, так как влияние углеводов нейтрализуется небольшим количеством спирта. Однако у больных диабетом пиво способно вызвать приступ гликемии из-за неблагоприятного сочетания с инсулином. В результате не исключено развитие коматозного состояния, нередко приводящего к смерти человека.
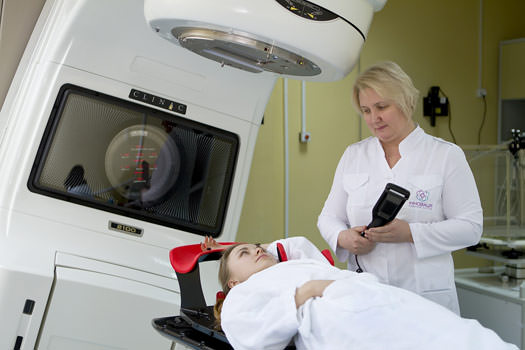
 Далее аппарат сам руководит где и как размещать больного, направление лучей, определяет защитные устройства. Если снимки показывают точные границы очага, то луч лазера на теле пациента определяется точкой воздействия, где будет облучать.
Далее аппарат сам руководит где и как размещать больного, направление лучей, определяет защитные устройства. Если снимки показывают точные границы очага, то луч лазера на теле пациента определяется точкой воздействия, где будет облучать.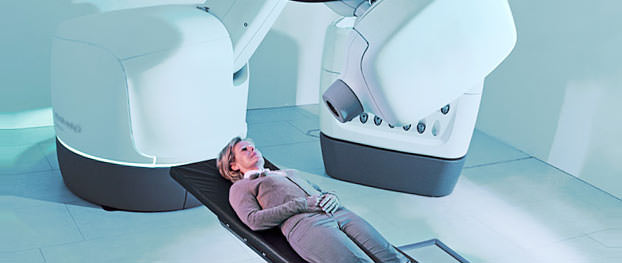
 Внешнее облучение необходимо проводить амбулаторно. Длительность пять или шесть недель. Вначале проводится тщательная диагностика, а именно — компьютерная томография, которая помогает определить точный участок поражения. Далее на коже указывается это место маркером. Туда идет направление аппаратуры, которая имеет название линейный катализатор. Сеанс проводят пять раз в неделю. Два дня делают перерыв. Длительность одной процедуры не превышает несколько минут. Болевых ощущений и дискомфорта не присутствует. Одно условие надо выполнить — лежать неподвижно. Во время сеанса пациент лежит в отдельной палате. По окончании общение с людьми разрешено.
Внешнее облучение необходимо проводить амбулаторно. Длительность пять или шесть недель. Вначале проводится тщательная диагностика, а именно — компьютерная томография, которая помогает определить точный участок поражения. Далее на коже указывается это место маркером. Туда идет направление аппаратуры, которая имеет название линейный катализатор. Сеанс проводят пять раз в неделю. Два дня делают перерыв. Длительность одной процедуры не превышает несколько минут. Болевых ощущений и дискомфорта не присутствует. Одно условие надо выполнить — лежать неподвижно. Во время сеанса пациент лежит в отдельной палате. По окончании общение с людьми разрешено.






 Для более достоверной оценки состояния иммунитета пациента и правильного назначения иммуномодуляторов врачи в некоторых случаях назначают обследование третьего уровня.
Для более достоверной оценки состояния иммунитета пациента и правильного назначения иммуномодуляторов врачи в некоторых случаях назначают обследование третьего уровня.
 В домашних условиях желчь можно прогнать с помощью специальной диеты. Для этого необходимо откорректировать свой рацион. Есть продукты с желчегонным эффектом, ежедневное применение которых предотвратит застой, усилит отток, улучшит процессы пищеварения:
В домашних условиях желчь можно прогнать с помощью специальной диеты. Для этого необходимо откорректировать свой рацион. Есть продукты с желчегонным эффектом, ежедневное применение которых предотвратит застой, усилит отток, улучшит процессы пищеварения: Дома также можно самостоятельно готовить отвары и настои из лекарственных трав, но только после рекомендаций лечащего врача. Желчегонным эффектом обладают такие растения:
Дома также можно самостоятельно готовить отвары и настои из лекарственных трав, но только после рекомендаций лечащего врача. Желчегонным эффектом обладают такие растения: Как вывести желчь из организма? Подобный вопрос интересует многих людей, столкнувшихся с застоем вещества. Соединение образуется в организме, при определенных факторах способно накапливаться, вызывая развитие неприятных ощущений и негативных последствий. Нормализовать объем желчи возможно, применяя ряд определенных методик.
Как вывести желчь из организма? Подобный вопрос интересует многих людей, столкнувшихся с застоем вещества. Соединение образуется в организме, при определенных факторах способно накапливаться, вызывая развитие неприятных ощущений и негативных последствий. Нормализовать объем желчи возможно, применяя ряд определенных методик.


 подобного заболевания
подобного заболевания
 дополнительной мерыультразвуковое исследование
дополнительной мерыультразвуковое исследование На поздней стадии застой жёлчи может проявиться изменением кожных покровов — возникает зуд с элементами шелушения и желтухи. Это явление врачи связывают с задержкой лишнего количества жёлчной кислоты в тканях эпителия и раздражением нервных окончаний. При длительном отсутствии должного лечения на этой стадии холестаза, следуют осложнения в виде формирования камней в полости жёлчных протоков и накопительного пузыря. Эти последствия, в свою очередь, могут вызвать присоединение бактериальной инфекции и развитие холангита — воспаления жёлчных протоков. При длительном протекании холестаза нередки случаи дисфункции печени и формирования печёночной недостаточности.
На поздней стадии застой жёлчи может проявиться изменением кожных покровов — возникает зуд с элементами шелушения и желтухи. Это явление врачи связывают с задержкой лишнего количества жёлчной кислоты в тканях эпителия и раздражением нервных окончаний. При длительном отсутствии должного лечения на этой стадии холестаза, следуют осложнения в виде формирования камней в полости жёлчных протоков и накопительного пузыря. Эти последствия, в свою очередь, могут вызвать присоединение бактериальной инфекции и развитие холангита — воспаления жёлчных протоков. При длительном протекании холестаза нередки случаи дисфункции печени и формирования печёночной недостаточности.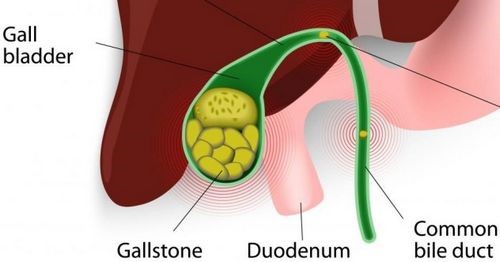









 Симптомы после инсульта могут проявляться, в том числе, и в повышении температуры. Температура после инсульта причины могут быть различными и рассматриваются в данной статье Инсульт — тяжелое заболевание, часто с летальным исходом. Высокая температура после инсульта может свидетельствовать о неблагоприятном прогнозе.
Симптомы после инсульта могут проявляться, в том числе, и в повышении температуры. Температура после инсульта причины могут быть различными и рассматриваются в данной статье Инсульт — тяжелое заболевание, часто с летальным исходом. Высокая температура после инсульта может свидетельствовать о неблагоприятном прогнозе. Контроль уровня сахара в крови
Контроль уровня сахара в крови УЗИ сосудов нижних конечностей
УЗИ сосудов нижних конечностей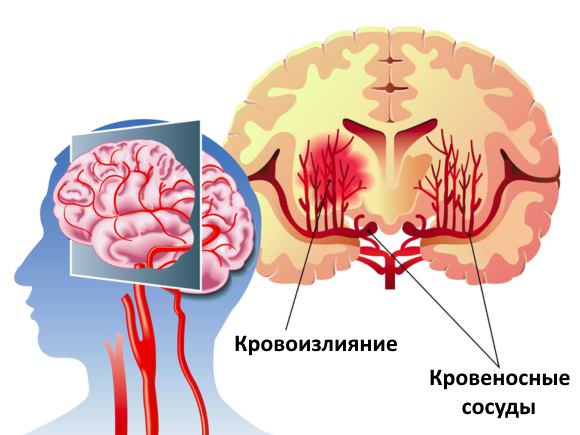

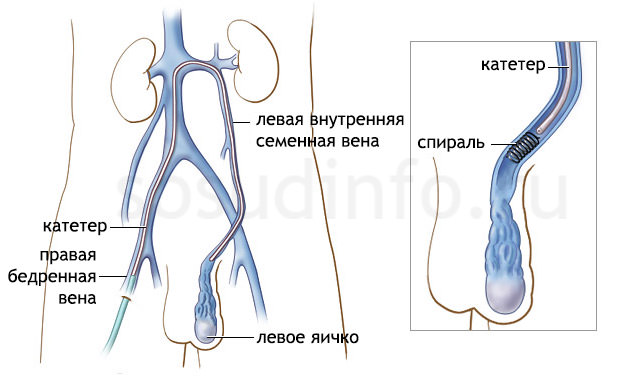
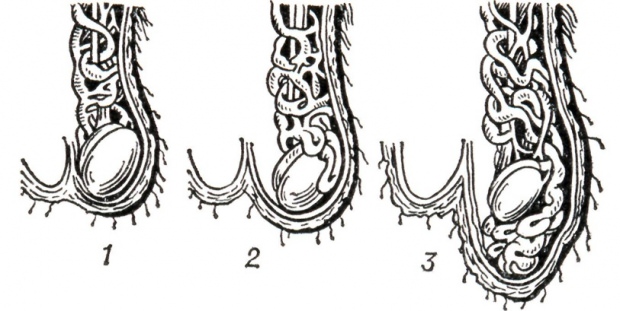
 В период восстановления после операции пациенту необходимо посетить врача несколько раз – через неделю после удаления варикоцеле, через месяц, 6 месяцев и через полтора года.
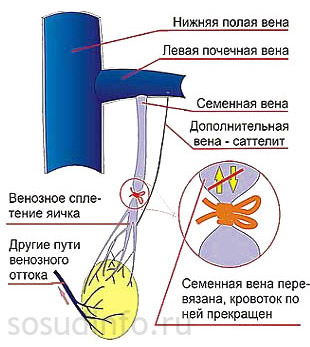
В период восстановления после операции пациенту необходимо посетить врача несколько раз – через неделю после удаления варикоцеле, через месяц, 6 месяцев и через полтора года. Рецидив возможен и вследствие расширения прилегающих к пораженной вене тонких коллатеральных сосудов, которые невозможно распознать без специальных приборов.
Рецидив возможен и вследствие расширения прилегающих к пораженной вене тонких коллатеральных сосудов, которые невозможно распознать без специальных приборов.