Применение фистулы для гемодиализа уход и полезные советы
Восстановление после
Проведение гемодиализа возможно только после полного созревания фистулы. О том, что она готова к пунктированию, свидетельствуют такие признаки:
- отсутствие покраснения, выделений или воспалительного инфильтрата в области шва;
- есть постоянный шум над анастомозом или вибрация, но нет сильной пульсации;
- сосуд увеличился в диаметре;
- имеется напряжение и повышенная упругость вены фистулы.
Первое время больному рекомендуется держать руку в возвышенном положении и обеспечить полный покой для ускорения заживления раны. Затем назначается обязательный комплекс лечебной гимнастики, но поднимать тяжести или заниматься силовыми упражнениями не разрешается.
Почему так важна своевременная диагностика дуральных артериовенозных фистул
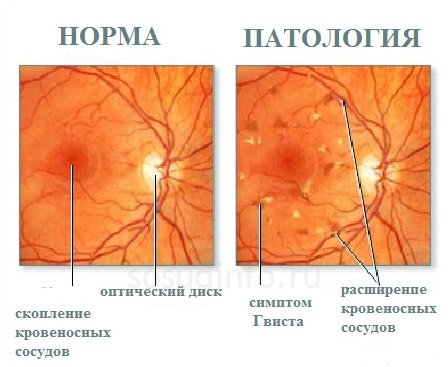
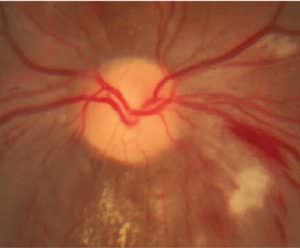
Артериовенозная фистула — это явление однозначно ненормальное, как бы малы не были ее размеры — такое образование обязательно надо держать под контролем и лечить. Дуральные фистулы являются одним из типов артериовенозных мальформаций. Они чаще всего возникают при травме прилежащих друг к другу сосудов — артерии и вены.
Такие травмы чаще всего возникают при ножевом ранении, операции, травме, пулевом ранении, в результате пункционной биопсии головного мозга. Обычно фистулы возникают мгновенно после повреждения или в течение недолгого времени (нескольких часов) и сопровождаются отеком тканей, в результате того, что кровь поступает из артерии прямо в вену. Фистулы могут образовываться везде, где есть артерии и вены, но самые опасные сосудистые патологии такого типа локализуются в головном и спинном мозге. Именно поэтому своевременное обнаружение врачами дуральной артериовенозной фистулы может спасти или хотя бы значительно продлить жизнь больного. В таких условиях трудно недооценить плюсы современной медицинской аппаратуры, которая дает точные сведения о локализации и размерах образования.
Артериовеозная фистула — это патологическая связь между артерией и веной, по такому сообщению кровь проходит, минуя капилляры.
Что же происходит, если фистулу не начинают своевременно лечить? Дуральная артериовенозная фистула постепенно растет и по мере роста патологического образования нормальное функционирование организма начинает нарушаться:
- Ухудшается кровообращение головного мозга
- Сердце испытывает перегрузку (увеличивается частота сердечных сокращений, увеличивается пульсовое и систолическое давление, появляется одышка, невозможность переносить даже маленькую физическую нагрузку). Возможно развитие сердечной недостаточности.
- Фистула может стать очагом бактериального заражения для организма
- Покраснение кожи лица, ухудшение внешнего вида больного.
- По мере роста дуральной артериовенозной фистулы может произойти разрыв сосуда и внутричерепное кровоизлияние. Массивное кровоизлияние может нести необратимые последствия для жизни и здоровья больного.
Врожденные сосудистые патологии, когда возникает патологическое сообщение между артериями и венами называют артериовенозными мальформациями. Артериовенозные фистулы отличаются от них приобретенным характером — они возникают в результате травм и операций.
Причины развития болезни
Артериовенозная фистула настолько коварна, что ученым до сих пор неизвестно её первоначальное появление в организме.
Диагностирование у младенцев этого недуга происходит крайне редко. Удаётся обнаруживать это заболевание в раннем возрасте, только если существуют какие-то наследственно отягощённые гены у ребенка. Чаще всего, конечно, артериовенозные свищи являются заболеванием, которое приобретается человеком в процессе жизни.
Существует ряд факторов, которые могут оказать влияние на развитие этого заболевания:
- Повреждения целостности организма человека, связанные с огнестрельными ранениями или ножевыми ранами.
- Травмы головы и ушибы головного мозга.
- Результат неудачного хирургического вмешательства в организм человека.
- Перфорация аневризмы в вену или артерию.
- Проведение биопсии.
- Артериовенозное легирование.
- Синус-тромбоз.
- Инфекции, влияющие на головной мозг или спину.
- Онкологические заболевания головного мозга.
Во время повреждения целостности артерии и возникновения артериовенозного свища, как правило, место образования начинает отекать. Такое явление как отек появляется потому, что кровь попадает в мягкие ткани, обходя капиллярную сетку.
Лечение коронарной артериовенозной фистулы
Лечение коронарной артериовенозной фистулы проводится только после комплексной диагностики и точной постановки диагноза. Поскольку видов заболеваний сердца очень много, их лечение требует комплексного подхода, требуется стационарное наблюдение и длительный восстановительный период.
Нередко фистулы малого размера исчезают самопроизвольно. Однако крупные имеют склонность к постепенному увеличению и нуждаются в транскатетерном либо хирургическом удалении. С целью профилактики эндокардита и других осложнений данного заболевания необходимо послеоперационное наблюдение и контроль врача.
Первый этап лечения: диагностическая катетеризация сердца. Она выполняется с целью определения гемодинамической области поражения и подробной оценки ангиографической анатомии фистулы, в частности, происхождения, области распространения и прочих параметров.
Основная цель лечения — это удаление фистулы с сохранением нормального коронарного кровотока. Не удалять фистулу можно только в том случае, когда риск, связанный с ее удалением больше, чем риск от её присутствия в организме пациента. Если фистульных участков несколько, удаляют все, особенно крупные.
Медикаментозное лечение фистулы направлено только на снятие симптомов, их удаление при тяжелых симптомах неизбежно. Препаратов, способных устранить коронарную фистулу без операции, не существует.
Источники статьи:http://emedicine.medscape.comhttp://www.ncbi.nlm.nih.govhttp://www.ncbi.nlm.nih.govhttp://www.ojrd.comhttps://en.wikipedia.orghttp://content.onlinejacc.org
По материалам:
Wikimedia Foundation, Inc.
2015 BioMed Central Ltd unless otherwise stated.
Monesha Gupta, MD, MBBS, FAAP, FACC, FASE;
Chief Editor: Stuart Berger, MDTodd L. Kiefer, MD,
Anna Lisa Crowley, MD, James Jaggers, MD, and J. Kevin Harrison, MD
2015 American College of Cardiology Foundation
Как научиться противостоять стрессу?
Употребление кофе может привести к обезвоживанию?
Продукты, которые позволят быть энергичным даже осенью
4 необычных преимуществ занятия спортом
В каких случаях опасно использовать масло и воду при ожогах?

Почему люди выбирают похожих партнеров, даже имея плачевный опыт отношений
Имплантация зубов — преимущества и выбор клиники
Блокада позвоночника – мгновенное устранение боли в спине

Ядовитая приправа, есть или не есть в открытых уличных кафе
Онлайн-сервис SKIN.EXPERT – здоровая кожа одним кликом
- ИБС
- Памятка больному — операция шунтирования коронарных артерий
- ИБС. Инфаркт миокарда, шунтирование
- Атеросклероз
У нас также читают:
- Миома матки
- Вклад Традиционной Тибетской Медицины в развитие фундаментальных исследований долгожительства
- Открой для себя силу сказки! Сказкотерапия и дети
- Причины возникновения и симптомы псориаза. Эффективные методы лечения и препараты от псориаза
К сведению
Наши партнеры
Первичные опухоли позвоночника — читайте всю информацию об онкологических заболеваниях на сайте Европейской клиники.
Форум о пластической хирургии prof-medicina.ru
Подводные камни
Фистула имеет и отрицательные свойства. К ним относится длительное ее созревание. Формируется она не меньше 1 месяца, а бывает и вовсе не образовывается. Это может происходить из-за ее слабого кровоснабжения, а также при отходе боковых вен от фистулы со снижением артериального давления. Сосуд, в котором образуется свищ, может быть слишком узким, либо может образоваться сужение между входом в фистулу и соединением вен и артерий.Чтобы сохранить фистулу, необходимо до начала процесса ее формирования ограничить количество вводимых инъекций в руку, на которой она формируется.
При созревании фистулы необходимо уберегать руку от излишних физических нагрузок. Область ее формирования нельзя зажимать. Кровь для анализа в этот период берется из другой руки.
Пациент должен постоянно контролировать артериальное давление, так как оно не должно резко падать. Врачи рекомендуют прислушиваться к звуку формирующейся фистулы, он обязательно должен быть ровным. Если пациент чувствует его изменение, следует немедленно обратиться к лечащему врачу.
Фистула для гемодиализа может спровоцировать некоторые серьезные проблемы со здоровьем. Ведь объем крови идет через фистулу к легочной артерии, что при некоторых обстоятельствах может создать дефицит кислорода в сердечной мышце.
Метод гемодиализа и формирования фистулы важен для современной медицины. Сколько миллионов жизней сохранено, казалось бы, безнадежным пациентам, благодаря исследованиям ученых. Сегодня диагноз почечная недостаточность уже не звучит как смертный приговор, ведь с ней можно справиться с помощью несложной процедуры. Она поможет не только восстановить функцию почек, но и позволит пациенту чувствовать себя полноценным человеком.
Что такое коронарная артериовенозная фистула, причины артериовенозного свища
Артериовенозная фистула (свищ) представляет собой аномальное соединение артерии и вены, иногда фистула создается искусственным путем для гемодиализа. Может быть приобретена за счет патологического процесса, например, травмы или эрозии артериальной аневризмы. Врожденные фистулы также встречаются, но редко.
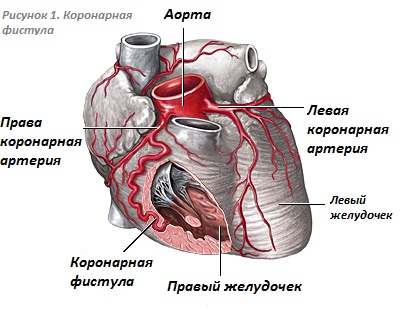
Фистула коронарной артерии представляет собой слияние самой артерии с камерой сердца (коронарная камеральная фистула) или с любым сегментом легочной артерии (коронарная артериовенозная фистула), пролегающее не через капиллярное русло миокарда.
Патофизиология этих поражений идентична, лечение схожее.
Первый документально зафиксированный случай этого заболевания произошел в 1908 году, позднее, в 1947 году была проведена первая операция по закрытию коронарной фистулы.
Большинство фистул имеют малые размеры, не вызывают каких-либо осложнений и могут спонтанно исчезнуть. Однако большие фистулы обычно в 3 раза больше нормальной коронарной артерии и вызывают как неприятные симптомы, так и осложнения. Небольшие фистулы не меняют гемодинамическую картину. Большие, напротив, приводят к ишемии сегментов миокарда.
В месте соединения коронарной артерии с фистулой происходит снижение дистального кровотока. Этот процесс вызывает снижение давления, нередко возникает отек, тромбирование данного участка. Если фистула крупная, интракоронарное диастолическое давление постепенно снижается. Коронарная артерия пытается компенсировать это явление путем постепенного расширения питающей артерии. В конце концов увеличивается потребность миокарда в кислороде. Этот дефицит усиливается по время физических упражнений, бега, занятий спортом.
Со временем коронарная артерия, ведущая к фистульному ходу, расширяется, что, в свою очередь, вызывает прогрессирование заболевания с образованием аневризмы, язв, медиальной дегенерации, атеросклеротического осаждения, кальцификации артерий, тромбоза и разрыва сосуда.
Основные причины появления коронарной фистулы во взрослом возрасте:
- пороки сердца;
- структурные дефекты миокарда;
- стеноз легочной артерии;
- атрезия межжелудочковой перегородки;
- коарктация аорты;
- гипоплазия левой части сердца;
- атрезия аорты.
Причина врожденных коронарных фистул заключается в нарушениях клеточных механизмов миокарда первичного трубчатого сердца человека в начале эмбриологического периода. Еще одна причина — дефект развития дистальных ветвей коронарной артерии.
Симптомы коронарной фистулы
Врожденная коронарная фистула зачастую протекает бессимптомно. У большинства детей с этим заболеванием при прослушивании сердца фиксируется непрерывный специфический шум, особенно если фистула небольшого или среднего размера. У новорожденных и детей младшего возраста отмечаются следующие симптомы:
- стенокардия;
- раздражительность;
- усиленное потоотделение;
- бледность;
- учащенное дыхание;
- тахикардия.
Большинство младенцев с коронарной фистулой госпитализируют в возрасте 2-3 месяцев с симптомами сердечной недостаточности. Такие дети быстро устают во время кормления, отказываются о груди, в процессе дыхания слышен свист, усиливается выделение пота, эпизодически ребенок сильно бледнеет, плохо растет, ест и набирает вес. Таким образом, уже в младенчестве у детей наблюдаются признаки застойной сердечной недостаточности.
У больных с приобретенной фистулой появляются такие симптомы:
- сердечная недостаточность;
- аритмия;
- обмороки;
- боли в груди;
- эндокардит (редко);
- одышка при нагрузке;
- стенокардия;
- усталость, тахикардия.
Описанные симптомы нельзя игнорировать, поскольку они являются определяющими факторами фистулы среднего и крупного размера, без лечения данное состояние может привести к инфаркту.
Операция и уход
Что такое успешная операция по установлению фистулы? Это, прежде всего, быстрое заживление и уход от неблагоприятных последствий. Уход после операции является также важным элементом на пути к выздоровлению.
Операция происходит в районе предплечья на одной руке, потому что сшивать сосуды в этом месте проще всего и намного комфортнее.
Нужно отметить, что операцию специалисты проводят в несколько шагов:
- Конечно, при любой операции необходим наркоз, что и делается здесь.
- Далее происходит обработка оперируемого участка.
- Кровь по артерии перекрывается, затем часть артерии сшивается с другой частью также мобилизованной вены.
- Врач зашивает прооперированное место и накладывает повязку.
На уход перед операцией не всегда обращают внимание, однако он так же важен, как и остальные периоды. Необходимо аккуратно обращаться с предплечьем перед процедурой и беречь это место от порезов и ушибов
Послеоперационный уход должен длиться каждый день, это должно просто войти в привычку, так как фистула может прийти в негодность. Например, некоторое время лучше класть руку выше положения тела, после ее можно и даже нужно подвергать физическим нагрузкам, но спать на ней категорически запрещено. Кроме того, свищ необходимо сушить, а также следить за шумом и звуковыми изменениями.
Итак, стоит отметить, что такая операция позволит человеку еще долго жить обычной жизнью, что, несомненно, является достижением данной процедуры.
Но все зависит от выбора пациента, ведь такая аппаратура требует серьезного ухода и внимания.
Комментарии
(function(w, d, n, s, t) { w = w || []; w.push(function() { Ya.Context.AdvManager.render({ blockId: ‘R-A-243929-9’, renderTo: ‘yandex_rtb_R-A-243929-9’, async: true }); }); t = d.getElementsByTagName(‘script’); s = d.createElement(‘script’); s.type = ‘text/javascript’; s.src = ‘//an.yandex.ru/system/context.js’; s.async = true; t.parentNode.insertBefore(s, t); })(this, this.document, ‘yandexContextAsyncCallbacks’);»+»ipt>
(function(w, d, n, s, t) { w = w || []; w.push(function() { Ya.Context.AdvManager.render({ blockId: ‘R-A-243929-3’, renderTo: ‘yandex_rtb_R-A-243929-3’, async: true }); }); t = d.getElementsByTagName(‘script’); s = d.createElement(‘script’); s.type = ‘text/javascript’; s.src = ‘//an.yandex.ru/system/context.js’; s.async = true; t.parentNode.insertBefore(s, t); })(this, this.document, ‘yandexContextAsyncCallbacks’);»+»ipt>
«+»ipt>
(function(w, d, n, s, t) { w = w || []; w.push(function() { Ya.Context.AdvManager.render({ blockId: ‘R-A-243929-6’, renderTo: ‘yandex_rtb_R-A-243929-6’, async: true }); }); t = d.getElementsByTagName(‘script’); s = d.createElement(‘script’); s.type = ‘text/javascript’; s.src = ‘//an.yandex.ru/system/context.js’; s.async = true; t.parentNode.insertBefore(s, t); })(this, this.document, ‘yandexContextAsyncCallbacks’);»+»ipt>
«+»ipt>(adsbygoogle = window.adsbygoogle || []).push({});»+»ipt>
«+»ipt>(adsbygoogle = window.adsbygoogle || []).push({});»+»ipt>
«+»ipt>
Напечатать
Лечение с помощью стереотоксической радиохирургии
«Кибер-нож» — это инновационная роботизированная установка, принцип действия которой состоит в направлении пучка излучения на патологический очаг, выступающий в роли «мишени». Беспрецедентная точность устройства объясняется тем, что излучение подается через подвижный и легкий манипулятор, который может обрабатывать образование с множества различных углов.
«Кибер-нож» обладает высокой точностью, с его помощью можно обрабатывать даже движущуюся цель (преимущество «Кибер-ножа» перед менее совершенным «Гамма-ножом», теперь голову больного перед процедурой не нужно фиксировать).
Дыхание и движения пациента синхронны с действием установки, которая точно определяет направление ионизирующего излучения и не позволяет лучам даже на крошечное расстояние отклониться от цели — краев патологического образования. То, что опухоль смещается при дыхании пациента, теперь никак не влияет на процесс и результат лечения.
В этом отличие стереотоксической радиохирургии от устаревшей лучевой терапии — при лучевой терапии беспорядочно попадали под действие излучения и здоровые и поврежденные ткани, что явно не улучшало здоровье и так тяжелобольного пациента.
Преимущества «Кибер-ножа»
Робот-манипулятор, который называется «рукой» за свою высокую гибкость, позволяет достигнуть тех областей головного мозга, которые недоступны при других способах лечения (например, при традиционной хирургии) и даже при менее совершенных методах радиохирургии. Поэтому с помощью «Кибер-ножа» можно лечить дуральные артериовенозные фистулы, которые находятся в труднодоступных отделах головного мозга.
До изобретения стереотоксической радиохирургии такие пациенты были обречены на медленную смерть без лечения (хирургическое лечение противопоказано, так как есть риск задеть важнейшие структуры и отделы головного мозга, а летальность после консервативного лечения составляет более 85 %). «Кибер-нож» позволяет сделать лечение комфортным для пациента, теперь для проведения процедур необязательно ложиться в стационар и испытывать «прелести» больничной жизни.
Сеансы радиохирургического лечения проводятся в амбулаторных условиях, что позволяет лечиться без отрыва от работы и домашних дел. Важным «плюсом» «Кибер-ножа» является безболезненность и безопасность лечения (нет болевых ощущений, не нужна анестезия, не производятся разрезы).
(495) 740-58-05 — информация по системе Кибер-нож
Артериовенозная фистула
Артериовенозная фистула представляет собой прямое сочленение артерии с веной. При наличии подобного соединения кровь течет из артерии сразу в вену, минуя капилляры. Артериовенозные фистулы могут быть локализованы в любой части тела, имеют малые или большие размеры. В случае разрастания фистулы возникают серьезные осложнения, поэтому заболевание не следует запускать.
Если фистула, локализованная в конечностях, почках, головном мозге, имеет малые размеры, то часто она не вызывает никаких симптомов. Симптомы заболевания становятся явными, если размер артериовенозной фистулы увеличивается. Симптомами являются:
- отеки и покраснения на коже,
- отекание конечностей,
- вздувшиеся вены, которые хорошо видно сквозь кожу,
- снижение артериального давления,
- ощущение усталости,
- снижение выносливости,
- сердечная недостаточность.
При наличии артериовенозной фистулы легкого у пациента наблюдаются следующие симптомы:
- затрудненное дыхание,
- посинение кожных покровов,
- утолщения концевых фаланг пальцев,
- случаи инсульта.
Когда нужно обращаться к врачу
Если вы заметили у себя какой-либо из вышеупомянутых признаков, вам следует посетить врача. В случае раннего выявления патологии специалист назначит лечение, которое поможет предотвратить развитие осложнений.
Осложнения
Отсутствие адекватного лечения может привести к развитию серьезных осложнений, какими являются
- сердечная недостаточность (кровь через фистулу проходит намного быстрее, чем по нормальной кровеносной сети, это означает, что сердцу приходится работать интенсивнее, подобная нагрузка постепенно ослабляет сердечную мышцы, приводя к появлению сердечной недостаточности),
- тромбоз (фистула может привести к формированию тромбов, тромбы, попавшие в кровеносные сосуды, нарушают функционирование органов, способны стать причиной легочной эмболии),
- аневризмы (под давлением артериальной крови происходит растягивание вен, появляется угроза их разрыва),
- инсульт.
Причины заболевания
Артериовенозные фистулы разделяют на врожденные и приобретенные. Формирование врожденной фистулы происходит еще в период внутриутробного развития. Её появлению способствуют:
- наследственные заболевания (болезни Рандю—Ослера—Вебера),
- генетические мутации.
Причинами появления приобретенных фистул служат:
- повреждение артерий и вен вследствие травм (ножевые ранения),
- медицинские вмешательства (например, гемодиализ),
- инфекционные заболевания.
Диагностика
- осмотр пациента, прослушивание стетоскопом (на предмет наличия сосудистого шума),
- анализ жалоб, изучение семейного анамнеза,
- лабораторные исследования крови.
Подтвердить или опровергнуть диагноз, выявить местоположение фистулы, её размер можно при помощи инструментальных методов диагностики:
- ультразвуковое дуплексное сканирование,
- ангиография (наиболее информативный метод в случае появления фистулы между сосудами, которые располагаются глубоко),
- компьютерная томография,
- магнитно-резонансная томография.
Метод лечения выбирается в зависимости от местонахождения фистулы, её размеров, учитывается и состояние здоровья пациента.
1. Хирургическое лечение
- открытая операция (выполняется разрез ткани и удаление фистулы),
- эндоваскулярная операция (через катетер осуществляется введение особого вещества, которое блокирует соустье артерии и вены).
2. Консервативное лечение (рекомендуется для снятия симптоматики заболевания, предотвращение развития осложнений).
3. Лазерная коагуляция (удаление небольших фистул с помощью лазерного излучения).
4. Радиохирургическое лечение (на фистулу точечно воздействуют ионизирующим излучением).

Лечение дуральных артериовенозных фистул
Если у пациента обнаруживают небольшую фистулу врожденного характера, то ее удаляют при помощи лазерной коагуляции. Такую процедуру проводит сосудистый хирург
Такие операции опасны, но особенную опасность представляет удаление артериовенозной фистулы, которая расположена близко к головному мозгу, глазам или к другому жизненно важному органу человека
Если при осмотре пациента у него обнаружили приобретенную фистулу, то лечить ее нужно незамедлительно. Хирургическое вмешательство в таком случае подразумевает проведение ангиографии, после чего врачи выбирают дальнейшую методику лечения заболевания.
Фистула может быть удалена и с помощью эндоваскулярного метода. Если в сосуд ввести определенное вещество, при воздействии рентгеновского излучения, то соединение между веной и артерией будет перекрыто. Если случай более тяжелый, то проводят оперативное вмешательство.
Лечение осложнений, которые спровоцировало появление фистулы, проводится с помощью общей методики.
При открытом оперативном вмешательстве проводится хирургическое рассечение артерии и вены, между которыми находится фистула. В случае локализации дуральной фистулы в головном мозге, прибегают к трепанация черепа, а при спинальных фистулах проводится обычно ламинотомия. Открытое оперативное вмешательство дает наиболее высокий шанс полного излечения дуральной фистулы, но оно сопровождается риском определенных осложнений.
При эндоваскулярных вмешательствах операция направлена на закупорку (т.н. облитерацию) просвета дуральной артериовенозной фистулы. Само вмешательство малоинвазивное, так как заключается в том, что в пораженный сосуд под контролем рентгена вводится тонкий гибкий катетер. Обычно все вмешательство проводится через бедренную вену.
Когда кончик катетера подводится к фистуле, вводится специальный препарат, склерозирующий фистулу. Данный метод применяется в случаях, когда оперативное вмешательство невозможно в силу труднодоступной локализации или противопоказано из-за тяжелого состояния пациента. Иногда эндоваскулярная хирургия может сочетаться с открытым оперативным вмешательством для наибольшего эффекта.
Радиохирургия
Метод радиохирургии — совершенно неинвазивный метод лечения артериовенозных дуральных фистул. К нему относится кибер-нож и гамма-нож. Кибер-нож является инновационной неинвазивной технологией. Суть его довольно проста. Патологический очаг, в данном случае, дуральная фистула, облучается тонким пучком радиации, под разными углами.
Кибер-нож может применяться у неоперабельных пациентов, когда им противопоказано оперативное лечение. Кроме того, этот метод может применяться при любых локализациях дуральных фистул, независимо от их глубины залегания. Как и в случае с сосудистыми мальформациями, радиохирургия ведет к постепенному склерозированию и облитерации просвета фистулы, Однако, этот процесс может протекать довольно долго (несколько месяцев).
(495) 506-61-01- где лучше оперировать головной мозг
Возможно, что Ваш врач предложит только наблюдение за артериовенозной фистулой, особенно, если она малого размера и не влечет за собой никаких нарушений здоровья.
Некоторые артериовенозные фистулы закрываются без лечения.
Если же Ваша АВ фистула требует лечения, то Ваш врач может посоветовать:
- Компрессия под контролем ультразвука. Если у вас имеется АВ фистула нижних конечностей и она хорошо визуализируется при ультразвуковом исследовании, компрессия под контролем ультразвука может быть оптимальным методом лечением. При этой методике используется ультразвуковой зонд для компрессии фистулы и блокировки кровотока через пораженные сосуды. Процедура длится около 10 минут, однако хорошие результаты достигаются у 1 из 3 пациентов.
- Катетерная эмболизация. Во время этой процедуры, катетер вводится в артерию около АВ фистулы. Врачи используют рентгеновское излучение и другие методы визуализации для подведения катетера к фистуле, где устанавливается спираль или стент, в результате этой процедуры перенаправляется ток крови. Большинство людей после этой манипуляции остаются в больнице под наблюдением в течение 24 часов, и далее могут быть выписаны.
- Хирургическое лечение. Крупным АВ фистулам, которые невозможно вылечить с помощью катетерной эмболизации, требуется хирургическое лечение. Необходимой тип операции будет зависеть от размера и локализации артериовенозной фистулы.




 Иногда происходят случаи, которые не касаются лечения людей. Многие граждане имеют четвероногих любимцев, которые тоже нередко получают различные повреждения. Мазь Левомеколь может быть прописана и им. На их организм средство тоже действует положительно, заживляя ссадины и ранения.
Иногда происходят случаи, которые не касаются лечения людей. Многие граждане имеют четвероногих любимцев, которые тоже нередко получают различные повреждения. Мазь Левомеколь может быть прописана и им. На их организм средство тоже действует положительно, заживляя ссадины и ранения.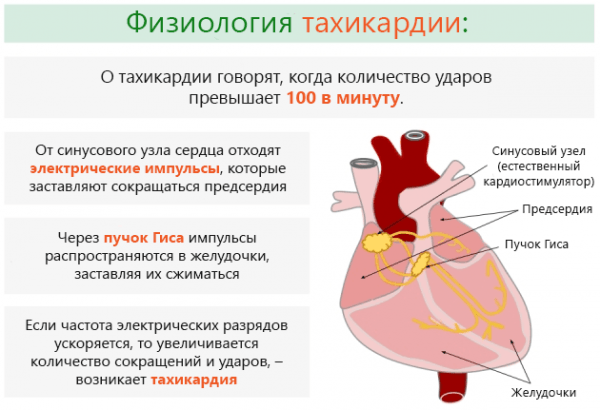


 Медикаменты подбирает врач на основе диагноза
Медикаменты подбирает врач на основе диагноза
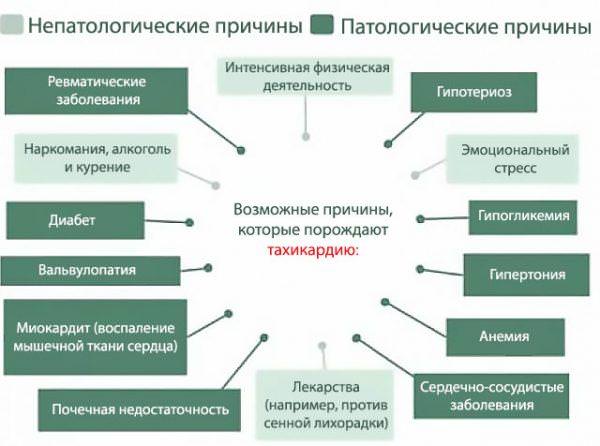
 В медицине выделяют два типа этого заболевания – патологическая и физиологическая тахикардия.
В медицине выделяют два типа этого заболевания – патологическая и физиологическая тахикардия. Врачи-кардиологи все чаще склоняются к комплексному лечению этого заболевания.
Врачи-кардиологи все чаще склоняются к комплексному лечению этого заболевания.
 В обед, в качестве первого блюда, должен быть супы на легком бульоне, легкий рыбный супчик, суп-пюре из овощей. На второе: запеченная рыба, отварная куриная грудка, суфле. Можно есть отварной картофель, пюре, овощные и фруктовые салаты. Запивать компотом, соком, некрепким чаем или ягодным киселем.
В обед, в качестве первого блюда, должен быть супы на легком бульоне, легкий рыбный супчик, суп-пюре из овощей. На второе: запеченная рыба, отварная куриная грудка, суфле. Можно есть отварной картофель, пюре, овощные и фруктовые салаты. Запивать компотом, соком, некрепким чаем или ягодным киселем.

 Полезен имбирный чай. Его приготовить просто. Надо ложечку натертого имбиря залить кипятком. Потом в слегка остывший напиток добавить ложку меда и дольку лимона. Этот целебный чай укрепляет сосуды и избавляет от появления тромбов.
Полезен имбирный чай. Его приготовить просто. Надо ложечку натертого имбиря залить кипятком. Потом в слегка остывший напиток добавить ложку меда и дольку лимона. Этот целебный чай укрепляет сосуды и избавляет от появления тромбов.


 Также прекрасно разжижает кровь соковая диета. При ней надо пить только соки, желательно своего производства и свежевыжатые, и воду целый день и ничего не есть.
Также прекрасно разжижает кровь соковая диета. При ней надо пить только соки, желательно своего производства и свежевыжатые, и воду целый день и ничего не есть.














 Ее осуществляют в сезонный период (осенью, когда продукт не напичкан химикатами). Но кушать его нужно только в определенное время (после ужина или во время него: с 17 до 20), зато в неограниченном количестве.
Ее осуществляют в сезонный период (осенью, когда продукт не напичкан химикатами). Но кушать его нужно только в определенное время (после ужина или во время него: с 17 до 20), зато в неограниченном количестве.




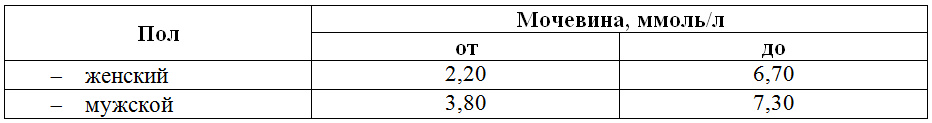
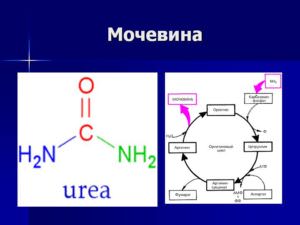
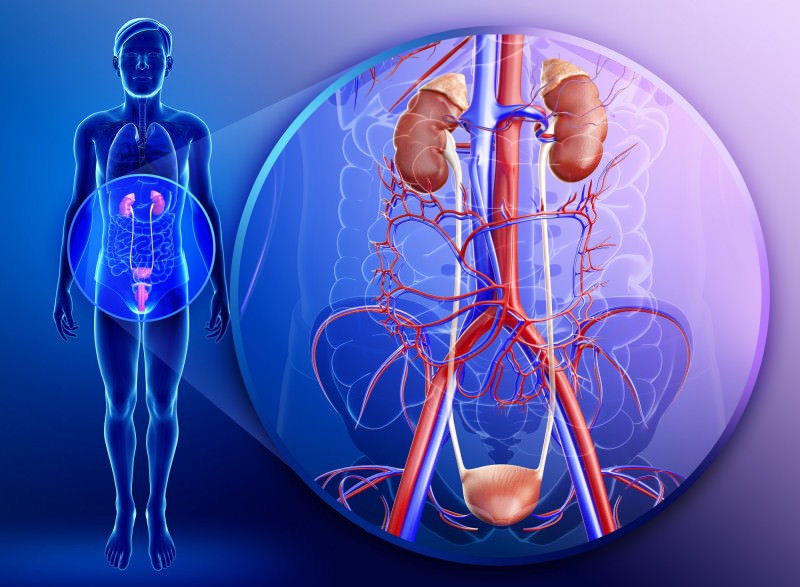 Повышенный уровень мочевины может свидетельствовать о целом ряде заболеваний
Повышенный уровень мочевины может свидетельствовать о целом ряде заболеваний Уровень мочевой кислоты может повышаться на фоне ожирения
Уровень мочевой кислоты может повышаться на фоне ожирения Понижение мочевины в крови встречается редко. Не всегда этот показатель имеет диагностическое значение. В качестве распространенных причин снижения мочевины могут быть:
Понижение мочевины в крови встречается редко. Не всегда этот показатель имеет диагностическое значение. В качестве распространенных причин снижения мочевины могут быть: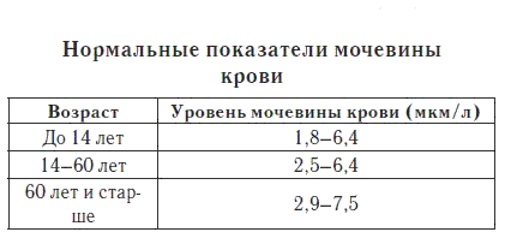
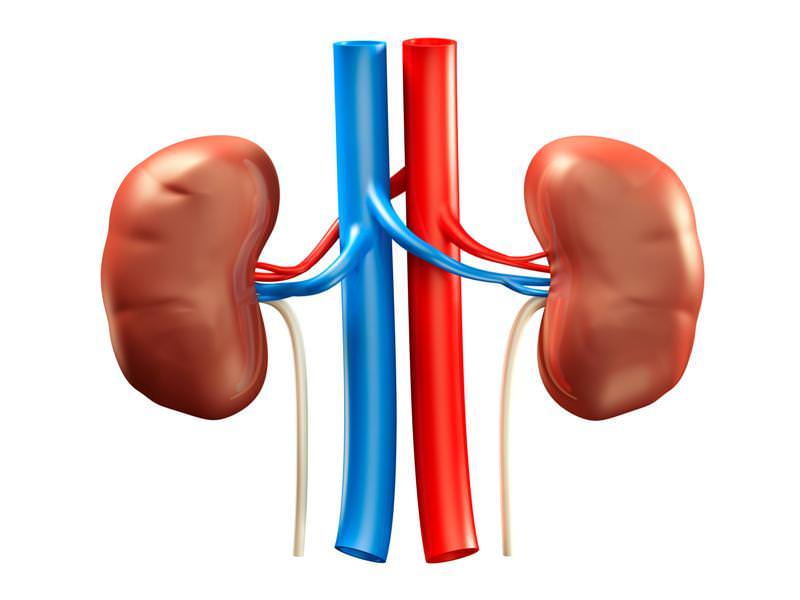 Мочевина — это индикатор работы почек
Мочевина — это индикатор работы почек Если уровень мочевины остается высоким на протяжении длительного периода времени, то это грозит появлением проблем с многими органами
Если уровень мочевины остается высоким на протяжении длительного периода времени, то это грозит появлением проблем с многими органами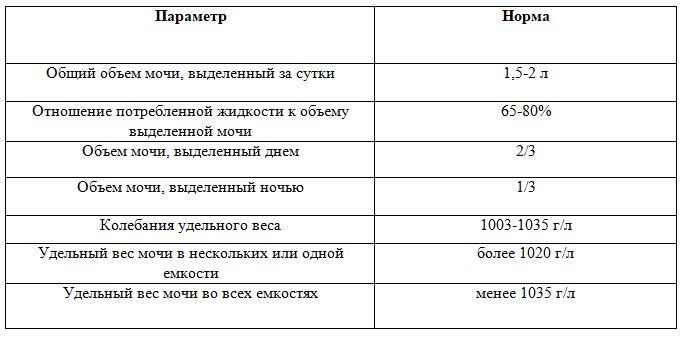
 Мочевина и мочевая кислота существенно отличаются
Мочевина и мочевая кислота существенно отличаются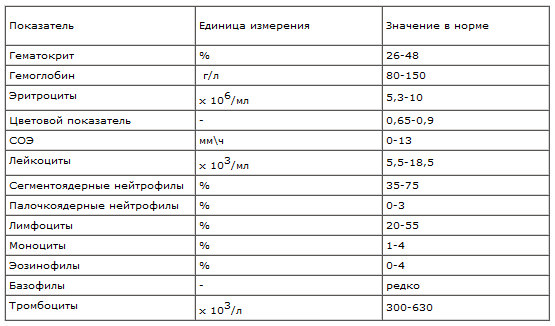


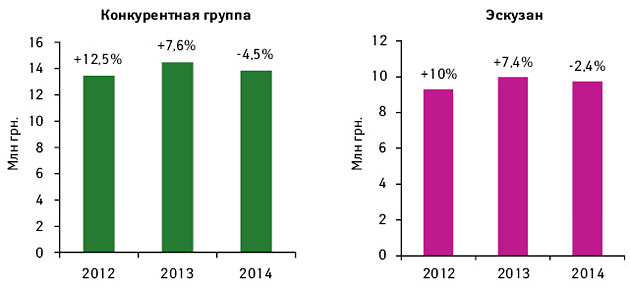
 При любых непонятных причинах дискомфорта, связанного с приемом Эскузана, надо проинформировать врача для коррекции дозы или замены препарата.
При любых непонятных причинах дискомфорта, связанного с приемом Эскузана, надо проинформировать врача для коррекции дозы или замены препарата.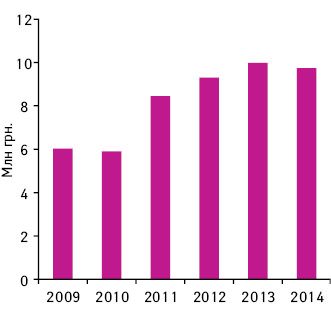
 Одновременно с применением Эскузана пациентам рекомендуется ношение компрессионного трикотажа при варикозе нижних конечностей, обливание прохладной водой пораженной зоны, лечебная гимнастика, питание с достаточным содержанием растительной пищи.
Одновременно с применением Эскузана пациентам рекомендуется ношение компрессионного трикотажа при варикозе нижних конечностей, обливание прохладной водой пораженной зоны, лечебная гимнастика, питание с достаточным содержанием растительной пищи.